男45岁,头晕、水肿1个月余
患者,男性,45岁。
主诉:头晕、水肿1个月余。
现病史:患者于入院前1个月无诱因出现头晕、眼睑及双下肢水肿、乏力,双下肢呈指凹性。无发热、恶心、呕吐、腹痛、腹泻;无肉眼血尿、尿频、尿急及尿痛等症状。症状进行性加重,来我院门诊测血压150/90mmHg,2009年4月10日查血生化:总蛋白55.4g/L,血清白蛋白35.6g/L,尿素7.28mmol/L,肌酐83.7μmol/L,尿蛋白定量测定4.04g/24h。诊断为“肾病综合征”,给予厄贝沙坦150mg,1次/天;普伐他汀20mg,2次/天;金水宝胶囊0.99g,3次/天等综合性治疗。现仍有水肿。复查尿常规:蛋白+++。为进一步诊治入院。患者发病以来,精神状态良好,无发热、口腔溃疡、关节痛,无尿频、尿急、尿痛,夜尿无增多,体重无变化,大便正常。
体格检查:血压140/90mmHg。肾病面容,咽部黏膜正常,扁桃体无肿大。双侧肺未闻及干、湿性啰音,心率80次/分,律齐。腹平坦,肝、脾肋下未触及,双下肢轻度指凹性水肿。
辅助检查:血常规:血红蛋白测定130.0g/L,红细胞计数4.26 ×10 12/L,白细胞计数8.07 ×10 9/L,中性粒细胞0.720,血小板计数322 ×10 9/L,C 反应蛋白测定1.6mg/dl。尿蛋白定量测定4.04g/L;血生化:丙氨酸氨基转移酶9.7U/L,天冬氨酸氨基转移酶15.6U/L,总蛋白55.4g/L,血清白蛋白35.6g/L,碱性磷酸酶60.7U/L,γ‐谷氨酰基转移酶25.4U/L,葡萄糖4.82mmol/L,尿素7.28mmol/L,肌酐83.7μmol/L,血清尿酸417.4μmol/L,总胆固醇9.85mmol/L,甘油三酯0.89mmol/L,钙离子2.28mmol/L,无机磷1.24mmol/L,镁离子0.75mmol/L,钾离子4.68mmol/L,钠离子140.8mmol/L,氯化物105.8mmol/L,二氧化碳24.6mmol/L。肺部CT 检查,双肺野可见弥漫分布的大片状,小片状及斑片状磨玻璃影,密度较高,边界模糊。双肺改变,考虑感染性病变。行支气管灌洗检查,化验气管所吸物结果:普通细菌培养+鉴定+药敏提示有草绿色链球菌、奈瑟菌属感染。
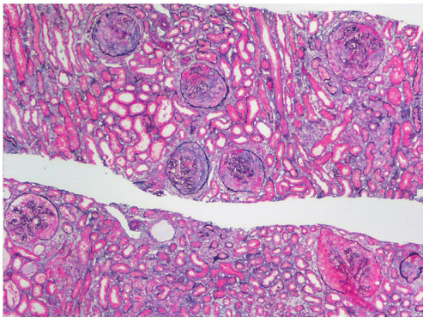
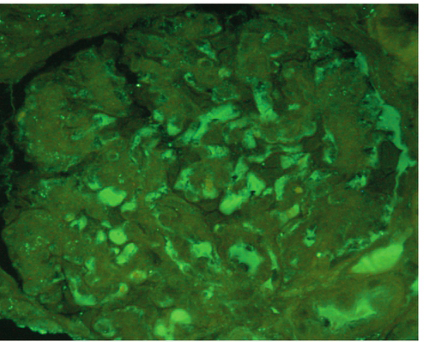
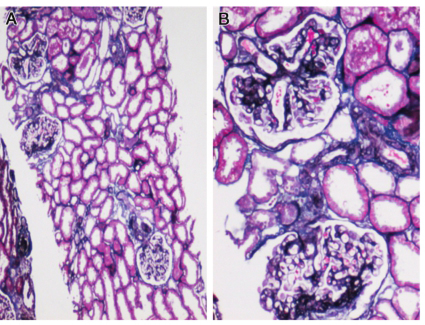
2009年5月19日肾病理:光镜所见:PAS 染色:2条皮质肾组织,7个完整肾小球,肾小球体积稍大。全片未见肾小球全球硬化、节段硬化,未见球囊粘连及新月体。肾小球见节段、轻度系膜细胞增殖及系膜基质增多,毛细血管袢开放良好。包曼囊壁节段增厚及分层。肾小管小灶状萎缩,肾小管上皮细胞空泡变性,见少量蛋白管型,间质小灶状纤维化,伴少量炎细胞浸润,炎细胞以淋巴/单核细胞为主。小叶间动脉内膜增厚,细小动脉壁轻度增厚,可见玻璃样变。PAM、Masson 染色:上皮下。系膜区见少量嗜复红物质沉积,肾小球基底膜轻度增厚、可见少量双轨,未见钉突。免疫荧光:IgG(+)、C3(++)、C1q(+)沿毛细血管袢颗粒样沉积,IgA、IgM、C4、Fib 均阴性。病理诊断:膜性肾病(Ⅱ期),继发可能性大。
初步诊断:①肾病综合征;②高血压病2 级。
治疗与转归
入院后给予低盐低蛋白饮食、护肾、活血化瘀,完善各项检查后于2009年5月13日行B 超引导下肾脏穿刺活检,病理结果为膜性肾病(Ⅱ期),继发可能性大。肺部CT 检查,提示双肺野可见弥漫分布的大片状,小片状及斑片状磨玻璃影,密度较高,边界模糊。双肺改变,考虑感染性病变。转呼吸科后给予盐酸头孢替安、盐酸莫西沙星抗感染治疗一周不佳,后改为哌拉西林舒巴坦抗感染。抗炎治疗2周后,复查肺部CT 多灶性炎症影,较前未见明显吸收。两次CT 引导下经皮肺穿刺活检结果:结外边缘带B 细胞淋巴瘤。病理意见:非霍奇金淋巴瘤,形态学高度怀疑小B 细胞类淋巴瘤。2009年6月26日行骨穿及骨髓活检,符合小B 细胞淋巴瘤,CD20 阳性,CD3 阴性,CD43 阴性,BCL2 阳性,cyclinD1 阴性,CD5 阴性。
最后诊断:①结外边缘带B 细胞淋巴瘤;②肾病综合征;③高血压病2 级。
讨论
随着肾活检在我国广泛开展,膜性肾病(MN)是较以往明显增多,诊断原发疾病的前提必须排除继发性疾病,但往往临床并不能发现诸多继发因素,病程前期表现不明显,甚至在治疗过程中才发现继发病因。此患者临床表现为肾病综合征,同时伴肺部感染。根据病理存在不典型性膜性肾病,除有膜性肾病本身病理外,还有不同程度的系膜细胞和系膜基质增生,免疫荧光提示C1q(+)沿毛细血管袢颗粒样沉积,常见膜性肾病继发因素多考虑狼疮性肾炎或乙肝、丙肝病毒相关性肾炎、肿瘤,但结合临床、血清免疫学、血清HBV 抗原检测和肾切片免疫组化技术检测均不支持。肺部感染根据痰培养多次调整抗生素治疗效果不佳,后转呼吸科、血液科先后两次肺活检及骨穿后,经多次院外诊结果为结外边缘带B细胞淋巴瘤(MALT Ⅳ期B),间断行CHOP 标准3次化疗后复查尿常规:蛋白100mg/dl,24小时尿蛋白定量1.2g/L,肾病也随之好转。其诊断时间长达3月余,与初始入院诊断大相径庭。提示对于膜性肾病应多方面排查,以免漏诊误诊。
(董燕)
【丁香视野】淋巴瘤相关性肾病
淋巴瘤相关性肾病屡见报道,淋巴瘤按病理分为霍奇金病(Hodgkin disease)和非霍奇金淋巴瘤(non‐Hodgkin lymphoma)两大类。霍奇金病的肾脏病理改变最多见为微小病变(42%)及肾淀粉样变(37%)[1],也可为膜性肾病及膜增殖性肾小球肾炎,非霍奇金淋巴瘤的肾脏病理改变最多见为膜增殖性肾小球肾炎(25%)[1],也可表现为膜性肾病。2001年WHO 将非霍奇金淋巴瘤进行分类[2]见表46‐1。
表46‐1 常见B 细胞淋巴瘤总结
续表
其中结外边缘带B 细胞淋巴瘤是非常少见的,表现为肺部原发肺淋巴瘤更为少见,约占结外淋巴瘤的1.1%,最常见的病理类型为MALT 淋巴瘤。大部分患者无症状,常在胸部体检时发现,常见的症状包括咳嗽、气短、胸痛和咯血。X 线片上表现为结节或肿块,大部分病例为单发,5%~10%的患者为多发肿块。肺原发MALT 淋巴瘤通常在手术后才能得到明确的病理诊断。
淋巴瘤合并肾脏损伤应高度重视,因淋巴瘤的临床表现多样,其肾损伤方式也多样化,无论瘤细胞直接浸润、免疫相关损伤,或是治疗过程由于代谢物质沉积导致肾脏损伤,其早期诊断,早期干预是必不可少的,针对原发病积极控制对改善相关预后至关重要。
参考文献
[1]周德福,刘玉春.淋巴瘤肾损害.\\王海燕.肾脏病学.第3版.北京:人民卫生出版社,2008:1605 .
[2]Jaffe E,Harris N,Stein H,et al .WHO classification of tumors:pathology and genetics of tumors of hematopoietic and lymphoid tissues .Lyons,France:I ARC Press;2001:1‐304 .
(董燕 杜新)
来源:《内科疑难病例.泌尿分册》
作者:杜新 齐卡
参编:陈光磊 余鹏程 徐德宇 毕礼明 刘伟
页码:455-459
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号
 会员登录
会员登录

