张长杰教授:重症相关的骨关节常见并发症
一、关节挛缩
1.定义
关节挛缩是指关节主动或被动活动时关节活动度受限,病因常见于关节本身及其周围的肌肉、软组织、皮肤等的结构改变。关节挛缩会导致ICU患者遭受更严重的残疾,同时使其住院周期延长、住院费用增加。有研究报道,对ICU出院患者在住院期间发生关节挛缩者,相对于未发生者有着更高的死亡率和致残率。
2.危险因素及发生原因
关节挛缩非常重要的一个原因是重症监护患者的长期制动,其中患者在ICU里治疗时间的长短也是发病的独立危险因素。与此同时,骨折、神经损伤、肢体肿胀等也是发病的重要危险因素。有临床报道显示,颅脑损伤、卒中、脊髓损伤、外周神经损伤、烧伤等因素将导致患者肢体运动功能障碍,这些患者长期处于制动状态,逐渐导致关节活动功能受限和丧失。另外,风湿性疾病、骨关节炎等本身会导致关节活动功能障碍的疾病,将加重关节挛缩。
关节在制动时,关节连接处机械压力减小,将导致关节囊的缩短,滑膜细胞的减少,同时关节囊里Ⅲ型胶原蛋白减少、Ⅰ型胶原蛋白增加,使关节呈现出纤维化趋势。另外,长期制动将导致软骨细胞死亡,细胞外基质减少,最终导致关节退行性改变。
3.分类
(1)肌肉源性:继发于神经病变的肌肉纤维化,如痉挛。
(2)关节源性:关节内骨折、软骨炎、滑膜炎、半月板和盂唇损伤等。
(3)肌腱源性:肌腱损伤、移位、缩短。
(4)皮肤源性:烧伤、系统性硬皮病。
(5)混合源性。
4.临床表现与诊断
关节挛缩刚发生时患者通常可无明显疼痛症状,由于重症监护的患者长期处于镇静状态继而缺乏肢体活动,不容易发现关节僵硬及关节疼痛。待发现关节僵硬和疼痛时可能已发生明显的关节挛缩,一旦发生将严重干扰患者的日常活动能力,包括转移、行走、睡眠等,甚至连普通的坐立也会受到影响。关节挛缩的发现往往开始于肌肉骨骼检查,而ICU中也容易忽略。特别对于颅脑损伤、卒中、脊髓损伤、周围神经损伤、神经肌肉系统疾病的重症患者,被动关节活动度检查尤为重要。除了体格检查,影像学检查将有利于排除可能的鉴别诊断。
5.处理与预防
(1)早期活动:ICU患者早期关节活动是预防关节挛缩的最重要的措施。数据显示,早期活动能够减少重症患者的住院时间、增加其出院比例。对有自主活动能力的患者可根据病情减少或间断使用镇静剂,鼓励患者进行肢体的主动运动。对于肢体活动能力受限的患者,如持续镇静、中枢和外周神经损伤的患者,使用被动运动能够有效预防和控制关节挛缩,可通过手法治疗进行关节松动。持续被动运动常常运用于全膝关节置换术后的患者,但对于ICU中的患者同样适用。
(2)牵伸运动:牵伸运动在预防和治疗关节挛缩的作用虽然受到一些质疑,但目前为止仍是最常用的预防和治疗关节挛缩的主要手段之一。牵伸运动包括对体位的摆放、矫形器的使用以及康复治疗师的手法治疗等。如偏瘫患者良肢位的摆放能够有效抗痉挛和预防关节挛缩,静态矫形器的使用能够有效地使腕手、足踝功能障碍患者早期预防关节挛缩,动态矫形器的使用可以根据患者病情需要动态调整关节的角度预防挛缩发生。
(3)药物治疗:痉挛的发生常常会导致关节挛缩加剧。抗痉挛药物的使用,如口服巴氯芬、替扎尼定、舍曲林,鞘内使用巴氯芬泵以及肉毒毒素的注射治疗,均可改善痉挛症状。有研究报道,糖皮质激素和酮替芬的使用能够降低关节挛缩的发生率。
(4)手术治疗:严重的关节挛缩畸形常常不能使用保守方案治疗,可考虑使用关节松解术、肌腱延长术、关节置换术等外科手段处理。
二、异位骨化
1.定义
异位骨化是指在软组织或肌肉中出现成骨细胞并钙化发展成骨。异位骨化的发生将会导致ICU患者延长住院时间、遭受长期的肢体功能障碍。
2.危险因素及发生原因
容易发生异位骨化的独立危险因素包括以下几种:脊髓损伤、骨折、痉挛、制动、压疮等。但即便是没有神经损伤和创伤的重症监护患者依然会发生异位骨化。异位骨化发生的机制未明,但在炎症发生区域常常会导致骨髓间充质干细胞聚集和增殖,一部分间充质干细胞分化为成骨细胞,这是异位骨化发生的细胞学基础。成骨细胞随后沉积于软组织或肌肉区域,发生钙化,逐渐形成异位骨化。
3.分类
(1)神经源性:脊髓损伤、颅脑外伤、急性炎症性脱髓鞘、多发性神经病、肌肉神经阻滞等。
(2)创伤源性:烧伤、骨折、关节手术等。
(3)其他:重症监护患者。
4.临床表现与诊断
异位骨化最明显的临床表现是伴有疼痛的关节活动度下降。对于昏迷或者持续镇静的患者,体格检查会发现局部红肿、皮温升高等。异位骨化的平均发生时间为2个月,但颅脑外伤患者常发生于损伤后2~3周,脊髓损伤患者可能发生在损伤后1~2个月。异位骨化常常发生于大关节,无外伤的重症患者最常见的受累部位为髋关节、肩关节、膝关节。烧伤患者则容易发生于肘关节、髋关节、膝关节、腕手关节。
血清学标志物和影像学是诊断异位骨化的常用辅助手段。虽然血清碱性磷酸酶升高与异位骨化的关系受到一些争议,但在神经系统损伤、外伤和重症监护患者中发现,2周左右后血清碱性磷酸酶明显升高,10周左右为高峰。另外,血清肌酸激酶、红细胞沉降率(血沉)、C反应蛋白也被用于发病时的观察指标。与此同时,影像学的观察也尤为重要,X线是诊断异位骨化的常用检查手段,但临床研究发现,99mTc标记的磷酸三相骨扫描可早于X线,平均早4~6周。但在使用骨扫描时需注意排除肌肉骨骼肿瘤及软组织感染等使放射性核素摄取增加的原因。另外,MRI检查能够较早地对一些特定的重症监护患者发生异位骨化时得出阳性结果。
5.处理与预防
(1)药物治疗:非甾体抗炎药是公认的预防异位骨化形成和治疗异位骨化的药物,它被认为能够阻止前体细胞的分化和迁移。有研究报道,吲哚美辛能够有效降低脊髓损伤患者发生异位骨化的发生率,能够改善ICU中神经肌肉阻滞患者发生异位骨化后的功能。
双膦酸盐类药物能够通过抑制羟基磷灰石取代非结晶磷酸钙、减少成骨细胞数量来阻止骨化发生。有研究报道,颅脑损伤患者使用依替膦酸钠能够降低异位骨化的发生率。另外,依替膦酸钠用于已经发生异位骨化的ICU神经肌肉阻滞患者可减轻局部肿胀、改善关节活动度。
(2)放射治疗:放射治疗也是经典的预防和治疗异位骨化的方法,它是通过抑制间充质细胞分化为成骨细胞来抑制异位骨化的发生发展。有临床报道证实,在治疗效果上放射治疗优于吲哚美辛,但又有报道称放射治疗可增加骨折的不愈合率。
(3)手术治疗:对于难以使用保守方案、功能障碍明显的患者,手术切除是治疗异位骨化的有效方法。但由于异位骨化容易复发,因此手术时间的选择尤为重要。
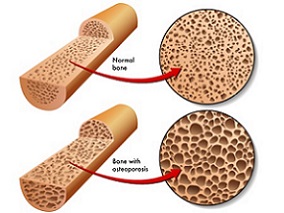
三、骨质疏松
1.定义
骨质疏松是指骨密度低于成熟骨量峰值2.5倍标准差的临床状态,其分为原发性和继发性。原发性中的Ⅰ型发生在绝经后的女性,Ⅱ型发生于大于75岁的老年人。继发性的发病原因主要为内分泌和代谢异常、营养障碍、系统性疾病、活动减少和重症患者使用的药物。
2.危险因素和发生原因
一般人群的危险因素包括骨折、类固醇等药物使用、吸烟、饮酒、低体重、类风湿关节炎等。但重症监护患者的发生原因包括以下几类:
(1)制动:制动导致骨分解,造成高钙血症、高尿酸血症,抑制甲状旁腺激素的分泌,导致维生素D合成下降。
(2)维生素D缺乏:维生素D摄入和吸收减少、肝肾功能低下,导致钙化成骨下降。
(3)激素水平异常:在急性期,垂体应激导致促肾上腺皮质激素增多,使肾上腺分泌增加,皮质醇升高。在亚急性期,垂体功能下降,从而导致生长激素分泌减少、促甲状腺激素分泌减少,最终导致破骨细胞功能异常造成骨吸收。
(4)细胞因子调节:肿瘤坏死因子、白介素1、白介素6升高,使破骨细胞活化,最终导致骨吸收。
(5)药物因素:糖皮质激素的使用抑制成骨细胞增殖,利尿剂的使用导致钙排泄增加。
3.临床表现
骨质疏松的重症监护患者由于骨密度下降,其骨折风险增加,其中高钙血症的患者可能会发生肌肉骨骼疼痛、嗜睡、疲劳、恶心、多尿等,严重的情况可能发生精神变化,导致心律失常等。
4.处理与预防
(1)药物治疗:药物治疗是预防与治疗ICU患者发生骨质疏松的重要方案,包括维生素D和双膦酸盐类药物。研究推荐,持续机械通气的非高钙血症或高尿酸血症患者,每天补充维生素D2。帕米磷酸盐和骨化三醇可使重症患者的骨吸收标志物减少。
(2)运动疗法:制动是骨质疏松发生的重要原因之一,因此在康复小组指导下,患者安全有效地在病床上主动运动、床旁站立、行走均能有效降低骨质疏松的发生率;对昏迷或持续镇静患者,在生命体征达标下进行被动运动、站立也可以达到预防骨质疏松、减轻骨质疏松的效果。
知识来源
人卫知识数字服务体系
作者:张长杰教授,中南大学湘雅二医院
专家简介
张长杰,主任医师、教授、医学博士。中南大学湘雅二医院康复医学科主任、国家临床重点专科负责人。中华医学会物理医学与康复学分会常务委员兼骨科康复学组组长、中国康复医学会常务理事、湖南省医学会物理医学与康复学专业委员会主任委员、湖南省残疾人康复协会会长、湖南省康复医学会副会长。
一直从事康复医学临床、教学、科研工作,擅长骨关节与神经系统病损的康复,科研方向为软组织损伤的修复与生物力学研究。曾担任国家科技支撑课题“糖尿病及其并发症康复技术与产品研发”子课题负责人。先后在《中华物理医学与康复杂志》等杂志上发表论文60多篇,主编全国高等学校规划教材(供康复治疗专业用)《肌肉骨骼康复学》,担任《中华物理医学与康复杂志》《中国康复医学杂志》《中国康复理论与实践杂志》编委。
- 评价此内容




 3我要打分
3我要打分
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

