高龄男性活动后胸闷、气促 不仅仅是高血压那么简单
老年男性患者,阵发性胸痛10余年,1个月前活动后胸闷、气促,但无胸痛发作。曾因冠状动脉三支病变行冠状动脉搭桥手术,有吸烟史,心肌标志物及心电图检查后最终确诊。
一般情况:男,83岁,汉族,退休。
主诉:阵发性胸痛10余年,活动后胸闷、气促1个月余。
病史摘要:患者10余年前活动后出现胸痛,位于心前区,呈阵发性隐痛,伴左肩背部酸胀不适,每次发作持续数分钟至10余分钟不等,停止活动后能缓解,每个月发作2~3次。2000年造影提示冠状血管三支病变,行冠状动脉搭桥术,术后正规服药(氯沙坦钾、氨氯地平、阿司匹林、阿托伐他汀、单硝酸异山梨酯)治疗,胸痛发作明显减少。1个月前出现快速步行后胸闷、气促、呼吸困难,一般步行4~5分钟后即出现,停止步行休息约1~2分钟后可缓解,伴双下肢轻度水肿,无胸痛、心悸。既往有高血压病史40余年,血压最高180/110mmHg,目前未服药,血压控制于120~130/70~80mmHg。曾有吸烟史30余年,每日10支,20多年前已戒烟,1个月前有上消化道出血病史。
查体:BP152/84mmHg,神志清,精神好,体型偏胖,步入病房,查体合作。胸部可见陈旧性手术瘢痕,双肺呼吸音粗,双下肺可闻及少许湿性啰音,未闻及哮鸣音。心界向左下稍扩大,心率64次/分,律齐,各瓣膜区未闻及病理性杂音。腹软,肝脾肋下未触及,双下肢无水肿。
辅助检查:血常规Hb91g/L。尿便常规正常。肝功能正常。血脂:TC4.59mmol/L,LDL3.09mmol/L,HDL0.88mmol/L,TG1.76mmol/L。肾功能Cr105μmol/L,UA462μmol/L。心电图检查见图1,心肌标志物检查见表1。

表1 心肌标志物动态演变
胸片:①双肺纹理增多,心脏饱满;②左侧胸膜增厚;③胸部手术后。肺功能提示:中度限制性通气障碍,大小气道气流中度受阻,MVV重度下降。心脏彩超:左心房、左心室略大,左心室前壁及部分前间隔运动幅度减低;左心室收缩功能减低。
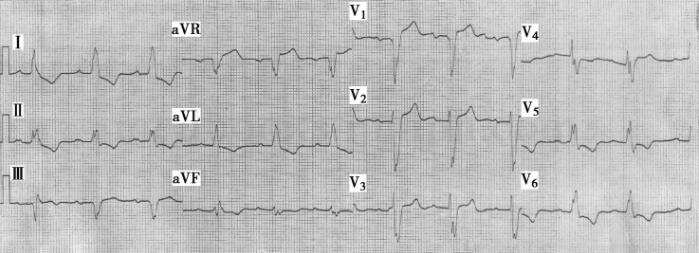
图1窦性心律,完全性左束支传导阻滞,一度房室传导阻滞,V3~V6导联T波倒置
冠状动脉CTA:主动脉‐左冠状动脉桥血管近段(距开口1.0cm处)管壁软斑块形成,管腔狭窄约40%~50%,回旋支及前降支远段显影良好。主动脉‐右冠状动脉开口显示良好,距开口3.0cm处管壁软斑块形成,管腔狭窄,最窄处狭窄约70%,末梢分支可见多发钙化斑形成。心尖部心肌变薄,心内膜下心肌密度减低。冠状动脉搭桥术后:搭桥血管不同程度狭窄,伴心尖部心肌缺血可能。
初步诊断:冠状动脉粥样硬化性心脏病、冠状动脉搭桥术后,高血压3级(极高危),心功能Ⅲ级,肺部感染。
诊治过程:入院后予调脂、稳定斑块,利尿、改善心功能、控制血压治疗。贫血考虑与近期上消化道出血有关,予琥珀酸亚铁缓释片口服补铁。入院后患者夜间发作急性左心衰竭,查心肌酶谱和肌钙蛋白T升高并有动态改变。考虑急性非ST段抬高型心肌梗死,予抗凝、抗血小板、减少心肌耗氧、改善心肌能量代谢治疗,患者同时伴肺部感染,呼吸科会诊后予亚胺培南‐西司他汀抗感染治疗,经治疗患者病情平稳。
最终确诊:冠状动脉粥样硬化性心脏病、冠状动脉搭桥术后、急性非ST段抬高型心肌梗死,高血压3级(极高危),心功能Ⅲ级,肺部感染。
病情分析:患者老年男性,高龄,曾因冠状动脉三支病变行冠状动脉搭桥手术,有吸烟史。反复发作活动后胸闷、气促,无胸痛发作,夜间反复急性肺水肿,抽血检查时发现CK‐MB、肌钙蛋白等心肌标志物明显升高,动态观察心电图未发现ST‐T有动态演变,急性非ST段抬高型心肌梗死诊断成立。根据患者病史,本次发作考虑无痛性心肌梗死,患者无胸痛症状,仅有反复急性肺水肿发作,若未检查心肌标志物则可能造成误诊,未进行积极处理的情况下可能延误患者病情,导致严重并发症。提示对于高龄患者的无痛性心肌梗死应给予更多的关注,确诊后予冠心病规范化治疗。
相关最新指南及诊治进展:无痛性心肌梗死是指急性心肌梗死时患者缺乏典型的心绞痛症状,或仅表现为轻微的胸闷。糖尿病、闭塞性脑血管病或心力衰竭的老年患者易出现无痛性心肌梗死,容易漏诊。因此,对提高无痛型或不典型急性心肌梗死的认识,降低无痛性心肌梗死的病死率这个问题,日益受到临床医师的重视。无痛性心肌梗死其发生率占急性心肌梗死的8.3%~34%,随着年龄的增加,发病率逐渐增加。
无痛性心肌梗死常见的因素:
1﹒年龄 老年组发生率明显高于低年龄组,其原因可能与老年人,尤其是60岁以上老年人心脏自主神经变性、痛阈增高,以及敏感性、反应性差有关。
2﹒脑循环障碍:无痛性心肌梗死患者,尤其是阵发性晕厥、严重心律失常、传导阻滞发病患者,均有严重的脑供血不足、缺血、缺氧,以致意识障碍、感觉迟钝而对疼痛反应减低。
3﹒糖尿病 糖尿病患者发生心肌梗死时有40%无胸痛,可能与糖尿病患者的心脏交感神经、副交感神经的形态学异常、嗜银性增强、密度改变、神经纤维减少及破裂,尤其是交感神经痛觉纤维的病变,使痛觉冲动传入受阻有关。因此,糖尿病患者痛阈较无糖尿病患者明显增高,与疼痛发生延迟有关。
4﹒心脏并发症 心肌梗死后,尤其是并发休克、严重心力衰竭、严重心律失常、脑卒中时,其疼痛被并发症的严重症状所掩盖,造成无痛的假象。
5﹒吸烟 长期大量吸烟者无痛性急性心肌梗死发生率显著高于不吸烟者。
6﹒心肌梗死的部位 无痛性心肌梗死多为后壁、右冠状动脉梗死,而有痛者多见左冠状动脉梗死。另外发现无痛组的心肌缺血、坏死性改变散在,以灶性、陈旧性为主。有痛组病理改变新鲜与陈旧性梗死灶并存。
凡遇到下列情况者需要及时进行心电图及心肌酶学的动态观察,以便早期检出无痛性心肌梗死。
1﹒凡40岁以上突然发生心力衰竭或在慢性心力衰竭基础上突然加重而不能以其他原因解释者。
(1)中年以上,无明显原因突然发生低血压、休克者。
(2)突然出现意识障碍、晕厥、抽搐、偏瘫等脑循环障碍者。
(3)突然精神错乱、烦躁不安者。
(4)突然心慌、心律失常伴恶心、呕吐者。
(5)突然上腹痛、恶心、呕吐伴大汗淋漓者。
(6)突然出现异位疼痛而无明显原因者。
(7)在慢性支气管炎感染的基础上,突然胸闷、气短、憋气加重,与肺部体征不符合者。
(8)在高血压、糖尿病的基础上,突然胸闷、气短、呼吸困难、大汗、血压下降者。
2﹒诊断无痛性心肌梗死应注意以下几点
(1)除描记12导联心电图外,应加描记V7~V9、V3R~V5R等导联,必要时高一肋间或降低一肋间描记,或进行胸前标记。
(2)在特征性病理性Q波等心电图变化之前,应注意对应导联的ST‐T改变及急性损伤区传导阻滞等改变。
(3)如即刻描记心电图无改变时应及早检测血清心肌酶的变化。
实验室检查:
1﹒心肌标志物增高,在急性心肌梗死时,可出现显著增高的CK、CK‐MB、肌钙蛋白等改变。
2﹒血沉增快。
3﹒患者可能伴有血脂、血糖代谢异常。
4﹒心电图 在相应的心肌梗死的部位可出现典型的病理性Q波、ST‐T改变等,可进行定性、定位诊断。
5﹒放射性核素心肌显像 利用缺血的心肌对放射性核素及其标记的化合物可选择性摄取的特点,放射性核素心肌显像可以发现梗死,确定梗死的范围和程度,测定侧支血流、心肌损伤和心室功能,并可估计预后。
6﹒超声心动图通过测定心室容量、室壁运动和左心室射血分数等情况,有助于确立急性心肌梗死的梗死部位、梗死范围及左、右心室功能障碍的程度,提供预后信息。二维超声心动图检查在几乎全部透壁性急性心肌梗死患者中均显示区域性室壁运动异常。
鉴别诊断:当临床上遇到40岁以上,既往有高血压、糖尿病等病史,无明显诱因突然发生心力衰竭、低血压、休克、意识障碍、呼吸困难等症状时,应考虑到无痛性心肌梗死的可能性,及早动态观察心电图和心肌酶学改变,以便早期明确诊断。
治疗原则、程序和方法与一般心肌梗死大致相似。老年心肌梗死患者的特点是冠状动脉病变的分支多,梗死范围大,心力衰竭、心源性休克等并发症较多,且常有肺、脑、肾等多系统病变,病死率较高。因此在选择溶栓治疗、介入治疗、抗凝治疗及应用正性肌力药物时均应慎重考虑。根据每个患者的具体情况慎重选用,以免出现不良反应。由于无痛性心肌梗死中糖尿病患者较多,糖尿病患者发生急性心肌梗死,可使原已被控制的糖尿病加重,或使隐性糖尿病显现出来,因此必须严密观察,预防酮症酸中毒。
(环球医学编辑:余霞霞)
来源:《心血管临床特殊病例剖析》
作者:布艾加尔.哈斯木 孟晓萍
页码:97-103
出版:人民卫生出版社
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

