年轻男子饮酒后差点猝死 原来是这种病惹的祸
27岁男性,半小时前就餐时饮白酒约5~6两,在朋友家聊天时突发不适,呈痛苦面容,由朋友急送笔者医院。途中患者出现意识不清,呼之不应,到医院急诊科时,患者无自主呼吸、心跳。立即实施抢救后,患者终于恢复自主心跳,随后收ICU进行进一步复苏治疗。该患者可能患有……
【一般情况】
男,27岁,汉族。
【主诉】
意识丧失半小时。
【病史摘要】
患者半小时前就餐时饮白酒约5~6两,在朋友家聊天时突发不适,呈痛苦面容,由朋友急送笔者医院,途中患者出现意识不清,呼之不应,至笔者医院急诊科时患者无自主呼吸、心跳,面色苍白,口唇发绀,神志丧失,颈动脉搏动消失,立即予心肺复苏术,气管插管呼吸机辅助通气,开通静脉通道,静推肾上腺素、阿托品、胺碘酮,应用血管活性药物,于22:00患者恢复自主心跳,室性逸搏,心率50次/分左右,节律不规则,血压70/40mmHg,予体外起搏,多巴胺、多巴酚丁胺静脉泵入,40分钟后呈窦性心律,心率维持在130次/分,血压100/60mmHg,拟诊心搏骤停、心肺复苏术后立即收ICU进行进一步复苏治疗。病程中患者无抽搐,无大小便失禁。既往体健。吸烟史,每日20支,偶尔饮酒。
【查体】
神志丧失,呼之不应,双侧瞳孔等大等圆,直径约4mm,对光反射存在,气管插管呼吸机辅助通气,颈部软,无抵抗,双肺呼吸音粗,可闻及湿性啰音,心率135次/分,窦性心律,律齐,未闻及病理性杂音,腹部软,未触及明显包块,双上肢肌张力增高,双下肢肌张力正常,巴宾斯基征阳性。
【辅助检查】
急查凝血功能D‐二聚体289ng/ml。血常规:白细胞15.8×109/L,中性粒细胞40.1%。血气:pH7.12,PCO275mmHg,PO215mmHg。生化:TG3.53mmol/L,钾3.61mmol/L。头颅CT:未见异常。cTnT<0.03ng/ml。NT‐proBNP<60pg/ml。胸片:双肺渗出灶(左侧为主),心源性肺水肿不除外。心脏彩超:LAD35mm,LVDd42mm,EF52%,右心房、右心室相对增大;左心室壁舒缩运动不协调;左心室射血分数略降低;血流示三尖瓣反流。心电图检查见图1和图2。胸片检查见图3。微生物培养:正常菌群生长,革兰阳性球菌及少量正常真菌孢子。
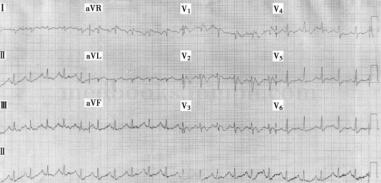
图1 急诊心电图:窦性心动过速,ST‐T改变
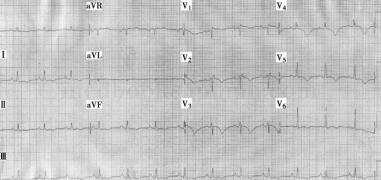
图2 入院心电图:窦性心律,V1~V6导联T波倒置
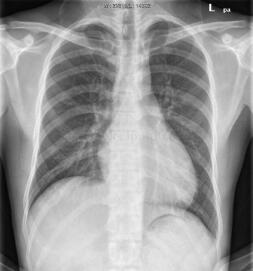
图3 胸片:心脏增大、心胸比0.52
【初步诊断】
心搏骤停、心肺复苏术后。
【诊治过程】
患者入CCU后多次出现抽搐并伴有室性心动过速,心率超过200次/分,紧急电复律,同时给予地西泮静推,心律转为窦性心律。为监测血流动力学,于29日7时许行左股动脉PICCO导管植入术,测得心排血量较低。此时有创血压出现50~150/30~120mmHg较大波动,生命体征极不稳定,
床旁放置主动脉球囊反搏,在反搏球囊辅助下血压可稳定在110~130/60~80mmHg。期间患者多次抽搐、室性心动过速,至10月3日患者生命体征逐渐平稳,出现意识,对疼痛、声音刺激有反应,予以间断下调血管活性药物的剂量后血压、心率正常,10月5日成功撤除球囊反搏。10月6日意识恢复,可与外界交流,且暂未发现神经系统损害的症状及体征,10月7日顺利脱机拔除气管插管。10月10日转入心内科继续治疗,肺动脉CTA双肺动脉未见明显异常,心脏超声示右心房、右心室增大,考虑致心律失常性右心室心肌病。建议安装ICD预防再发致命性心律失常,患者及家属不同意安装ICD,出院。
【最终确诊】
致心律失常性右心室心肌病。
【误诊分析】
本例患者心肺复苏非常成功,患者多次出现抽搐并伴有室性心动过速,心率超过200次/分,多次紧急电复律,出现不易纠正的低血压,生命体征极不稳定,床旁放置主动脉球囊反搏,在反搏球囊辅助下血压可稳定在110~130/60~80mmHg。复苏后脑保护有效,未遗留后遗症。病因诊断一度怀疑为病毒性心肌炎、肺栓塞、右心室流出道室速(RVOT)、Brugada综合征、特发性心室颤动等疾病。最后,结合病史、体征、常规体表心电图中Epsilon波和右胸导联QRS间期延长及心脏超声结果诊断为致心律失常性右心室心肌病。
【相关最新指南及诊治进展】
致心律失常性右心室心肌病(arrhythmogenic right ventricular cardiomyopathy,ARVC)是临床上最常见的可致猝死的器质性心脏病。该病多发于青少年时期,80%在40岁前出现症状,男性多见(约占60%),多为散发。近年的临床研究证实是右心室肌进行性非缺血性萎缩,部分心肌组织被纤维、脂肪组织替代,逐渐出现右心室扩大、室壁变薄及室壁瘤形成。
目前认为ARVC是一种桥粒病,桥粒功能异常是致病的最后通路,非桥粒基因可能通过影响桥粒发挥作用,而非桥粒基因迄今为止发现的家系及突变数目有限。因此,建议先筛查桥粒成分基因。首先筛查比例最高的PKP‐2,然后再筛查DSG‐2或DSP,再次是DSC‐2、盘状球蛋白是相对比较罕见的基因型。由于ARVC临床表现无特异性,早期可能仅有右心室的轻度改变,影像学检查也常无异常发现,并且没有一个单一检查可确诊ARVC,因而给早期诊断带来困难。目前主要基于心脏结构、组织形态学改变、心电图、心律失常和遗传基因等,根据其主、次要条件组合诊断。其中MRI能很好显示节段性右心室壁运动及形态学异常,能对扩张的右心室进行量化,能提供组织的特性,如显示取代心肌的脂肪组织及纤维组织的信号,因此MRI被认为是现今诊断ARVC的金标准。
目前针对ARVC患者的治疗尚无统一方案。患者主要表现为心律失常、猝死和心力衰竭,治疗目的在于改善右心衰竭及全心衰竭症状,预防与终止室性快速性心律失常的发作。是否需要使用β受体阻滞剂、抗心律失常药物以及ICD等尚不清楚,也无明确的治疗指南。本患者因经济原因拒绝安装ICD。服用β受体阻滞剂及胺碘酮出院,目前门诊随访一般情况尚好。
(环球医学编辑:余霞霞)
来源:《心血管临床特殊病例剖析》
作者:布艾加尔.哈斯木 孟晓萍
页码:291-297
出版:人民卫生出版社
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

