20岁大学生胸闷、胸痛伴反复晕厥 哪里出了问题?
20岁男性,大学生,入院前2小时在宿舍与同学聊天时突感胸闷、胸痛,伴头晕、心悸、出汗,持续约10余秒钟后突然意识丧失,约30秒后意识自行恢复,醒后感全身无力。随后10分钟内患者再次晕厥2次,症状与第1次相似,心电图示完全性右束支传导阻滞。该患者怎么了?
【病历摘要】
患者,男性,20岁,大学生。主因胸闷、胸痛2小时伴晕厥3次于2004年10月9日入院。患者入院前2小时在宿舍与同学聊天时突感胸闷、胸痛,伴头晕、心悸、出汗,持续约10余秒钟后突然意识丧失,约30秒后意识自行恢复,醒后感全身无力,无发热,无大小便失禁,无肢体抽搐及活动障碍,无咯血及呕血。随后10分钟内患者再次晕厥2次,症状与第1次相似。由急救中心送至笔者医院急诊,途中心电图示完全性右束支传导阻滞(图1)。途中患者神志清楚,精神差。
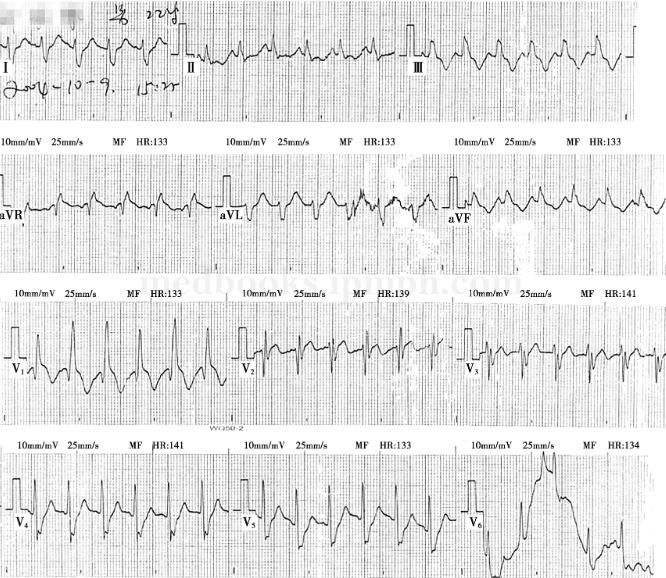
图1 心电图
由院前急救人员完成(120),完全性右束支传导阻滞
既往无特殊病史及药物过敏史。
入院查体:BP 117/68mmHg,P 131次/分,R 24次/分,T 36.4℃,神志清楚,面色青灰,脉搏细数。双侧瞳孔等大等圆,直径约3mm,对光反射灵敏。口唇苍白,颈无抵抗,双肺呼吸音粗,未闻及干湿音,HR 131次/分,心律齐,各瓣膜听诊区未闻及病理性杂音,未闻及心包摩擦音。腹软,全腹无压痛、反跳痛及肌紧张,肠鸣音正常。双下肢无水肿及静脉曲张,双侧皮温无差别。病理征阴性。
辅助检查:复查心电图示右束支传导阻滞消失,HR 131次/分,Ⅲ、aVF及V1~V3导联T波倒置(图2)。血常规、肾功能及电解质均正常。血糖14.2mmol/L。凝血分析示PT、FIB及APTT均正常,D‐二聚体>2000ng/ml。心肌标记物:MYO 343ng/ml,CK‐MB及TnI均正常。血气分析(鼻导管吸氧5L/min):pH 7.349,PCO2 30.7mmHg,PO2 80.5mmHg。床旁胸片未见活动性病变。
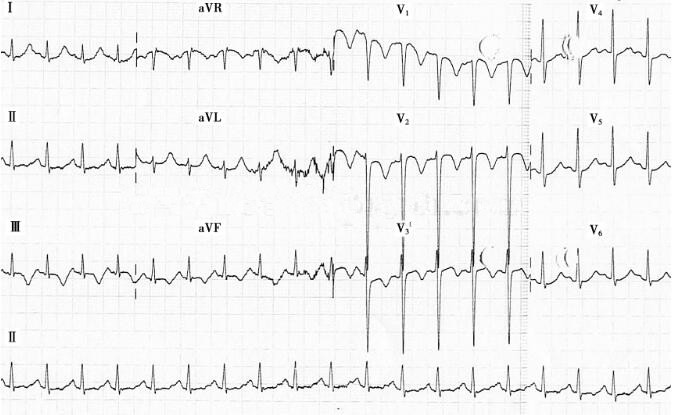
图2 心电图
患者到达急诊后第1份心电图,与图1相比,示右束支传导阻滞,V1~V3导联T波倒置
【分析】
患者为青年男性,既往无特殊病史,此次发病突出临床表现为胸闷、胸痛伴反复晕厥。分析其临床诊断,可从晕厥入手。
在欧洲心脏病学会(ESC)制定的《晕厥的诊断与治疗指南(2009版)》中,对晕厥的定义有了新的规定:晕厥是由于短暂的全脑组织缺血导致的短暂性意识丧失,特点为发生迅速的、短暂的、自限性的,并且能够完全恢复意识。根据其病因,可分为3种类型:①神经反射性晕厥:典型代表为血管迷走神经性晕厥、情境性晕厥等;②直立性低血压性晕厥:包括原发性或继发性自主神经调节异常、药物诱发的直立性低血压和容量缺失;③心源性晕厥:包括心律失常及器质性病变所致。
下列关于晕厥病因的一些看法已经被广泛认可:①血管迷走神经性晕厥是导致晕厥的最主要原因;②心源性晕厥是导致晕厥的第2位原因,但危险程度最高,老年人心源性晕厥发病率较高;③在小于40岁的患者中,直立性低血压所导致的晕厥较为少见;④在晕厥的诊断流程中已不再考虑脑血管性晕厥。
本病例既往无晕厥病史,此次发病前也无长久站立或排尿等明确诱因,不支持神经反射性晕厥。患者为青年男性,从发病特点及病史上考虑直立性低血压所导致晕厥的可能性较小。其晕厥原因首先要排除心源性晕厥的可能。
患者合并胸闷、胸痛,心电图为一过性右束支传导阻滞,入院后复查心电图示右束支传导阻滞消失,心电图表现为Ⅲ、aVF及V1~V3导联T波倒置,提示右心负荷加重。吸氧后,血氧分压相对于其年龄来说仍偏低,且存在低碳酸血症。上述迹象均提示急性肺栓塞。相比较而言,心肌炎患者中较常见左束支传导阻滞,且心电图常表现为广泛的ST段及T波异常,临床严重程度及诊断紧迫性远不及肺栓塞。因此需尽快行急诊螺旋CT肺动脉造影明确肺栓塞诊断。
CT结果示左右肺动脉主干栓塞。急诊予rt‐PA 100mg 2小时持续静脉泵入溶栓治疗,溶栓开始半小时后患者心率即有明显下降,自觉症状好转。用至70mg时因患者出现牙龈出血而停用rt‐PA。后追问病史,患者平时经常熬夜上网,1个月来左下肢间断肿胀、疼痛,未在意,发病前一天晚上曾整夜上网。检查双下肢静脉彩超示左下肢股静脉、股深静脉、股浅静脉及静脉血栓形成。溶栓后对患者进行规范化抗凝治疗,复查胸部CT及双下肢静脉彩超均明显好转,患者出院后规律口服华法林抗凝。
【讨论】
此病例是笔者科室根据心电图表现成功诊断急性肺栓塞(acute pulmonary embolism,APE)的一个典型病例。在急诊科,心电图是临床医师最方便获取的一项检查,对很多临床危急情况有一定提示作用,如急性冠状动脉综合征、心律失常、心包炎、肺栓塞、严重电解质紊乱等。因此对于危重或有胸闷、胸痛表现的患者,心电图应作为常规检查项目。肺栓塞的心电图表现有其特征性,常见的表现包括:窦性心动过速,SⅠQⅢTⅢ,右束支传导阻滞,胸前导联(通常是V1~V4导联)T波倒置,顺钟向转位等。根据笔者对近几年急诊收治的21例急性肺栓塞溶栓患者的统计资料表明,有15例心电图出现SⅠ、QⅢ或TⅢ的改变,其中6例同时表现为SⅠQⅢTⅢ,另外9例仅出现SⅠ、QⅢ和TⅢ中的一项或两项,其中TⅢ出现频率最高。有11例出现窦性心动过速,6例出现V1~V4导联T波倒置,仅1例表现为新发右束支传导阻滞。由此可见,在急性肺栓塞的心电图改变中,新出现的右束支传导阻滞发生率并不高,但它的出现往往提示肺动脉主干堵塞,且阻滞的程度与栓塞的范围呈正相关,本病例证实了这一点。
APE溶栓治疗后,除症状、呼吸频率及心率等体征及实验室检查有相应变化外,心电图也是评价溶栓疗效的一项重要指标。有效溶栓治疗后,心电图主要变化为心率减慢、QRS电轴左移、SⅠ变浅、QⅢTⅢ改善、QⅢ变浅甚或消失、右束支传导阻滞消失、顺钟向转位减轻或消失。但与急性心肌梗死溶栓成功后倒置T波变浅或直立不同,有效溶栓治疗后,胸前导联T波反而倒置加深,少数也可变浅或转为直立。笔者对本病例溶栓后心电图进行了追踪,结果表明:溶栓后V1~V3导联T波倒置均较溶栓前加深,呈“冠状T波”改变,并伴QT间期进一步延长,以V1~V2导联明显。T波深度在溶栓后第3天达到最高峰,QT间期长达0.64秒(图3),之后T波变浅,QT间期缩短。患者溶栓后心率即有明显下降,之后出现一过性窦性心动过缓,在溶栓后第5天心率最慢,降至45次/分,之后逐渐恢复正常。
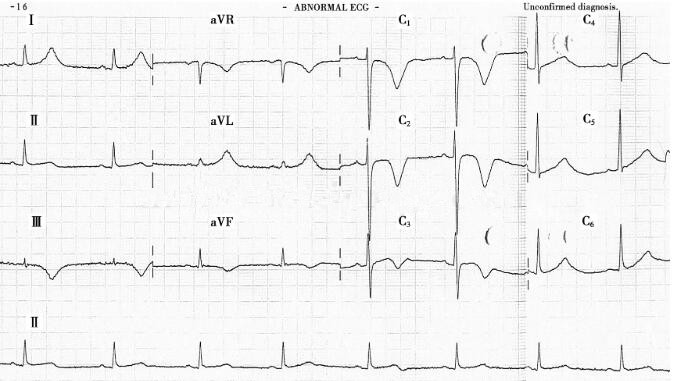
图3 心电图
患者溶栓后第3天查心电图,示心率减慢,V1~V3导联T波倒置均较溶栓前加深
关于肺栓塞患者溶栓后T波倒置的发生机制,目前尚不清楚,可能是复极记忆现象,或复极过程中M区至心内膜与心外膜相反电位变化的影响。但无论如何,这时的T波倒置加深不意味着病情恶化,可能是溶栓成功、右心负荷减轻、急性右心扩张好转的反映。
【小结】
肺栓塞发病凶险,病死率高,但因其临床表现的多样性和非特异性,目前临床漏诊率、误诊率仍很高。急诊医师应提高对肺栓塞临床表现和辅助检查的鉴别能力,加强肺栓塞的诊断意识。
另外,下肢深静脉血栓是肺栓塞的最常见病因,因此对于临床症状可疑肺栓塞的患者,重点询问有无下肢深静脉血栓的可能,往往对肺栓塞的诊断能够起到提示作用。
(周倩云)
(环球医学编辑:余霞霞)
来源:《急诊科疑难病例分析》
作者:朱继红 周倩云
页码:1-2
出版:人民卫生出版社
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

