老爷爷咳嗽1年余辗转多家医院未确诊 到底哪里出了问题?
76岁男性,因“咳嗽1年余”入院。曾在无锡、上海等医院进行检查治疗,仍不缓解。目前仍阵发性咳嗽,干咳为主,偶有少许白黏痰,动则气短,为进一步治疗入住笔者科室。
【病情介绍】
患者,男,76岁,退休干部。因“咳嗽1年余”于2014年4月11日入院。患者1年余前无明显诱因出现咳嗽,阵发性,干咳为主,曾于无锡当地医院行胸部CT(2013年9月5日):①纵隔多发淋巴结肿大;②两肺气肿表现,两肺多发小结节影,食管上段舌型增厚,当时治疗情况不详,咳嗽无明显好转。2013年11月4日复查胸部CT示:①纵隔多发肿大淋巴结,侵及右支气管,考虑转移可能;②食管上段管壁增厚;③两肺小结节,转移不除外;④双肺气肿伴多发小气囊,考虑食管癌伴多发转移可能。住院期间行胃镜检查(2013年11月6日):食管溃疡,病理示(食管)黏膜慢性炎伴肉芽组织形成。腹部增强CT(2013年11月9日):①肝右前叶上段动脉瘤;②左侧肾上腺结节,考虑腺瘤可能;③慢性胆囊炎;④肝左叶及双肾小囊肿;⑤胸腰椎退行性变,完善检查后考虑食管癌依据不足,出院。2013年11月23日至上海某医院行气管镜检查,见隆突增宽,左右主支气管黏膜高低不平,表面黑褐色坏死物覆盖,右总支外侧壁有溃破迹象,右中间支管腔明显狭小,镜身无法进入,右上叶、左上下叶管腔通畅,黏膜光滑,气管镜刷检未找到癌细胞,活检病理:(右总支)碎散支气管黏膜慢性炎性细胞浸润,术后患者未再进一步治疗,定期随访,仍有咳嗽。2013年12月9日在上海某医院行PET/CT,提示:①两肺多发结节,右锁骨上、纵隔及两肺门多发肿大淋巴结,FDG代谢增高,结节病不除外,上段食管壁略增厚,FDG代谢略增高;②甲状腺左叶低密度灶,未见FDG代谢增高,两肺肺气肿,2014年3月6日至无锡某医院复查胸CT示:两肺肺气肿,两肺多发斑片影,右肺下叶见团片状病灶,纵隔、肺门多发淋巴结肿大。目前患者仍阵发性咳嗽,干咳为主,偶有少许白黏痰,动则气短,无胸痛咯血,无潮热盗汗,无畏寒发热,无皮肤黏膜结节。为进一步治疗入住我科。
既往有高血压病史多年,自服氨氯地平,控制正常。无糖尿病、冠心病等慢性病史,无肝炎、结核、疟疾等传染病史。患者出生于无锡,无粉尘、毒物、放射性物质接触史,无疫区接触史,无食生鱼、生肉史。无手术输血史,无食物、药物过敏史,预防接种史不详。无烟酒嗜好。已婚,配偶及女儿体健,家族史无特殊。
【诊治经过】
入院后检查:体温36.8℃,脉搏88次/分,呼吸22次/分,血压130/80mmHg。右侧锁骨上可扪及一绿豆大淋巴结,质中,活动度一般,无触痛,其余部位未及明显肿大淋巴结。轻度桶状胸。胸壁无肿块、无扩张血管;呼吸规整,双肺呼吸音粗,可及散在湿啰音及呼气相哮鸣音,未见杵状指(趾),双下肢无水肿。血常规正常、生化正常、肝炎标志物、梅毒+HIV抗体均阴性;类风湿因子、风湿因子阴性、结核抗体:阴性;8次结核涂片:荧光染色抗酸杆菌(-);G试验、血隐球菌乳胶凝集试验、血寄生虫抗体均阴性;3次痰涂片革兰染色未见细菌;血T-spot:(A抗原)20个、(B抗原)3个;血CD4+/CD8+正常。血管紧张素转化酶32IU/ L。肺功能:通气功能轻度减退(阻塞性),残气及残总比值增高,弥散轻度减退,气道阻力增高。FVC 2.16L(95.3%);FEV1 1.22L(69.4%);FEV1/FVC 56.72%。胸CT(2014年4月17日)示:两肺肺气肿,右肺下叶见团片状病灶,纵隔、肺门多发淋巴结肿大(图1和图2)。右下肺穿刺:见少许炎性细胞。右锁骨上淋巴结穿刺见少量炎性细胞及上皮样细胞。气管镜左总支气管新生物活检:重度慢性炎。气管镜右中间支气管刷检灌洗找结核肿瘤(-)。气管镜1R、2R、7组淋巴结E-bus穿刺见炎性细胞及少量坏死组织。
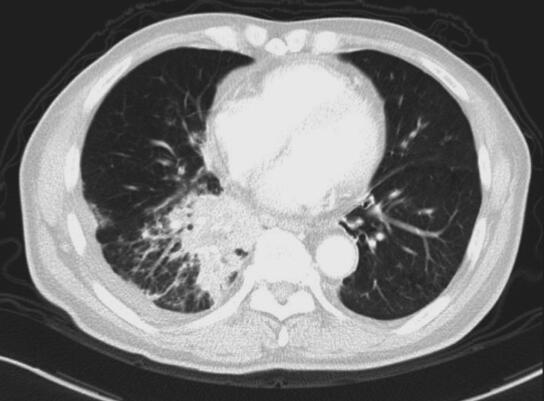
图1 2014年4月17日胸部CT
肺窗见右肺下叶见团片状病灶
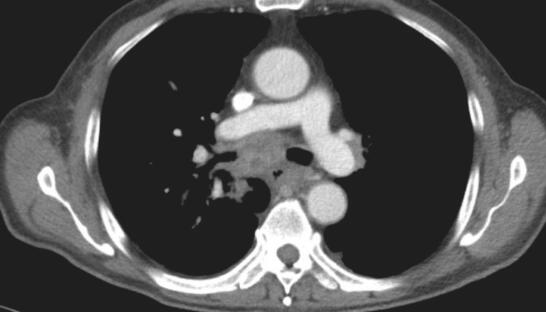
图2 2014年4月17日胸部CT
纵隔窗见纵隔、肺门多发淋巴结肿大
入院后给予哌拉西林舒巴坦及阿奇霉素抗感染、标准桃金娘油止咳化痰修复受损气道黏膜、多索茶碱解痉治疗,咳嗽症状改善不明显。2014年4月24日痰结核杆菌DNA:135 000copies/ml。2014年4月25日起给予HREZ方案诊断性抗结核治疗:异烟肼0.3g,1次/日,口服;利福平0.45g,1次/日,口服(空腹);乙胺丁醇0.75g,1次/日,口服;吡嗪酰胺0.5g,3次/日,口服;天晴甘平2粒,3次/日,口服,保肝治疗。2014年6月5日,2014年6月11日痰慢培养结果回报:结核分枝杆菌培养2次均阳性。
【最后诊断】
肺结核。
【治疗和转归】
2014年5月2日出现发热、肝功能损伤,停抗结核药。完善胸部CT检查发现右侧胸腔积液,给予抽液检查,胸腔积液常规:颜色:黄色,透明度:清澈,蛋白定性:阴性,白细胞计数:2.6,多个核细胞:5%,单个核细胞:95%。于2014年5月12日调整抗结核药物为HRE。4个月后复查胸部CT(图3和图4)见右肺病灶明显吸收,纵隔淋巴结未见肿大。
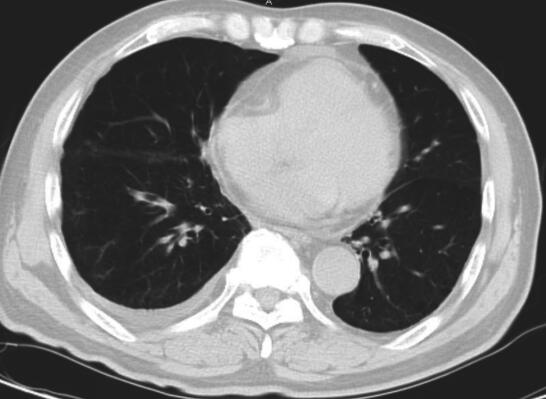
图3 2014年9月17日胸部CT
肺窗见右肺下叶病灶吸收

图4 2014年9月17日胸部CT
纵隔窗见纵隔,肺门未见淋巴结肿大
【重要提示】
1. 老年男性,病程时间长,辗转多家医院,未予确诊。
2. 主要表现为慢性咳嗽,胸部CT检查提示右肺团片影伴有多发纵隔肺门淋巴结肿大。
3. 反复给予抗感染、祛痰、平喘等治疗,效果不佳。
【讨论】
结核菌属于放线菌目,分枝杆菌科的分枝杆菌属,为有致病力的耐酸菌。主要分为人、牛、鸟、鼠等型。对人有致病性者主要是人型菌,牛型菌少有感染。有较密切的结核病接触史,起病可急可缓,多表现为低热(午后明显)、盗汗、乏力、食欲不振、消瘦、女性月经失调等;呼吸道症状有咳嗽、咳痰、咯血、胸痛、不同程度胸闷或呼吸困难。肺部体征依病情轻重、病变范围不同而有差异,早期、小范围的结核菌感染不易查到阳性体征,病变范围较广者肺部查体叩诊呈浊音,语颤增强,肺泡呼吸音低,可闻及湿啰音。晚期肺结核形成纤维化,局部收缩可导致胸膜塌陷和纵隔移位。在结核性胸膜炎者早期有胸膜摩擦音,形成大量胸腔积液时,胸壁饱满,叩诊浊实,语颤和呼吸音减低或消失。
1.肺结核的分型和分期
(1)肺结核分型:
①原发性肺结核(Ⅰ型):肺内渗出病变、淋巴管炎和肺门淋巴结肿大的哑铃状改变的原发综合征,儿童多见,或仅表现为肺门和纵隔淋巴结肿大。②血型播散型肺结核(Ⅱ型):包括急性粟粒性肺结核和慢性或亚急性血行播散型肺结核两型。急性粟粒型肺结核:两肺散在的粟粒大小的阴影,大小一致密度相等,分布均匀的粟粒状阴影,随病期进展,可互相融合;慢性或亚急性血行播散型肺结核:两肺出现大小不一、新旧病变不同,分布不均匀,边缘模糊或锐利的结节和索条阴影。③继发型肺结核(Ⅲ型):本型中包括病变以增殖为主、浸润病变为主、干酪病变为主或空洞为主的多种改变。④结核性胸膜炎(Ⅳ型):病侧胸腔积液,小量为肋膈角变浅,中等量以上积液为致密阴影,上缘呈弧形。
(2)分期:
①进展期:新发现的活动性肺结核,随访中病灶增多增大,出现空洞或空洞扩大,痰菌检查转阳性,发热等临床症状加重。②好转期:随访中病灶吸收好转,空洞缩小或消失,痰菌转阴,临床症状改善。③稳定期:空洞消失,病灶稳定,痰菌持续转阴性(1个月1次)达6个月以上;或空洞仍然存在,痰菌连续转阴1年以上。
2.辅助检查
(1)痰结核菌:
采用涂片、集菌方法,抗酸染色检出阳性有诊断意义。也可行结核菌培养、动物接种,但时间长。结核菌聚合酶链反应(PCR)阳性有辅助诊断价值。
(2)结核菌素试验:
旧结核菌素(OT)或纯化蛋白衍生物(PPD)皮试,强阳性者有助诊断。
(3)血T-spot测定:
γ干扰素释放试验阳性对诊断有参考价值。
(4)胸腔积液检查:
腺苷脱氨酶(ADA)含量增高有助于诊断,与癌性胸腔积液鉴别时有意义。
3.鉴别诊断
(1)原发综合征应与淋巴瘤、胸内结节病、中心型肺癌和转移癌鉴别。
(2)急性血行播散型肺结核应与伤寒、脑膜炎、败血症、肺尘埃沉着症(尘肺)、肺泡细胞癌、含铁血黄素沉着症相鉴别。
(3)浸润型肺结核要与各类肺炎、肺脓肿、肺真菌病、肺癌、肺转移癌、肺囊肿和其他肺良性病变鉴别。
4.治疗
(1)药物治疗:药物治疗的主要作用在于缩短传染期、降低死亡率、感染率及患病率。合理化治疗是指对活动性结核病坚持早期、联用、适量、规律和全程使用敏感药物的原则。①早期治疗:一旦发现和确诊后立即给药治疗;②联用:根据病情及抗结核药的作用特点,联合两种以上药物,以增强与确保疗效;③适量:根据不同病情及不同个体规定不同给药剂量;④规律:患者必须严格按照治疗方案规定的用药方法,有规律地坚持治疗,不可随意更改方案或无故随意停药,亦不可随意间断用药;⑤全程:乃指患者必须按照方案所定的疗程坚持治满疗程,短程通常为6~9个月。一般而言,初治患者按照上述原则规范治疗,疗效高达98%,复发率低于2%。
(2)手术治疗。
【评述】
肺结核是呼吸内科疾病中的多发病常见病,但有些病例难以与肿瘤、感染等其他疾病相鉴别,常造成误诊误治疗,成为疑难病例。临床思维欠缺亦是导致本病误诊误治的原因。回顾上述病例,可以挖掘出清晰的诊断线索。
患者为老年男性长期咳嗽,病程1年余。主要诊断线索为:①胸部CT提示右肺团片影伴有多发纵隔肺门淋巴结肿大;②颈部淋巴结穿刺提示见少量炎性细胞及上皮样细胞;③气管镜1R、2R、7组淋巴结E-bus穿刺见坏死及炎性细胞;④左肺下叶活检为重度慢性炎。首先考虑感染性疾病可能性大,其次,结合血T-spot(+);痰结核杆菌DNA:135 000copies/ml,考虑感染性原因中,肺结核可能性大。故HREZ方案诊断性抗结核治疗,在治疗过程中,患者出现抗结核治疗并发症,停药后,症状反复,并出现胸腔积液,故调整方案后,继续抗结核治疗。最终痰慢性培养2次培养到抗酸杆菌,确诊为肺结核。继续抗结核治疗后,症状好转,复查胸部CT病灶逐渐吸收,其疗效亦进一步证实了诊治方向的正确性。
肺结核为常见病,但其鉴别诊断属于疑难疾病,发病的最初诊断常为其他呼吸道疾病,但只要我们对本病的临床表现和诊断标准有了清晰的认识,从病史、临床表现、体征、影像学及组织病理学等方面是不难进行鉴别,尤其要注意痰的慢培养检查结果回报,并最终得以正确诊治的。
(梁硕 徐金富)
参考文献
1. 叶晓雪,许崇永. 多层螺旋CT在肺结核诊断及分型中的应用价值. 医学影像学杂志,2014,24(2):321-323.
2.Diel R,Loddenkemper R,Meywald-Walter K,et al. Comparative performance of tuberculin skin test,QuantiFERON-TB-Gold in tube assay,and T-Spot. TB test in contact investigations for tuberculosis. Chest,2008,135(4):1010-1018.
(环球医学编辑:余霞霞)
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

