侵袭性肺马尔尼菲青霉菌病的诊疗和鉴别诊断
57岁男性,活动后气促,伴厌食、体重减轻,未予诊治,气促呈进行性加重。在当地医院就诊,胸部CT提示双肺弥漫性病变,诊断为双侧间质性肺炎,治疗效果不佳。随后,患者又无诱因出现高热,体温达39℃,伴畏寒、咳嗽、咳痰,气促较前加剧,遂入笔者医院进一步诊治。该患者患有何病?如何治疗?
一、病情摘要
1.基本情况
男性患者,57岁,以“气促半年,伴发热20天”为主诉于2013年3月入院。入院前半年,患者出现活动后气促,伴厌食、体重减轻,未予诊治,气促呈进行性加重。入院前2个月,患者于当地医院就诊,胸部CT提示双肺弥漫性病变,诊断为双侧间质性肺炎,给予激素(甲泼尼松龙或泼尼松治疗3个月,累积剂量3530mg)、抗感染及其他对症治疗,症状未改善,且气促逐渐加重,复查胸部CT示病灶较前进展。20天前,患者无诱因出现高热,体温达39℃,伴畏寒、咳嗽、咳痰,气促较前加剧,遂入我院进一步诊治。
2.既往史
患者有痛风、高血压病史,从事采石工作10年,有长期在当地山上挖竹笋史,有吸烟、饮酒史,否认吸毒、冶游史。
3.入院查体
体温36.5℃,脉搏73次/分,呼吸25次/分,血压145/93mmHg,SpO2 90%(FiO2 33%)。神志清楚,急性面容,全身皮肤未见皮疹,全身各浅表淋巴结未触及肿大;双肺呼吸音粗,双肺可闻及散在细湿啰音;心律齐,未闻病理性杂音;肝、脾肋下未触及;双下肢无水肿。
4.入院前检查
(1)胸部CT(外院)
可见双肺以肺门为中心的弥漫性磨玻璃样渗出影,累及叶间裂(图1)。
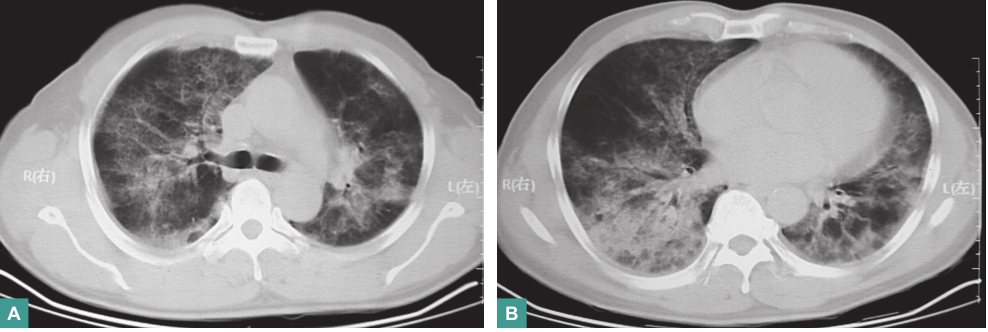
图1 胸部CT表现
(2)肺功能检查
第一秒用力呼气容积(forced expiratory volume in one second,FEV1) /用力肺活量(forced vital capacity,FVC) 76.11%,弥散功能中度减退,限制性通气功能障碍。
(3)支气管镜检查
镜下见左、右主支气管及双侧各叶段支气管表面多发散在白色黏稠分泌物附着;支气管肺泡灌洗液(BALF)未见肿瘤细胞,培养出恶臭假单胞菌;黏膜活检病理示慢性炎症,黏膜上皮增生。
5.初步诊断
双肺弥漫性病变,性质待查(怀疑双侧肺炎)。
二、诊治过程
【病例特点】
1.一般情况
患者为中老年男性,农民,病程呈慢性,有粉尘接触史及大剂量激素使用史。
2.主要症状和体征
气促进行性加重,最终发展为呼吸衰竭(末梢血氧饱和度监测);近20天来出现发热;双肺闻及散在细湿啰音。
3.辅助检查
胸部CT示双肺弥漫磨玻璃样渗出影,主要以肺门为中心分布。肺功能检查提示弥散功能减退,限制性通气功能障碍。支气管镜下所见及病理检查结果提示感染。BALF培养出恶臭假单胞菌。
4.治疗反应
发病半年过程中,患者经抗感染、激素抗炎治疗,病情无好转,肺内病变有加重趋势,治疗反应差。
【鉴别诊断思路】
双肺弥漫性病变治疗的关键在于病因诊断。本例患者病情进展是因原发性肺部感染或间质性肺疾病本身的急性加重,还是继发肺部感染所致,鉴别十分困难。患者无风湿免疫病等病史,有长期粉尘接触史,近半年出现进行性呼吸困难,双肺见弥漫性间质磨玻璃样改变,肺功能检查提示弥散功能障碍,需考虑肺尘埃沉着病(尘肺)等职业相关性肺疾病可能。
1.尘肺
尘肺所致弥漫性间质性肺病的病灶主要集中于中上肺,可见各种大小不一的结节高密度影。这些结节多沿淋巴管分布(图2),很少出现弥漫磨玻璃样改变。因此,本病例可以排除职业暴露所致尘肺的可能。
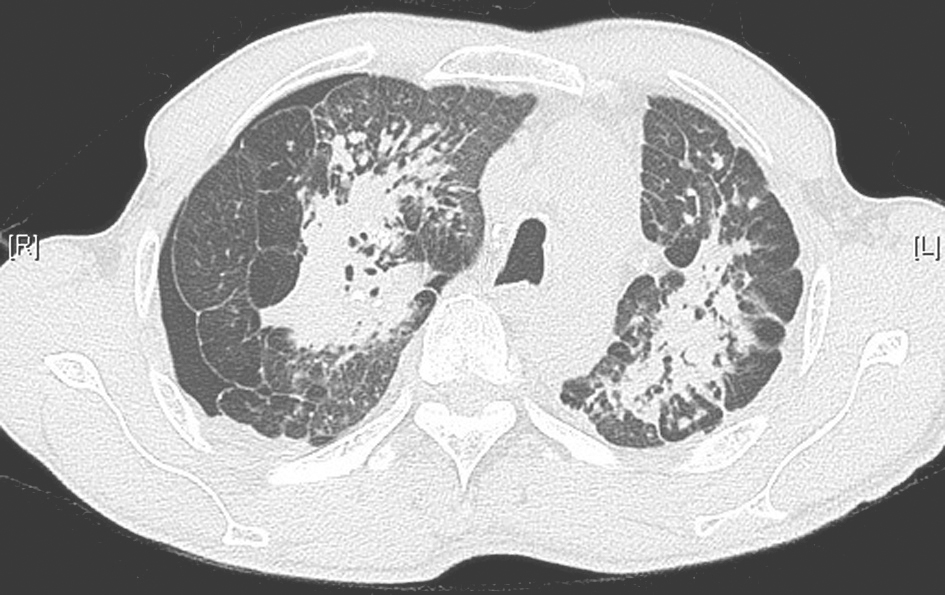
图2 尘肺并右侧气胸胸部影像学表现
胸部CT可见双上肺大小不一的结节高密度影,小结节多沿淋巴管分布,伴融合征象,并见小叶间隔增厚;右上肺可见局限性气胸
2.肺泡蛋白沉积症(PAP)
是一种病因及发病机制未明的弥漫性肺部疾病,组织学特征为肺泡腔内及终末呼吸性细支气管内堆积过量PAS染色阳性的磷脂蛋白样物质。PAP根据病因可分为原发性和继发性。本例患者长期暴露于粉尘,不排除继发性PAP可能。
3.感染性肺疾病
患者近20天出现畏寒、发热,需考虑存在感染性因素(除间质性肺病合并感染之外,还需考虑感染所致双肺弥漫性病变可能)。患者有长期大剂量激素治疗史,在治疗过程中出现畏寒、发热、进行性呼吸困难,需考虑机会性感染(常见致病菌为巨细胞病毒、肺孢子菌、马尔尼菲青霉菌等)。巨细胞病毒肺炎患者胸部影像多表现为双肺磨玻璃样改变,可通过查血巨细胞病毒拷贝数确诊。肺孢子菌感染的临床表现以干咳常见,肺部影像表现为双肺弥漫间质病变,典型者可见小叶间隔增厚,BALF中找到肺孢子菌(六胺银染色阳性)可确诊。马尔尼菲青霉素为双相真菌(25℃时表现为霉菌相,35℃时呈酵母相),严重感染可导致双肺磨玻璃样改变,甚至双肺多发空洞样改变,血培养容易培养到该菌,有助于确诊。
综上所述,对于本例患者,考虑为间质性肺病合并感染可能性大,但不能排除感染所致双肺弥漫性病变,需进一步甄别。
【诊治措施】
1.入院后相关检查
(1)一般检查
血常规:WBC 12.1×109/L,中性粒细胞比例80%,血红蛋白和血小板均正常。肝肾功能、电解质均正常。血癌胚抗原(CEA)14.44ng/ml。肌钙蛋白、脑钠肽(brain natriuretic peptide,BNP)正常。血气分析(FiO2 41%):pH 7.435,PaCO2 31.4mmHg,PaO2 65.6mmHg,SaO2 92.5%,HCO3-21.3mmol/L(FiO2 44%),氧合指数160mmHg。
(2)感染相关检查
降钙素原(PCT)0.51ng/ml,血沉(ESR)10mm/h,C反应蛋白(CRP)17.10mg/L,中性粒细胞碱性磷酸酶(neutrophil alkaline phosphatase,NAP)积分61分。
(3)免疫相关检查
自身免疫相关指标、ANCA、CCP均阴性,体液免疫及T细胞亚群相关指标在正常范围内。
(4)病原学检查
呼吸道病原体抗体检测、呼吸道相关病毒检查、HIV检测、T-SPOT均阴性。支气管分泌物及支气管肺泡灌洗液涂片均未找到抗酸杆菌。
(5)支气管镜检查
镜下见腔内少量白色分泌物。右肺中叶支气管肺泡灌洗液(BALF)较为浑浊、偏白;细胞学分类:中性粒细胞55%,巨噬细胞27%,淋巴细胞18%;显微镜下见多量急慢性炎症细胞,部分细胞退变,并见多量无结构的红染物质,其中见少数核呈泡状的多核巨细胞,六胺银染色阴性,PAS染色阳性。经支气管镜毛刷涂片未见肿瘤细胞。支气管黏膜活检病理示:肺支气管黏膜炎症不明显;肺泡腺泡腔扩张,腔内见有渗出液,肺泡间隔纤维组织轻度增生,间质少量慢性炎症细胞浸润。
2.入院后相关治疗
患者入院后,经奥司他韦(75mg,每天2次)以及莫西沙星、亚胺培南/西司他丁、利奈唑胺抗感染及激素逐渐减量治疗,发热无明显好转。复查胸部高分辨CT(HRCT)(图3)见双肺弥漫性病变伴广泛多发空洞形成,考虑为间质性肺病变合并感染(霉菌等特殊感染)可能性大。再次行支气管镜检查,镜下见双侧支气管炎性改变(图4)。
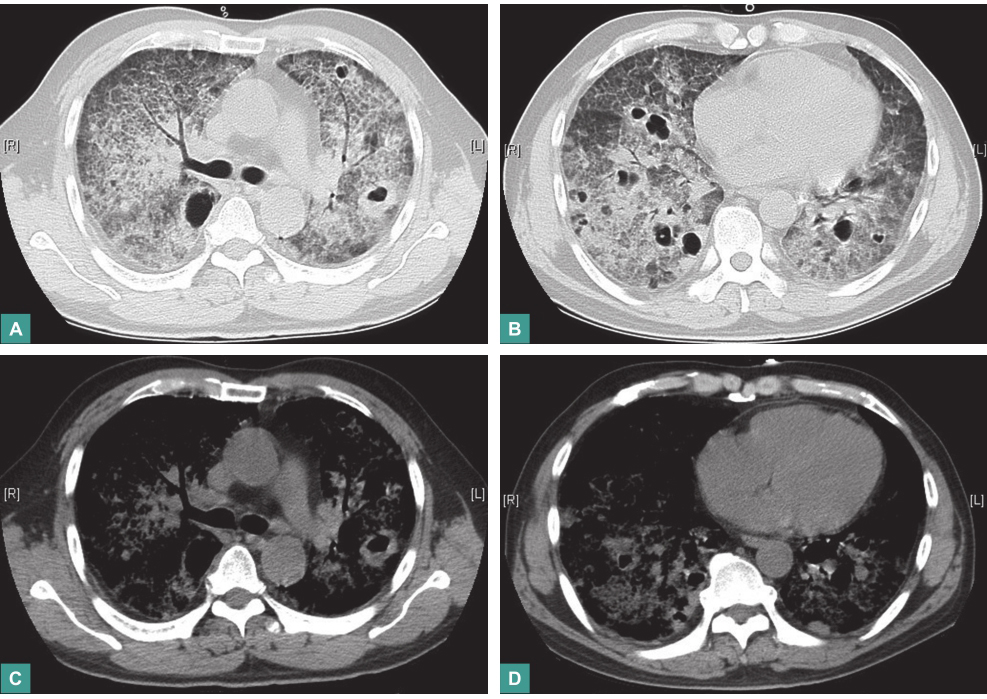
图3 复查胸部HRCT(2013-04-01)
胸部HRCT显示双肺弥漫性病变较前加重,出现双肺多发空洞样改变
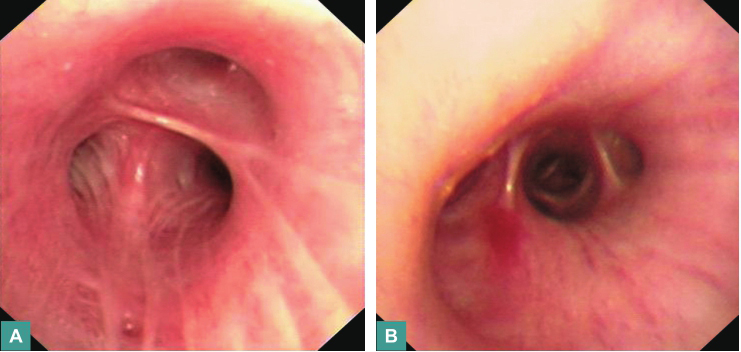
图4 支气管镜检查示双侧支气管炎性改变
BALF外观呈乳白色浑浊状;细胞学分类显示中性粒细胞43%,淋巴细胞25%,嗜酸粒性细胞4%,巨噬细胞28%;抗酸染色阴性。支气管毛刷、BALF未见瘤细胞。BALF曲霉菌抗原阴性。BALF涂片背景见多量红染的无定型物质和退变细胞,PAS染色见颗粒状红染的阳性物质。少量吞噬细胞胞质内可见疑似马尔尼菲青霉菌孢子(图5)。经支气管镜肺活检(transbronchoscopic lung biopsy,TBLB)见肺泡腺泡腔扩张,腔内见有红色渗出液,PAS染色阳性,肺泡间隔纤维组织轻度增生,间质少量慢性炎症细胞浸润,符合肺蛋白沉积症(图6)。血清曲霉菌抗原阴性,两次血培养检出马尔尼菲青霉菌。骨髓涂片显示组织细胞增多,有噬血现象及组织细胞胞浆疑似吞噬霉菌。
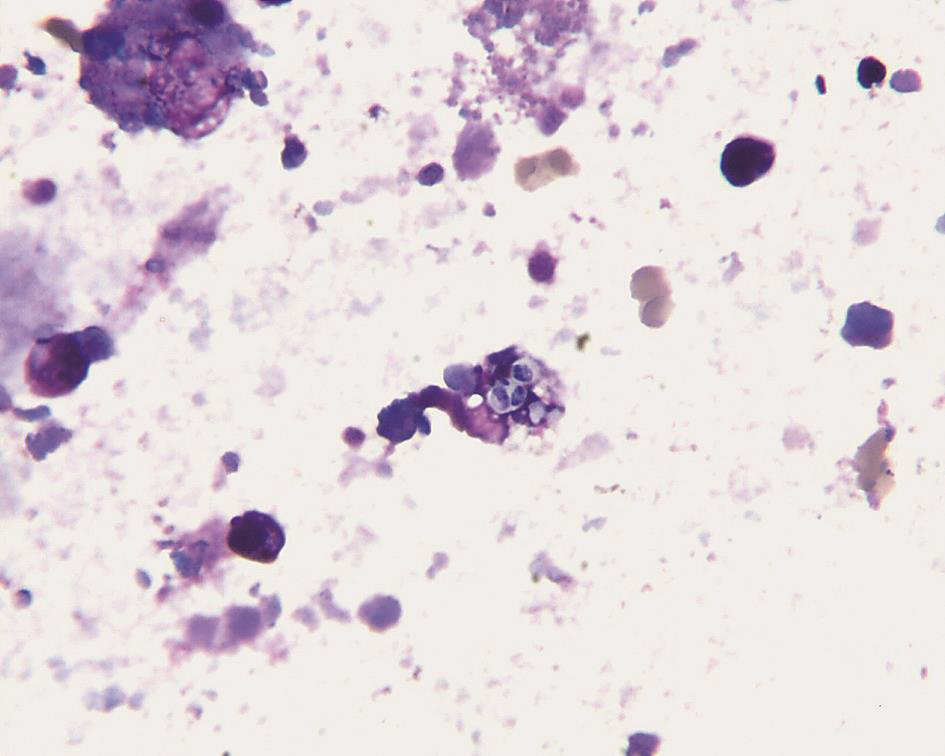
图5 BALF吞噬细胞胞质内可见马尔尼菲青霉菌(HE染色,×400)
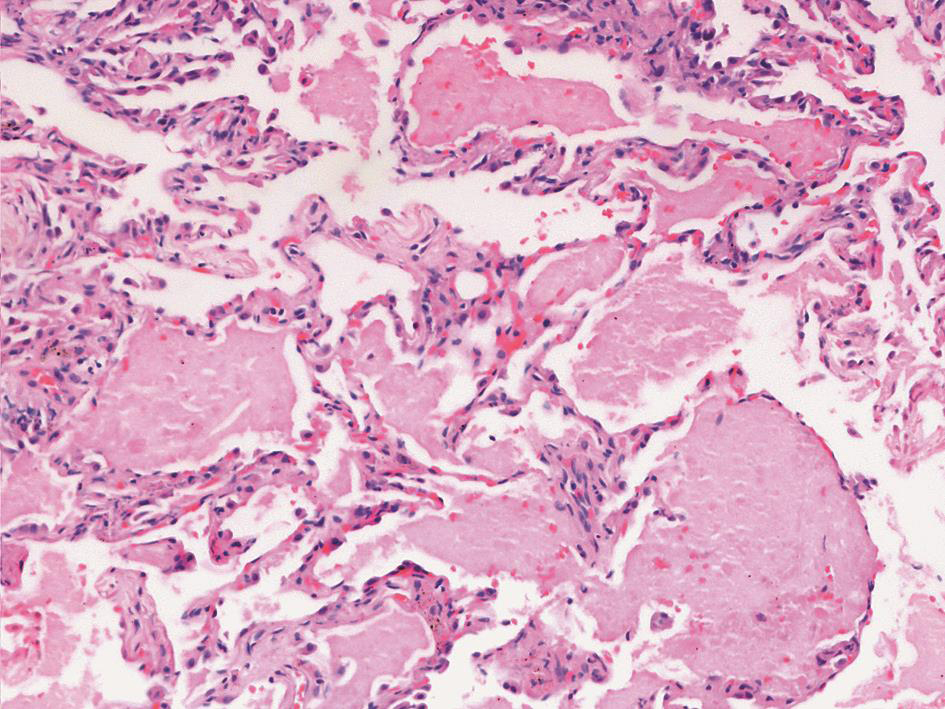
图6 肺泡蛋白沉积症肺活检病理表现
肺泡腔内见粉染颗粒状物(HE染色,×100)
3.最后诊断
①侵袭性肺马尔尼菲青霉菌病;②脓毒血症;③继发性肺泡蛋白沉积症。
【临床转归】
经两性霉素B脂质体[从1mg/(kg·d)逐渐加量至60mg/d]联合伊曲康唑(200mg,每天1次)治疗21天后,改为口服伊曲康唑(200mg,每天2次)抗真菌治疗4个月,患者体温逐渐下降,复查胸部HRCT显示较前明显好转(图7~图10)。到2013年8月为止,患者气促症状较前改善,复查胸部CT示双肺间质性病变较前明显好转,空洞样改变较前明显吸收。
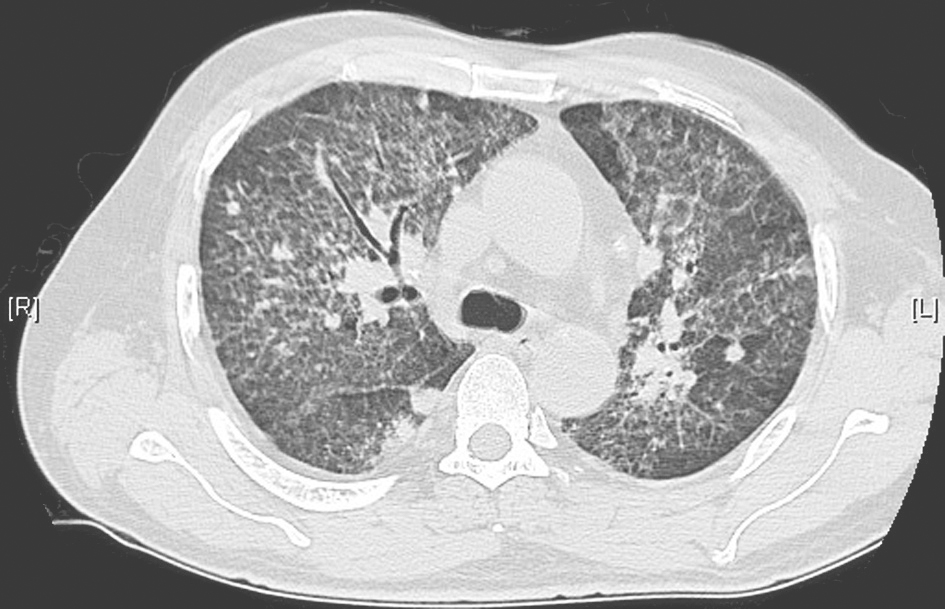
图7 治疗半个月后胸部HRCT表现
胸部HRCT显示双肺弥漫性病变较前有所吸收
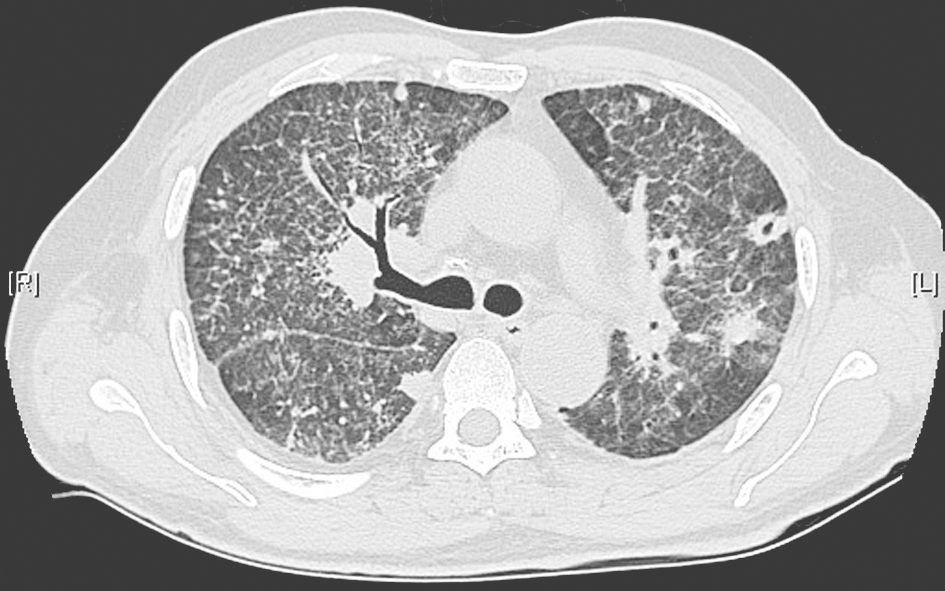
图8 治疗1个月后胸部HRCT表现
胸部HRCT显示双肺病变继续吸收,空洞样改变有所吸收
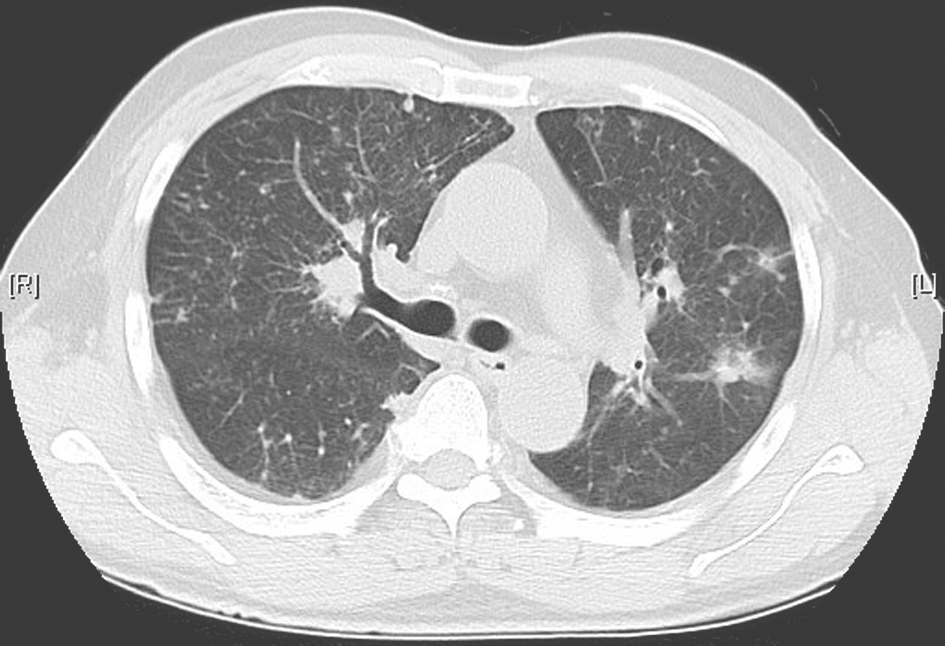
图9 治疗3个月后胸部HRCT表现
胸部HRCT显示双肺病变基本吸收,空洞样改变遗留少许纤维条索及结节
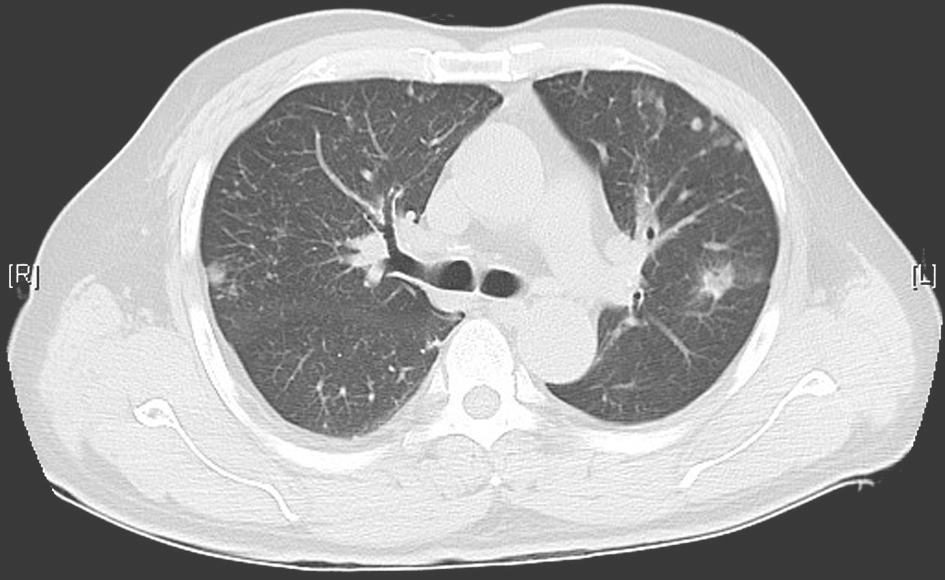
图10 治疗5个月后胸部HRCT表现
胸部HRCT显示双肺病变及空洞基本吸收,遗留少许条索状纤维影
【临床难点】
1.对于本病例,在诊断过程中需考虑哪些疾病可能?
本例患者有长期粉尘接触史,出现进行性加重的呼吸困难,影像学检查显示双肺弥漫间质磨玻璃样改变,肺功能检查提示弥散功能障碍,需考虑非感染疾病(如肺泡蛋白沉积症)可能。同时,患者近20天来出现发热,肺内出现多发渗出性病变伴空洞,个别空洞内可见液平,考虑可能合并细菌感染。患者有长期大剂量激素使用史,需重点考虑机会性感染可能。机会性感染的常见致病菌为巨细胞病毒、肺孢子菌、马尔尼菲青霉菌等真菌。巨细胞病毒和肺孢子菌肺炎理论上不发生坏死性肺炎,故可基本排除。经血培养确诊为马尔尼菲青霉菌感染。
2.马尔尼菲青霉菌感染的特点有哪些?
马尔尼菲青霉菌病主要发生于东南亚和中国华南地区,研究表明这与竹鼠的地区分布有一定相关性。80%马尔尼菲青霉菌病患者有免疫缺陷。该病目前多见于获得性免疫缺陷综合征(acquired immune deficiency syndrome,AIDS) CD4+细胞计数低下患者。马尔尼菲青霉菌病临床表现缺乏特异性,常见的临床表现包括发热、厌食、体重减轻、贫血、淋巴结炎、肝脾大和面部、躯干、四肢皮肤传染性软疣样损伤、皮下多发结节及肺炎等。马尔尼菲青霉菌感染极为少见,临床容易漏诊。
本例患者为中年男性,处于马尔尼菲青霉菌病流行地区,有在山林间挖竹笋史,病程呈慢性,以活动后气促为首发症状,伴有发热、厌食、体重减轻,经广谱抗生素治疗无效。患者HIV抗体阴性,但因早期误诊为间质性肺疾病,长时间使用激素治疗,存在免疫功能低下状态,需考虑机会性感染可能。患者除肺部双肺弥漫性病变外,无皮肤、肝、脾等其他脏器受累表现,病情进展后出现双肺弥漫性病变伴多发空洞形成,血培养、骨髓培养及BALF培养检出马尔尼菲青霉菌,可明确诊断马尔尼菲青霉菌肺部浸润并导致脓毒血症。
马尔尼菲青霉菌病的治疗首选两性霉素B、伊曲康唑,氟康唑可能有效,疗程为16~20周。本例患者采取两性霉素B脂质体联合伊曲康唑治疗,同时逐渐将激素减量,病情好转后口服伊曲康唑液序贯治疗4个月,随访2年未见复发。
3.本例患者发生肺泡蛋白沉积症的原因可能是什么?
粉尘暴露史是导致肺泡蛋白沉积症(PAP)的常见原因之一。该病的临床表现主要为渐进性呼吸困难;影像学表现可见双肺铺路石状弥漫间质性病变,常表现为地图征;BALF呈乳白色,BALF及肺组织活检病理均可见红染物质,PAS染色阳性。如果不采取反复支气管肺泡灌洗或长期粒细胞-巨噬细胞集落刺激因子(granulocyte macrophage colony stimulating factor,GM-CSF)治疗,肺内病变很难减轻或消失。本例患者经积极抗真菌治疗后,双肺弥漫间质改变消失,可能与疾病自限性与感染被有效控制有关。因此,本例患者发生PAP可能与职业暴露史无关。这种继发于感染的PAP在临床上的甚为罕见。
三、点睛析评
有效治疗依赖于早期诊断。马尔尼菲青霉菌病在非HIV感染患者中少见,且其临床表现无特异性,使临床诊断十分棘手。临床上,对于存在免疫功能相对低下、高热不退、常规抗感染治疗效果欠佳者,应引起警惕该病,并积极进行病原检测。本例马尔尼菲青霉菌感染继发肺泡蛋白沉积症,在采取针对性抗真菌治疗后,患者肺部弥漫性间质改变消失,提示马尔尼菲青霉菌感染可引起肺泡腔内吞噬细胞的正常吞噬代谢功能受损,使其对Ⅱ型肺泡上皮细胞分泌的磷脂样表面活性物质代谢平衡状态紊乱,在较短时间内形成肺泡蛋白沉积症,在去除感染病因后即可好转。
知识来源
人卫知识数字服务体系
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

