并无食用不洁食物 忽然剧烈腹痛
63岁女患者,并无食用不洁食物,忽然出现剧烈腹痛,无腹胀,无恶心呕吐,便鲜红色血便3次。是什么原因导致的呢?
患者,女,63岁,汉族人。主诉:腹痛、便血半天。
入院情况:患者于半天前无明显诱因出现腹痛,累及中下腹部,疼痛剧烈,无腹胀,无恶心呕吐,便鲜红色血便3次,具体量不详,无黑矇及头晕、昏迷。自行服用4片小檗碱(黄连素),腹痛症状较前稍好转。遂就诊于我院急诊,给予完善相关化验检查。血常规:WBC 9.75×109/L,N 81.6%,Hb 120g/L,PLT 255×109/L。便常规加潜血:阳性,水样便,WBC 4~6/HP,RBC 2~4/HP。肝胆胰脾双肾彩超:胆囊壁略增厚。给予抗炎及止血治疗后,腹痛及便血症状好转。病来无发热寒战,无咳嗽咳痰,无胸闷及气短,无心前区不适,无尿频、尿急及尿痛,无双下肢水肿,饮食睡眠可,精神体力可,小便如常,近期体重无明显改变。患者既往高血压病史10余年,血压最高160/100mmHg,平时应用氯沙坦钾/氢氯噻嗪(海捷亚)半片,每日1次,口服,平时血压控制在130/80mmHg左右,否认有药物过敏史。家族史及个人史:无特殊。入院查体:T 37.3℃,P 72次/分,R 16次/分,BP 127/68mmHg。神志清楚,发育正常,营养中等,睑结膜无苍白,巩膜无黄染,周身皮肤黏膜无出血点及瘀斑,未见肝掌及蜘蛛痣,齿龈无肿胀,浅表淋巴结未触及。腹平坦,腹型对称,未见胃肠型,未见腹壁静脉曲张,腹软,肝脾肋下未触及,中下腹部压痛(±),未触及包快,无反跳痛,无肌紧张,Murphy征(-),肝脾区无叩击痛,移动性浊音(-)。肠鸣音3~4次/分,未闻及气过水音及高调肠鸣音。双下肢无水肿。入院后行肝胆胰脾双肾彩超:胆囊壁略增厚,化验血常规:白细胞9.75×109/L,中性粒细胞占81.6%;血小板255×109/L,血红蛋白120g/L。粪常规:潜血阳性,水样便,红细胞2~4/HP,白细胞4~6/HP。
初步诊断:消化道出血,原因待查。
本病例特点:①老年女性患者,急性病程;②腹痛、便血半天;③中下腹部压痛(±);④辅助检查:血常规:白细胞9.75×109/L,中性粒细胞占81.6%;血小板255×109/L,血红蛋白120g/L。粪常规:潜血阳性,水样便,红细胞2~4/HP,白细胞4~6/HP。
鉴别诊断:①炎症性肠病:包括溃疡性结肠炎(UC)和克罗恩病(CD)。a. UC病变以连续性、弥漫性分布,从直肠逆行向上发展为主,镜下表现主要为黏膜粗糙呈细颗粒状,弥漫性充血水肿、多发糜烂或溃疡、脓性渗出,部分可形成假息肉及黏膜桥,结肠袋往往变钝或消失,病理学检查可见黏膜或黏膜下层慢性炎症,大量炎性细胞浸润,杯状细胞减少,隐窝脓肿,黏膜糜烂及溃疡。b. CD病变多见于末端回肠和邻近结肠,临床上以腹痛、腹泻、腹部包块、瘘管形成和肠梗阻为特点,并可有发热、营养不良及CD的肠外表现,镜下主要表现为阿弗他样溃疡、纵行、深大溃疡、裂隙样溃疡,溃疡周边呈现卵石征、肠管狭窄及变形,瘘管形成,病理学检查可见裂隙样溃疡、非干酪样肉芽肿、全壁炎、淋巴细胞聚集。②结肠癌:临床症状以排便习惯和粪便性状改变为主,腹痛同时有血便、贫血、消瘦等全身表现。可行肠镜检查及病理活检以明确诊断,大肠癌主要为腺癌,内镜下活检阳性率较高。
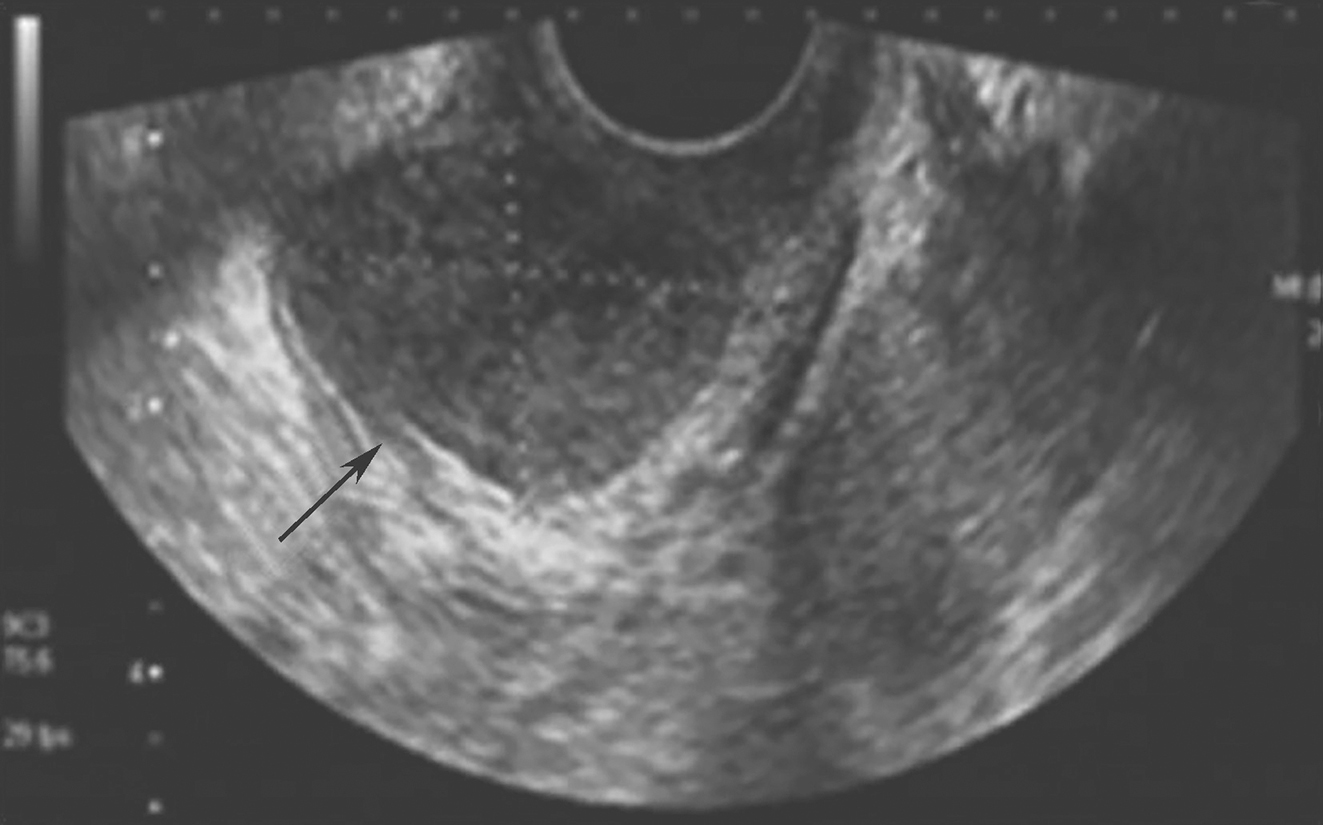
诊疗经过:入院后完善胃镜示:胃窦黏膜可见斑点状红斑,未见溃疡及出血,考虑为浅表性胃炎。肠镜示(见图1):镜下见近直乙交界处见充血红斑。考虑为:缺血性肠炎。给予禁食水,氨甲环酸止血,欣坤畅保护胃肠黏膜,补液等治疗3天后,患者病情明显好转,无恶心、呕吐,无腹痛、腹泻,无便血等不适,出院后门诊随访半年未再次出现便血等情况。
图1 结肠镜下的表现
最终诊断:缺血性肠炎。
文献复习:缺血性结肠炎(ischemic colitis,IC)是由于各种原因引起的肠壁血流减少导致某段结肠壁血液供应不足或回流受阻的缺血性损害,使肠壁出现营养障碍的一种疾病。其早期病变局限于黏膜层和黏膜下层,临床表现有腹痛、便血及腹泻,严重者可导致肠坏死、穿孔、腹膜炎及感染性休克,是下消化道出血的常见原因之一,早期确诊较为困难。
其主要的临床表现是初发症状多为腹痛,其后出现腹泻和便血,也可无腹痛而仅有腹泻、便血。腹痛的性质多为突发性或持续性绞痛,或钝痛伴阵发性加重,多发于左侧下腹部、下腹部或脐周,少数患者出现左上腹痛或全腹痛。腹泻多发生在便血之前,往往是黏液便或稀水样便,由于大量肠液渗出、肠蠕动过快及肠黏膜坏死等因素导致腹泻,部分患者可出现里急后重。便血多为鲜血便或黏液血便,部分无肉眼血便者伴有粪便潜血阳性。一部分患者同时也可出现发热、恶心、呕吐、腹胀等体征,严重时可出现肠坏疽、穿孔的情况。查体往往可发现有腹部压痛、反跳痛及肌紧张。当病变肠段扩张时可出现腹部局部的膨隆,而肠鸣音可亢进或减弱,甚至消失。IC临床症状的严重与否,取决于被栓塞动脉的大小、缺血时间的长短、侧支循环是否及时建立等因素。因此IC预后的判断可以通过评价便血、心率、腹膜炎、贫血、低血钠等情况。
辅助检查包括结肠镜检查、钡剂造影、动脉血管造影、CT和B超等检查。其中结肠镜检查是早期诊断IC的重要手段,早期结肠镜检查具有确诊意义,可确定病变范围、发展阶段及预后。同时结肠镜检查时可行病理组织学检查,以排除肿瘤、结核等其他疾病。因此当临床上结合病史而怀疑可能有IC发生时,应及早行结肠镜检查,最好在出现症状72小时内进行,操作时应尽量少注气、避免粗暴的挺进,以免加重结肠的缺血,甚至导致结肠穿孔,如果一旦发现存在肠坏疽、肠穿孔时应立即禁止行结肠镜检查。
日本将IC内镜下的表现分为2期:①急性期:黏膜表面存在不同程度的坏死,出血、水肿,充血、瘀斑,局限性黏膜隆起(指压征),黏膜下血肿、出血致肠腔狭窄,表面肠黏膜血管网消失,片状、纵行或全周溃疡形成。②缓解期或治愈期:黏膜萎缩,假憩室或假性息肉形成,纵行溃疡瘢痕化,严重可导致肠腔狭窄。而国内往往将IC分为3期,包括:①急性期:发病后24~48小时;②亚急性期:发病后48~72小时;③慢性期:7天以后。
IC初期内镜下的表现往往很难判断,需要与药物或感染引起的出血性肠炎、炎症性肠病(溃疡性结肠炎和克罗恩病)、结肠癌阻塞血管引起的结肠炎及其他因素引起的溃疡相鉴别。IC好发部位多见于左半结肠,而且为节段性分布,病变与正常肠管交界明显是其主要结肠镜下的特点。而组织病理学检查显示为结肠黏膜非特异性炎症改变,包括:①急性期黏膜组织坏死、水肿,炎细胞浸润,隐窝脓肿,腺体结构破坏、萎缩、变性或坏死,小血管内血栓形成,随着病程发展可见巨噬细胞内含铁血黄素颗粒、肉芽组织增生等。②慢性期可见黏膜腺体不完整,结缔组织增生及纤维化。
其他检查包括钡剂结肠造影也是IC的常见诊断方法,主要表现:①特征性的肠黏膜紊乱、不规则、皱襞增厚,明显者呈假瘤征;②指压征,点状或片状龛影,某些呈节段性分布;③管腔狭窄、管壁僵硬、部分结肠袋消失,甚至伴局部肠管痉挛;④伴有溃疡时,管壁可见锯齿状改变或龛影。动脉血管造影检查可见动脉闭塞现象,如肠系膜下动脉部分管腔变细,其主干和相关分支有明显狭窄、充盈不良,部分分支则完全不显影,此项检查可以提供明确的病因依据。但大多数IC肠系膜动脉造影很少能显示动脉闭塞现象,阴性检查结果亦不能排除本病。其他影像学检查如CT在IC病变的中后期能清晰显示肠壁环形增厚、狭窄、扩张积气、门静脉内气体及腹腔内游离气体、肠系膜动脉栓塞等改变,对诊断有重要意义; B型超声检查早期通过观察肠壁增厚、肠壁分层结构,邻近肠腔有气液回声,以及伴有血流动力学改变,后期出现肠腔狭窄等情况来间接寻找支持IC的证据。而彩色多普勒超声检查可见缺血增厚肠段的血流明显少于正常,因此超声检查有助于确定缺血肠段的范围及程度。
IC主要的治疗原则是减轻肠道缺血损伤、促进组织修复。具体方法可采用控制饮食、肠外营养、胃肠减压、静脉补液、扩张血管、抗生素预防感染等措施,同时积极治疗原发病,如补充血容量,纠正心衰、休克、脱水及酸碱平衡紊乱等情况。若一旦出现肠坏死征象时应立即剖腹探查,及时切除坏死的肠段,当病变后期出现肠腔狭窄时也应及时采取手术的方法,具体手术术式的选择应根据病情和对肠管活力的判断来决定。IC预后一般较好,往往是自限性的,但早期发现及治疗极为重要。
参考文献
1. Turkvatan A,Ozdemir Akdur P,Akdogan M,et al.Inferior mesenteric arteriovenous fistula with ischemic colitis: multidetector computed tomographic angiography for diagnosis.Turk JGastroenterol,2009,20(1): 67-70.
2. Theodoropoulou A,Koutroubakis IE.Ischemic colitis: clinical practice in diagnosis and treatment.World J Gastroenterol,2008,14(48): 7302-7308.
3. Iacobellis F,Berritto D,Somma F,et al.Magnetic resonance imaging: a new tool for diagnosis of acute ischemic colitis?World JGastroenterol,2012,18(13): 1496-1501.
4. Zervoudis S,Grammatopoulos T,Iatrakis G,et al.Ischemic colitis in postmenopausalwomen taking hormone replacement therapy.Gynecol Endocrinol,2008,24(5): 257-260.
5. Matsumoto S,Tsuji K,Shirahama S.Rebamipide enema therapy for left-sided ischemic colitis patients accompanied by ulcers: open label study.World JGastroenterol,2008,14(25): 4059-4064.
来源:《消化科病例分析:入门与提高》
作者:辛永宁 柏愚
页码:232-235
出版:人民卫生出版社
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

