大叔活动后气短半年 曾被诊断为间质性肺疾病
55岁男性,有吸烟史30年。半年前出现活动后气短,逐渐加重,未诊治。近3个月受凉后出现咳嗽,咳嗽时伴胸痛,间断口服多种抗生素(头孢克肟、阿莫西林、阿奇霉素、氧氟沙星等),曾于外院诊断为“间质性肺疾病”(具体不详)。1个半月前曾口服醋酸泼尼松10天(剂量不详),自觉气短减轻便自行停药。2周前上述症状加重遂来笔者医院就诊。该患者患有……
患者男性,55岁,2010年4月16日入院。
一、主诉
活动后气短半年,加重2周。
二、病史询问
(一)初步诊断思路及问诊目的
患者为中年男性,亚急性起病,进行性活动后气短,曾疑诊为间质性肺疾病。问诊目的主要围绕间质性肺疾病的诱因、病因、发病时主要症状及特点、伴随症状,如何加重或缓解,是否治疗及效果,并兼顾重要鉴别诊断的临床表现,以寻找初步诊断的证据。
(二)问诊主要内容及目的
1.患者主诉为呼吸困难,常见病因为呼吸系统和循环系统疾病,问诊要点包括呼吸困难发生的时间、持续时间;是否与活动或体力劳动有关;起病后是否进行性加重;发病诱因;有无胸痛、肩背部放射痛、晕厥、猝倒、咳嗽、咳痰、咯血、双下肢水肿、少尿等伴随症状。根据呼吸困难的特点,需与下列疾病相鉴别:发作性呼吸困难提示可能存在心绞痛、支气管哮喘;持续性呼吸困难应考虑慢性阻塞性肺疾病;劳力性呼吸困难应考虑间质性肺疾病、心功能不全;突发呼吸困难应注意冠心病、肺栓塞、主动脉夹层、气胸。间质性肺疾病主要表现为渐进性劳力性呼吸困难,喜平卧位。
2.已知间质性肺疾病的病因主要有哪些?问诊中注意结合各自的特点加以询问。
是否长期接触刺激性气体、粉尘或化合物,接触时间和程度以及防护设备等;有无长期药物或物理治疗,如胺碘酮、非甾体类抗炎药、抗肿瘤药、海洛因、放疗等;是否有宠物、鸟类等饲养史;既往有无结缔组织疾病史等。
3.入院前是否应用药物治疗,具体的药物名称及用法用量,效果如何?特别注意是否长期使用某些药物,如糖皮质激素、免疫抑制剂等。
4.何种职业?
部分间质性肺疾病的发生与职业相关,如矽肺、煤工尘肺、铍肺、农民肺、养鸽者肺和蔗尘肺等,与长期接触特定环境密切相关。
(三)问诊结果及临床分析
患者既往体健,无呼吸和循环系统疾病,吸烟30年,每日20~30支,半年前出现活动后气短,逐渐加重,平卧位或休息后略缓解,未诊治。近3个月受凉后出现咳嗽,咳白黏痰,咳嗽持续存在,日间为主,咳嗽时伴胸痛,间断口服多种抗生素(头孢克肟、阿莫西林、阿奇霉素、氧氟沙星等),曾于外院诊断为“间质性肺疾病”(具体不详)。1个半月前曾口服醋酸泼尼松10天(剂量不详),自觉气短减轻便自行停药。2周前上述症状加重遂来诊。发病以来无咯血、无发热,无夜间阵发性呼吸困难,无喘息。否认粉尘或特殊气体职业接触史,无特殊药物服用史,无宠物饲养史。
【临床分析】
患者主要表现为进行性活动后气短伴咳嗽,外院曾诊断“间质性肺疾病”,口服激素治疗自觉有效,进一步体格检查需注意肺部是否存在帛裂音,以及有无发绀和杵状指等。患者呼吸困难缓慢发展,逐渐加重,无长期卧床、双下肢制动史,不支持肺栓塞;中年起病,呼吸困难半年,持续存在,无喘息,可除外支气管哮喘;长期吸烟史,活动后呼吸困难,伴咳嗽,需警惕慢性阻塞性肺疾病;进行性加重的呼吸困难亦需考虑心源性因素,体格检查时需重点鉴别。
评价:患者以“进行性活动后气短”为主诉,喜平卧位,围绕呼吸疾病的特点进行病史询问,并对心源性因素进行鉴别,合乎情理,病史询问为进一步检查及临床思路确定奠定了基础。
三、体格检查
(一)重点检查内容和目的
考虑间质性肺疾病的可能性大,因此对患者进行系统地、全面地检查同时,应重点注意准确测量体温和肺部体征,尤其是帛裂音,注意有无外周皮肤黏膜发绀、杵状指等缺氧表现。同时,为除外心源性呼吸困难及其他呼吸系统疾病,对心脏大小,是否有心脏杂音和奔马律,是否有双肺底细湿啰音,有无干啰音等亦应注意。
(二)体格检查结果及临床分析
体温36.5℃,呼吸22次/分,心率78次/分,血压130/80mmHg,神志清楚,呼吸略促,自主体位。口唇略发绀,气管居中,无三凹征。胸廓对称,双侧呼吸运动一致,双肺背部可闻及少许帛裂音,未闻及干啰音。心界不大,心音纯,律齐,各瓣膜听诊区未闻及杂音。杵状指阴性。腹部、四肢、神经系统查体未见异常。
【临床分析】
口唇略发绀提示缺氧,双肺闻及少许帛裂音支持间质性肺疾病诊断。至于间质性肺疾病的具体类型,结合病史和体格检查,目前不支持环境或职业因素相关、药物或治疗因素相关、慢性心肺疾病相关以及结缔组织病相关的间质性肺疾病,确诊需进一步完善检查。
评价:体格检查结果与病史采集后提出的初步诊断基本相符,支持间质性肺疾病的诊断。进一步需要寻找间质性肺疾病诊断的客观依据和病因分型理由。
四、实验室和影像学检查
(一)初步检查内容及目的
1.血常规、痰菌涂片、痰菌培养:
明确是否合并感染及病原学。
2.免疫相关指标:
明确有无结缔组织疾病。
3.肿瘤标志物检查:
明确有无并发疾病。
4.动脉血气分析:
评估病情程度。
5.心肌酶学、BNP、心脏彩超:
重要鉴别诊断。
6.胸部影像学:
寻找诊断依据,了解病变部位和范围。
(二)检查结果及临床分析
1.血常规:白细胞计数18.99×109/L,中性粒细胞百分比84.5%,血红蛋白173.1g/L,血小板计数201×109/L;痰涂片和培养阴性。
2.抗核抗体、抗dsDNA抗体、抗ENA谱、抗肾小球基底膜抗体、ANCA均为阴性;血沉、IgE、IgA、IgM、C3、C4、ASO、RF均正常。
3.血CEA 34.59ng/ml、NSE 27.7ng/ml、Cyfra21-1 41ng/ml,均升高。
4.动脉血气分析(未吸氧):pH 7.47、PaO2 41.3mmHg、PaCO2 32.5mmHg、AaDO2 69.9mmHg。
5.CK、CK-MB、TpnI、BNP、D-二聚体、电解质、肾功能均正常;天门冬氨酸氨基转移酶43U/ L、总胆红素40.7μmol/L、直接胆红素12.1μmol/L轻度升高。心脏彩超示心脏结构未见异常,心室射血分数(EF):65%。
6.2010年4月20日胸部CT(图1):双肺野透光度降低,双肺弥漫分布磨玻璃影,可见支气管气象,胸膜下及双肺下叶小叶间隔增厚。


图1
【临床分析】
胸部影像学示双肺野透光度降低,双肺弥漫分布磨玻璃影,可见支气管气象,胸膜下及双肺下叶小叶间隔增厚为主;动脉血氧分压降低,肺泡动脉氧分压差增大。同时双肺可闻及帛裂音,进一步支持初步诊断“间质性肺疾病”。结合患者长期大量吸烟史,分型首先考虑为脱屑型间质性肺炎可能性大,建议行纤维支气管镜检查协助确诊,但患者及家属拒绝。末梢血白细胞计数、中性粒细胞百分比均增高,考虑存在合并细菌感染可能,感染部位首先考虑为肺部,病原学尚不清楚。血红蛋白升高与长期缺氧导致代偿性增高有关;尽管非肿瘤性间质性肺疾病由于成纤维细胞增生可导致血CEA轻度升高,但本例患者血CEA高达34.59ng/ml,故不能除外肿瘤(尤其腺癌)的可能,需要进一步完善检查并密切随诊。虽然血CEA等均增高,但影像学无肺部肿瘤依据,考虑与肺部基础病变相关,进一步除外其他部位肿瘤并密切随诊。结缔组织疾病、心脏疾病可除外。
评价:初步诊断间质性肺疾病的思路是正确的,然而,由于分型中过分重视吸烟因素,对“院外口服激素症状好转”的信息“不折不扣”的“全盘接纳”,对间质性肺疾病影像学特征认识不足,以及未注意到患者临床症状与影像学和化验结果“不匹配”的现象,从而导致疾病诊治的曲曲折折。
五、治疗方案及理由
【方案】
1.戒烟;2.甲泼尼龙80mg,每日1次,静脉滴注;四天后改为泼尼松30mg,每日1次,口服;3.美罗培南1.0g,每12小时1次,静脉滴注。
【理由】
诊断首先考虑为脱屑型间质性肺炎,本型间质性肺疾病中部分患者对戒烟和糖皮质激素敏感,此次急性加重考虑与以下两个因素相关:①停用激素;②肺部感染。故治疗上:①予糖皮质激素治疗;②院外3个月内已应用多种抗生素,入院后血白细胞及中性粒细胞比例明显增高,故经验性选用广谱抗生素抗感染治疗,同时根据痰培养及药物敏感试验调整方案。
六、治疗效果及临床分析
(一)治疗效果
治疗8天患者咳嗽、咳痰症状减轻,但气短无明显改善,此间实验室检查结果回报如下:
1.血常规:白细胞计数12.67×109/L,中性粒细胞百分比61.94%,血红蛋白165g/L,血小板计数350×109/L,较前好转;痰菌培养示肺炎克雷伯杆菌生长,药敏试验结果对美罗培南敏感;血培养阴性。
2.C-反应蛋白89.4mg/L,升高。
3.血CEA 35.21ng/ml,NSE 21.27ng/ml,Cyfra21-1:27.17ng/ml基本同前;痰脱落细胞未见肿瘤细胞。腹部CT未见异常。
4.复查血气分析(未吸氧):pH 7.418,PaO2 53.4mmHg,PaCO2 34.7mmHg,AaDO2 55mmHg,较前好转。
因患者气短改善不明显,再次建议患者完善肺组织病理学检查,患者仍拒绝,故嘱出院后继续口服泼尼松30mg,每日1次,门诊随诊,逐渐减量。
患者未能定期随诊,直至出院后3个月(2010年7月5日)才首次复查胸部CT(图2),结果提示:双肺病变进展,双肺野透光度进一步降低,双肺野背侧部分肺组织实变,肺野内小叶间隔明显增厚,伴磨玻璃阴影,出现典型的“铺路石征”。
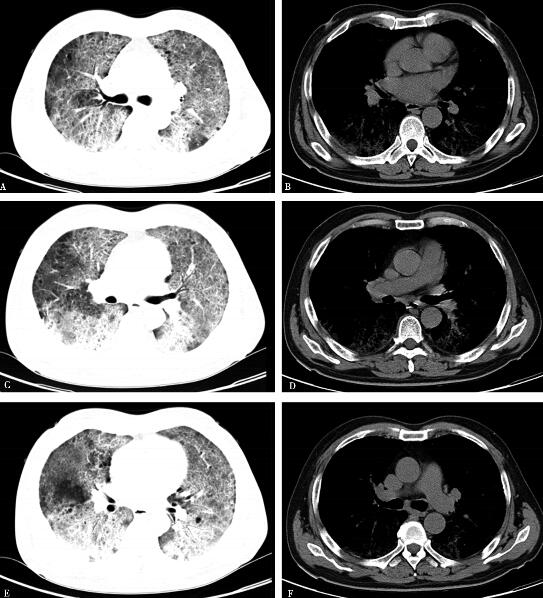
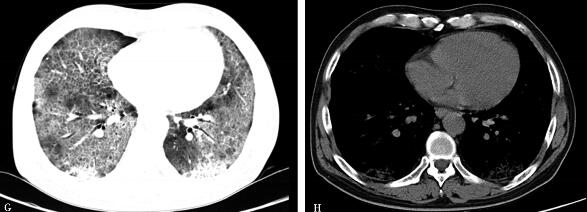
图2
(二)临床分析
临床治疗效果欠佳,反复建议其行纤维支气管镜检查明确诊断,但患者及家属拒绝。激素治疗3个月后复查影像学病变进展,考虑原因如下:①诊断错误,因患者拒绝获取病理依据的检查,故诊断停留在临床及实验室水平,应积极行纤维支气管镜或胸腔镜检查获取细胞和(或)组织病理;②部分脱屑型间质性肺炎经过戒烟和糖皮质激素治疗,效果显著,与本患者不符,故需要重新考虑激素应用的指征。
评价:规范应用糖皮质激素治疗3个月,复查CT示双肺病变进展,并出现“铺路石征”,故重新审视诊断思路是当务之急。仅靠胸部影像学及病史特点,在未能获取病理资料情况下确定间质性肺疾病的类型是导致诊疗失败的关键。
七、随访及辅助检查
跟踪随访患者发现,该患者出院11个月后自行就诊外院,行纤维支气管镜检查,灌洗液为“牛奶样”特征,提示肺泡蛋白沉积症(pulmonary alveolar proteinosis,PAP),肺活检过碘酸雪夫(PAS)染色阳性,证明PAP诊断。
评价:患者明确诊断“PAP”。回顾患者诊治过程,除外患者拒绝完善必要的辅助检查(纤维支气管镜)的自身因素,从临床角度审视,关键在于单方面重视影像学的进展,而没有联系患者的具体情况,忽视了一个非常重要的问题:临床表现与影像学结果不平行,尽管规范治疗后胸部影像学进行性进展,但患者活动耐量尚可,可自行爬2层楼,肺部阳性体征不明显,这是PAP的特征之一。其次,过分重视吸烟在间质性肺疾病分型中的地位并过分相信“院外口服激素症状好转”的信息,也是延误诊治的原因之一。第三,患者入院前治疗过程中症状曾好转,其原因可能与病程中合并感染,抗感染治疗有效有关,误认为与激素治疗有关,从而使诊治思路偏离正常轨道。最后,关于不同类型间质性肺疾病影像学识别欠斟酌:仔细分析图55-2的相关影像学特征,除双肺弥漫的磨玻璃影向肺野中内带进展外,局部已出现“铺路石样”改变,却误认为“网格影”。
综上,事实证明间质性肺疾病的临床分型(除外高度疑诊特发性肺纤维化)需要依靠金标准——细胞和(或)组织病理或支气管肺泡灌洗液特异性改变(如PAP)。关于糖皮质激素,对于间质性肺疾病,需要明确诊断并分类,针对不同类型给予相应治疗,而不是临床初步诊断间质性肺疾病即“试验”应用糖皮质激素。
八、调整治疗方案及疗效
(一)新方案
停用激素,全麻下经支气管镜全肺灌洗数次。
(二)疗效
治疗半年后,患者气短好转,血气分析正常,2011年9月1日复查胸部CT(图
3)示:双肺纹理清晰,双肺磨玻璃影全部吸收。2014年2月电话随访,患者正常生活和工作,无不适主诉,未再复查胸部CT和血CEA等。
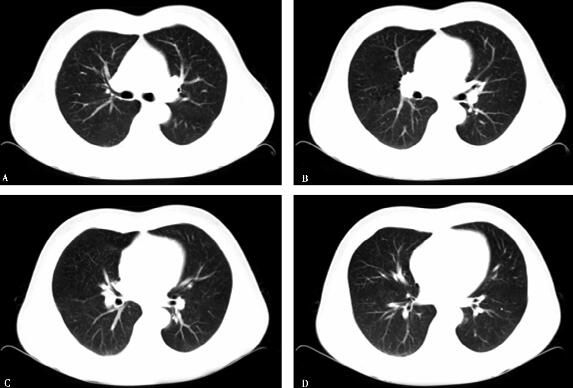
图3
【最终诊断】
肺泡蛋白沉积症(PAP)
九、对本病例误诊误治的思考
(一)间质性肺疾病
通过上述病例可见正确分析临床资料及治疗决策把握的重要性。该患者首次住院胸部CT病变为较弥漫的磨玻璃样改变,结合双肺帛裂音、劳力性呼吸困难和Ⅰ型呼吸衰竭,初步考虑间质性肺疾病的诊断是正确的,误诊的关键是间质性肺疾病的分型出现偏差,即间质性肺疾病的分型需要临床+影像+病理,三者合一则诊断正确。忽略了诊断间质性肺疾病最重要依据并非影像学,而是肺活检病理组织学分析。
对于间质性肺疾病,尤其是特发性间质性肺炎(除典型的特发性肺纤维化外)的治疗,原则上应在获取细胞和(或)组织病理后,明确诊断的基础上实施,而本患者误治的关键点在于应用糖皮质激素属于临床诊断基础上的治疗,无确切病理依据。糖皮质激素在治疗间质性肺疾病中应用较广泛,主要用于肺泡或肺间质中有炎性渗出物、增殖性改变的大部分良性病理生理过程,包括特发性间质性肺炎、风湿免疫疾病相关性间质性肺病、药物所致的肺间质性改变、肺血管炎、肺嗜酸性粒细胞浸润等。而对肺部已形成的纤维化改变或其他不伴有炎性渗出性改变的疾病而言,疗效甚微,有可能仅表现为以激素副作用为主的临床过程,如特发性肺间质纤维化晚期蜂窝肺、PAP和肺淋巴管平滑肌瘤病等,故本患者应用激素并未获益。
(二)肺泡蛋白沉积症(pulmonary alveolar proteinosis,PAP)
PAP是一种以肺泡内大量沉积磷脂蛋白样物质为特点的肺部弥漫性疾病,属于其他类型的间质性肺疾病,为病因未明的罕见慢性肺部疾病。临床特点为隐性起病的活动后气短,轻微咳嗽、有白黏痰,大多数无发热,常缺乏阳性的肺部体征。典型胸部HRCT能清晰地显示肺部受累的范围和特点:磨玻璃影与正常肺脏分界明显,呈“地图”样分布;小叶内和小叶间隔增厚,呈多角形,称为“铺路石征”;或者表现为大片的实变影伴支气管充气征,周围环绕着磨玻璃影。病理学有特征性表现,肺泡内充满有过碘酸雪夫反应阳性的蛋白样物质,含有大量脂质。经纤维支气管镜或开胸肺活检获得的肺组织仍是诊断PAP的“金标准”,目前单用经纤维支气管镜肺泡灌洗液就可诊断大部分PAP病例。PAP通常分为原发性PAP(占90%)和继发性PAP(包括肺部感染、血液系统恶性肿瘤和其他影响患者免疫状态的疾病、矿物或化学物质吸入)。PAP最有效的治疗是全身麻醉状态下实施全肺灌洗。通过灌洗将沉积在肺泡的表面活性物质除去,从而改善肺通气和换气功能。本例患者全肺灌洗后,临床症状、胸部影像学均明显改善。
综上所述,本病例误诊误治关键点是:①间质性肺疾病分型诊断的金标准是病理诊断;②间质性肺疾病应用糖皮质激素治疗要严格掌握适应证;③跟踪随访在临床实践中十分重要。
小贴士
肺泡蛋白沉积症(PAP)诊断标准
1.临床症状为隐性起病的气短、咳嗽、咳痰;
2.胸部影像学主要为双侧弥漫肺部浸润阴影,典型病变可呈地图状或呈铺路石征;
3.肺泡灌洗液呈牛奶状或米汤样;
4.病理学特征为肺泡内充满有过碘酸雪夫反应阳性的蛋白样物质,含有大量脂质条。
大连医科大学附属第一医院 方春晓 季颖群
(环球医学编辑:余霞霞)
来源:《防范与走出常见诊疗误区:呼吸疾病临床病例精粹》
作者:康健
页码:314-321
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号



 会员登录
会员登录

