一例急性缺血性肠病引起的腹痛病例解析
81岁老爷爷,急性起病,以转移性右下腹疼痛伴发热为主要表现,既往有高血压、心律失常、冠状动脉粥样硬化病史。查体发现右下腹轻压痛,无反跳痛,腹肌稍紧张。辅助检查显示:粪隐血试验阳性,炎症指标增高,B超提示右下腹部阑尾区条索状包块,全腹CT平扫+增强提示回肠末端管壁增厚,腹部立位X线片提示肠梗阻。该患者所患何病?如何治疗?
一、病例介绍
1.患者基本情况
患者:男性,81岁。
入院时间:2017年4月3日。
主诉:转移性右下腹痛21小时。
现病史:患者于2017年4月2日晚上外出进餐后21时左右出现上腹部持续性胀痛,无放射痛,伴恶心,呕吐胃内容物2次,排黄色水样便共5次,无血便,无尿频、尿急、尿痛、腰疼、畏寒、发热、血便、黏液脓血便。4月3日下午由上腹痛转为右下腹持续性胀痛,无放射痛。
既往史:有高血压1级(高危组)、心律失常(阵发性心房扑动、窦房游走心律、房性期前收缩)、冠状动脉粥样硬化、冠状动脉肌桥、左肾囊肿、肝囊肿、前列腺增生病史。2012年行腹腔镜下胆囊切除术。否认糖尿病史。否认肝炎、结核或其他传染病史,否认过敏史,否认饮酒史,否认滥用药物史。
个人史:有5年吸烟史,现已戒烟20余年。有食鱼生史。
家族史:否认高血压、糖尿病、慢性肾病等家族史,家族中无类似疾病患者。
2.入院查体
发育正常,营养中等,T 38.4℃,P 100次/min,R 18次/min,BP 160/76mmHg,心肺未见明显异常,右下腹麦氏点压痛,无反跳痛,腹肌稍紧张,肠鸣音减弱。
3.入院辅助检查
血常规:WBC 15×109/L;中性粒细胞百分数 90%(↑),Hb 152g/L(↓),血小板(platelet,PLT)175×109/L(↓)。
粪隐血:阳性。
血生化:肝功能、肾功能、电解质、血尿淀粉酶、凝血功能、D-二聚体均在正常范围,血沉(erythrocyte sedimentation rate,ESR)26mm/第1h末,CRP 35.2mg/L。
B超:①肝多发囊肿,最大者约2.9cm×2.3cm;②左肾钙化囊肿,约4.7cm×3.3cm;③餐后胆囊显示欠清;④胰、脾、右肾、膀胱回声未见异常;⑤前列腺稍大,突向膀胱1.1cm;⑥右下腹管状低回声团,约4.0cm×1.2cm,考虑为大阑尾;⑦腹腔未见明显积液。
腹部正位X线片:肠梗阻。
胸部CT平扫、全腹部CT平扫+增强:①回肠末段管壁增厚,考虑为炎性水肿可能,合并不完全性肠梗阻;②肝脏多发囊肿;③左侧肾上腺结节样增生;④左肾囊肿,右肾上极结节影,疑似钙乳囊肿;⑤前列腺钙化;⑥膈食管裂孔疝;⑦两肺炎症;⑧两侧胸膜腔少许积液。
4.初步诊断思维过程
(1)入院时病情总结
该患者为老年男性,此次发病为急性起病,以转移性右下腹疼痛伴发热为主要表现,既往有高血压、心律失常、冠状动脉粥样硬化病史。查体发现右下腹轻压痛,无反跳痛,腹肌稍紧张。辅助检查显示:粪隐血试验阳性,炎症指标增高,B超提示右下腹部阑尾区条索状包块,全腹CT平扫+增强提示回肠末端管壁增厚,腹部立位X线片提示肠梗阻。
(2)入院时诊断思路
对于转移性右下腹痛,首先考虑为急性阑尾炎,同时要排除肠梗阻。
(3)入院初步诊断
腹痛查因,急性阑尾炎?急性肠梗阻?
5.后续检查
(1)辅助检查
降钙素原:5.78ng/mL。
腹部X线平片:低位性小肠梗阻,液平面较前增多。
双下肢血管超声:①双下肢动脉粥样硬化;②双下肢深部静脉血管通畅,未见血栓。
腹部超声:右下腹阑尾区混合性回声团,直径约4.3cm,以稍强回声为主,周边见少量积液,考虑腹水。
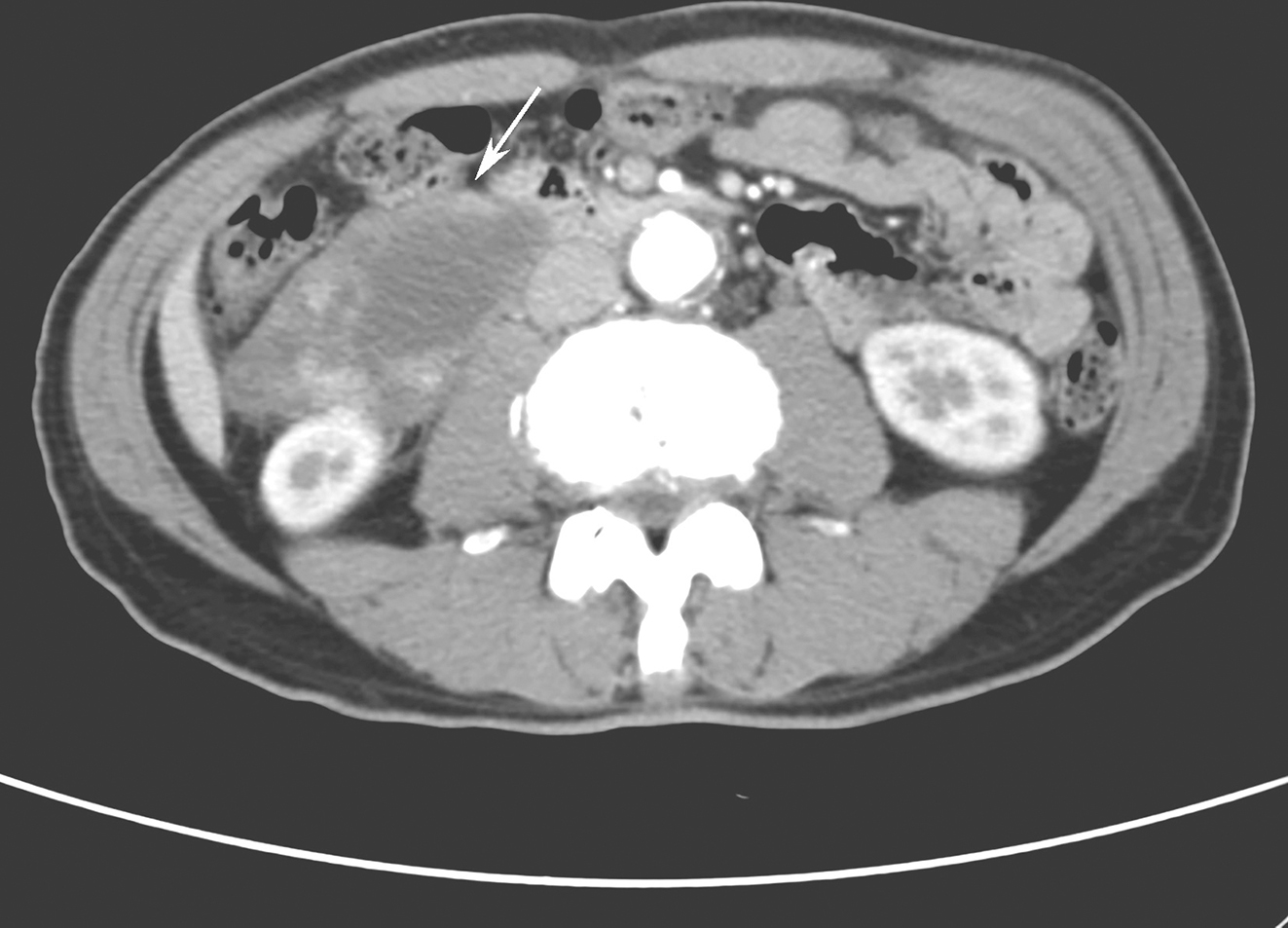
复查腹部CT平扫(图1):①回肠末段管壁增厚,考虑为炎性水肿,可能合并不完全性肠梗阻;与2017年4月3日CT对比,腹部小肠积气较前稍增多,新见少量腹水,新见两侧肾周渗出影,余大致同前。②肝脏多发囊肿。③左侧肾上腺结节样增生。④左肾囊肿,右肾上极结节影,疑似钙乳囊肿。⑤两侧肾周渗出,感染可能性大,腹腔少量积液。⑥膈食管裂孔疝。
图1 腹部CT
(2)病情变化
患者入院后,经禁食、三代头孢+奥硝唑抗感染等对症治疗,第2天腹痛好转,体温下降,第3天腹痛、腹胀明显,腹部压痛、反跳痛(+),肠鸣音减弱,粪隐血试验阳性。
(3)进一步检查
2017年4月5日多学科会诊诊断:①急性化脓性阑尾炎并穿孔可能;②急性弥漫性腹膜炎;③麻痹性肠梗阻;④高血压;⑤冠状动脉粥样硬化。
6.最终诊疗思维过程
转移性右下腹痛常考虑为急性阑尾炎,但是老年人不是急性阑尾炎的好发人群。该患者有高血压、心律失常病史,临床表现为腹痛、发热、粪隐血阳性,因病情进展,出现急性腹膜炎,立即决定行急诊手术治疗。有高血压、心律失常的老年人是急性肠系膜缺血的好发人群,对于急性腹痛、血便表现要重点排除缺血性肠病。
7.最终诊断
急性缺血性肠病。
8.后续治疗方案
急诊剖腹探查。2017年4月5日中午行急诊手术。术中,在腹腔内见约500mL淡黄色腹水。盲肠至升结肠约10cm,肠管变灰白色,无蠕动,系膜血管未及搏动,连接的回肠长约100cm(从回盲部往近端测量),肠壁水肿增厚,肠管呈紫色,未见蠕动,相应系膜水肿增厚,系膜血管未及搏动。切开病变,回肠肠壁未见明显血流。病变部位以上回肠、空肠、十二指肠充气扩张,胃扩张,病变部位以下结肠充气扩张。行右半结肠、回肠切除+开腹排粪石术+肠粘连松解+肠排列+输尿管松解术+肠道造瘘术+任意皮瓣形成+非轴型筋膜组织瓣术。
9.后续随访
45天后随访,患者好转。
二、疾病诊疗难点
转移性右下腹痛一定是急性阑尾炎吗?你还遇到过哪些以转移性右下腹痛首诊,而最终主要诊断却不是阑尾炎的病例?
急性缺血性肠病与急性阑尾炎都是急性起病,早期缺乏特异性表现或被原发疾病的表面现象所掩盖。缺血性肠病的辅助检查结果也缺乏特异性。尤其是老年人急性缺血性肠病与急性阑尾炎鉴别困难,误诊率高,伴发病多,病情复杂、严重。
急性缺血性肠病的临床表现与急腹症不易区分。从该病例,我们可以得到以下经验教训:
1.对该病认识不足——需要临床基础知识的积累。
2.床旁动态观察患者症状、体征——患者和时间是最好的老师。
3.未及时行必要的影像学检查。
4.多学科会诊——“三个臭皮匠顶个诸葛亮”。
5.打破惯性思维——转移性右下腹痛一定是急性阑尾炎吗?
三、疾病知识回顾
缺血性肠病分为急性肠系膜缺血(acute mesenteric ischemia,AMI)、慢性肠系膜缺血(chronic mesenteric ischemia,CMI)、缺血性结肠炎(ischemic colitis,IC)。随着人口老龄化、动脉硬化发病率增加,缺血性肠病的患病率也有所增加。国外研究表明,急诊监护病房中每1000例患者就有1例急性肠系膜缺血患者。我国90%缺血性结肠炎患者为老年人。急性肠系膜缺血早期常出现症状与体征不一致,患者腹部疼痛常很重,查体腹部柔软、平坦,多无反跳痛。腹部阳性体征不明显提示肠壁尚未发生明显坏死。如果体格检查腹部触痛、反跳痛、肌紧张增加,反映肠管活性丧失,强烈提示存在肠梗死。缺血性肠病常无特异性临床表现,误诊、漏诊率较高,因此早期症状和体征特别重要。缺血性结肠炎的病死率达10%。如果急性肠系膜缺血的诊断不能在肠梗死前做出,其病亡率达70%~90%。年龄>70岁,诊断延迟超过24小时,伴休克、酸中毒的患者预后差。国外报道,AMI患者90天、1年和3年累积生存率分别为59%、43%和32%。75%的急性肠系膜缺血患者白细胞计数>10×109/L,粪隐血常阳性,血清肌酸激酶(creatine kinase,CK)、乳酸脱氢酶(lactate dehydrogenase,LDH)、碱性磷酸酶(alkaline phosphatase,ALP)水平也可增高,但缺乏特异性。有学者提出,D-二聚体水平升高对本病诊断有一定意义,但其升高程度与病情严重程度的关系仍需进一步研究。腹水中淀粉酶、碱性磷酸酶活性也可增高,常预示急性肠系膜缺血性疾病晚期,但其特异性和敏感性仍有争议。
AMI表现为急性严重腹痛,症状和体征严重程度不成比例,体征常不明显,诊断较困难。临床观察中若见腹部压痛逐渐加重、反跳痛及肌紧张等,则为肠缺血进行性加重的表现,强烈提示已发生肠坏死。腹部X线、CT血管造影(CT angiography,CTA)、数字减影血管造影(digital subtraction angiography,DSA)等影像学检查都能对诊断提供帮助。肠黏膜组织病理学检查以缺血性改变为主要特点,如伴有血管炎、血栓形成及血管栓塞病变者即可确诊。
四、参考文献
[1]缺血性肠病诊治中国专家建议(2011)写作组、中华医学会老年医学分会、《中华老年医学杂志》编辑委员会.老年人缺血性肠病诊治中国专家建议(2011).中国老年医学杂志,2011,30(1):1-6.
专家点评
本例为急性缺血性肠病提供了比较典型的病例。病例分析和临床思路比较清晰、条理清楚。
患者为老年男性,急性起病,以转移性右下腹疼痛伴发热为主要表现,既往有高血压、心律失常、冠状动脉粥样硬化病史。查体:右下腹轻压痛,无反跳痛,腹肌稍紧张。辅助检查:粪隐血试验阳性,炎症指标增高,B超提示右下腹部阑尾区条索状包块,全腹CT平扫+增强提示回肠末端管壁增厚,腹部立位X线片提示肠梗阻。该病例转移性右下腹痛首先考虑为急性阑尾炎,同时要排除肠梗阻。入院第3天,在患者病情突然加重,腹痛、腹胀明显,腹部压痛、反跳痛(+)、肠鸣音减弱的情况下,及时进行多学科会诊讨论后,积极行剖腹探查术,最终证实为急性缺血性肠病。
该病例提醒我们,转移性右下腹痛不一定就是急性阑尾炎。老年人,特别是有高血压、心律失常病史的老年人,出现急性腹痛、腹膜炎表现,要重点排查缺血性肠病。
该病例在鉴别诊断中有需要改进之处:患者入院诊断就考虑到了肠梗阻,但对于肠梗阻鉴别诊断考虑不足。回盲部、末端回肠的不全性肠梗阻常见于肠系膜血管阻塞性缺血性肠病、肠套叠、肠扭转、占位病变、系膜扭转、腹内疝等。老年患者有心律失常和动脉粥样硬化时,首先应想到肠系膜上动脉血栓或栓塞,应常规做CTA,必要时做选择性血管造影。在出现压痛、反跳痛等腹膜炎体征时,可做腹腔穿刺,若抽出不凝血性液体,提示梗阻肠管坏死可能,对选择手术时机有帮助。同时建议对急性缺血性肠病的治疗做简要描述。
点评专家:陈旻湖、张晓岚、张开光
知识来源
人卫知识数字服务体系
- 评价此内容
- 我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号


 会员登录
会员登录

