一例喉癌术后残喉及气管上段不平整、可疑病变复发的治疗经验分享
54岁男性,10年前因“左声带息肉”进行手术,10天前因咳嗽1月余,以“左声带白斑”再次在该院行“支撑喉镜下左声带肿物切除术”。喉癌术后,残喉及气管上段不平整,可疑病变复发。如何治疗?
【病例简介】
患者男性,54岁。因左声带肿物外院二次术后10天于2004年6月7日收住院。患者10年前因“左声带息肉”曾在北京三甲医院手术,具体术式和术后病理不详;10天前因咳嗽1月余,以“左声带白斑”再次在该院行“支撑喉镜下左声带肿物切除术”,术后病理为左声带原位鳞癌,部分有早期浸润。2004年6月4日来本院进一步诊治,本院病理会诊证实后,于2004年6月7日收入本院头颈外科手术治疗。个人史:生于原籍,无疫区接触史;偶尔饮酒;吸烟40支/天,30年。家族史:否认家族肿瘤遗传病史。
【影像学及特殊检查】
2004年6月8日纤维喉镜检查显示:左声带、前联合、右声带前端边缘不齐,表面附着白膜,双侧声带活动正常。
【入院诊断】
声门型喉癌(T1bN0M0)。
【治疗经过】
2004年6月11日全麻下行部分喉切除(Tucker手术),气管切开。
首先局麻下行气管切开,插入麻醉管给予全麻;于甲状软骨上缘水平切口切开。颈阔肌下分离皮瓣,切开颈白线,剥离双侧甲状软骨外软骨膜前2/3,切开环甲膜,剪断右侧甲状软骨板前1/2和左侧甲状软骨板前2/3,剪开右侧喉前1/2,通过右室带上缘绕至会厌根,探查喉腔。病理所见:肿瘤为浸润型,肿瘤主要位于左声带,侵犯到前联合及对侧声带前1/4,侵及部分右侧喉室和室带,未侵及声门下、会厌根及声带突,喉前未及肿大淋巴结。即沿左侧室带上缘、左侧声带突前端和声门下剪开,将前部分喉切除,切取周边切缘,冰冻病理检查均未见癌。切除舌骨体,游离会厌,下拉与喉创缘和环状软骨缝合关闭喉腔。逐层缝合加固。患者清醒后更换气管套管,安全返病房。
【术后处理】
1.密切监测生命体征。
2.注意伤口及引流情况。
3.对症及支持治疗。
4.保持气管套管通畅,适时拔除气管套管,关闭气管切开。
【术后病理】
声带癌外院术后10余天(部分喉):喉高分化鳞癌,主要位于声带,累及室带。右侧主要呈原位癌,左侧浸润至横纹肌,软骨板未受累。左后切缘:未见癌。
【术后随诊】
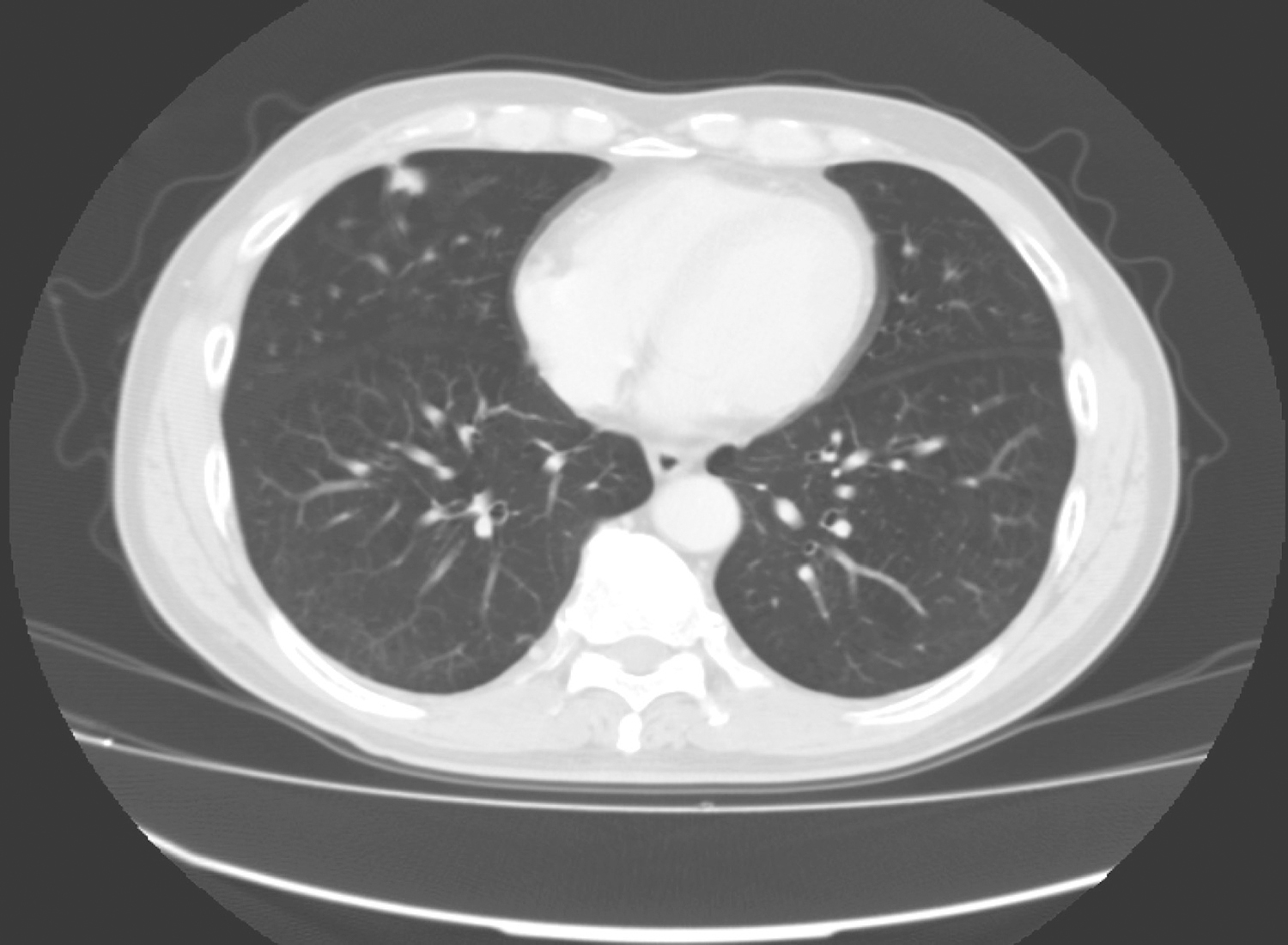
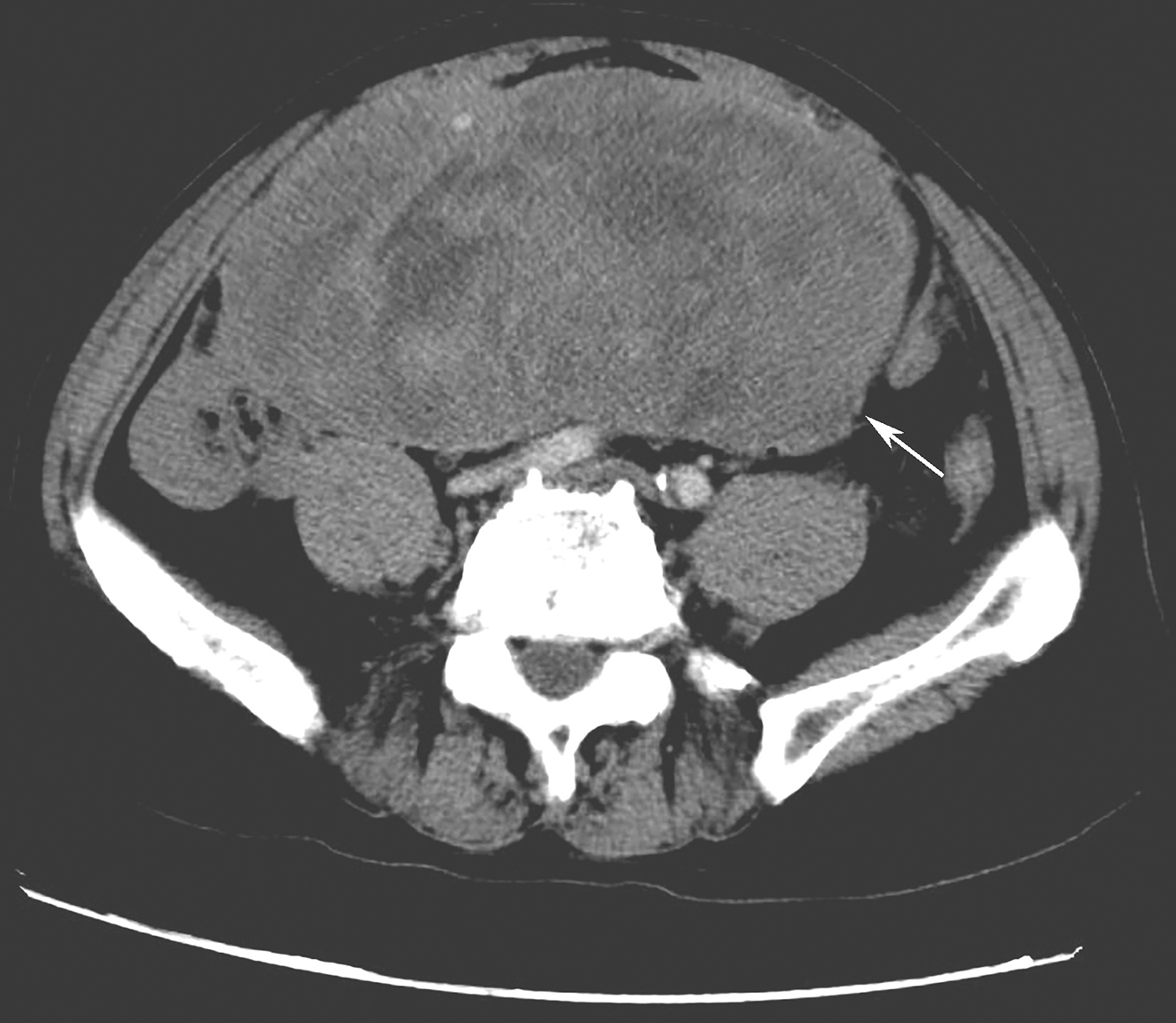
1.2016年11月11日颈胸部CT
喉癌术后复查,检查所见如下:
(1)会厌、左侧杓状会厌皱襞及喉腔内不规则软组织增厚伴强化,局部喉腔狭窄,部分层面喉旁间隙模糊,周围未见明确骨质破坏,考虑为肿瘤复发(图1)。
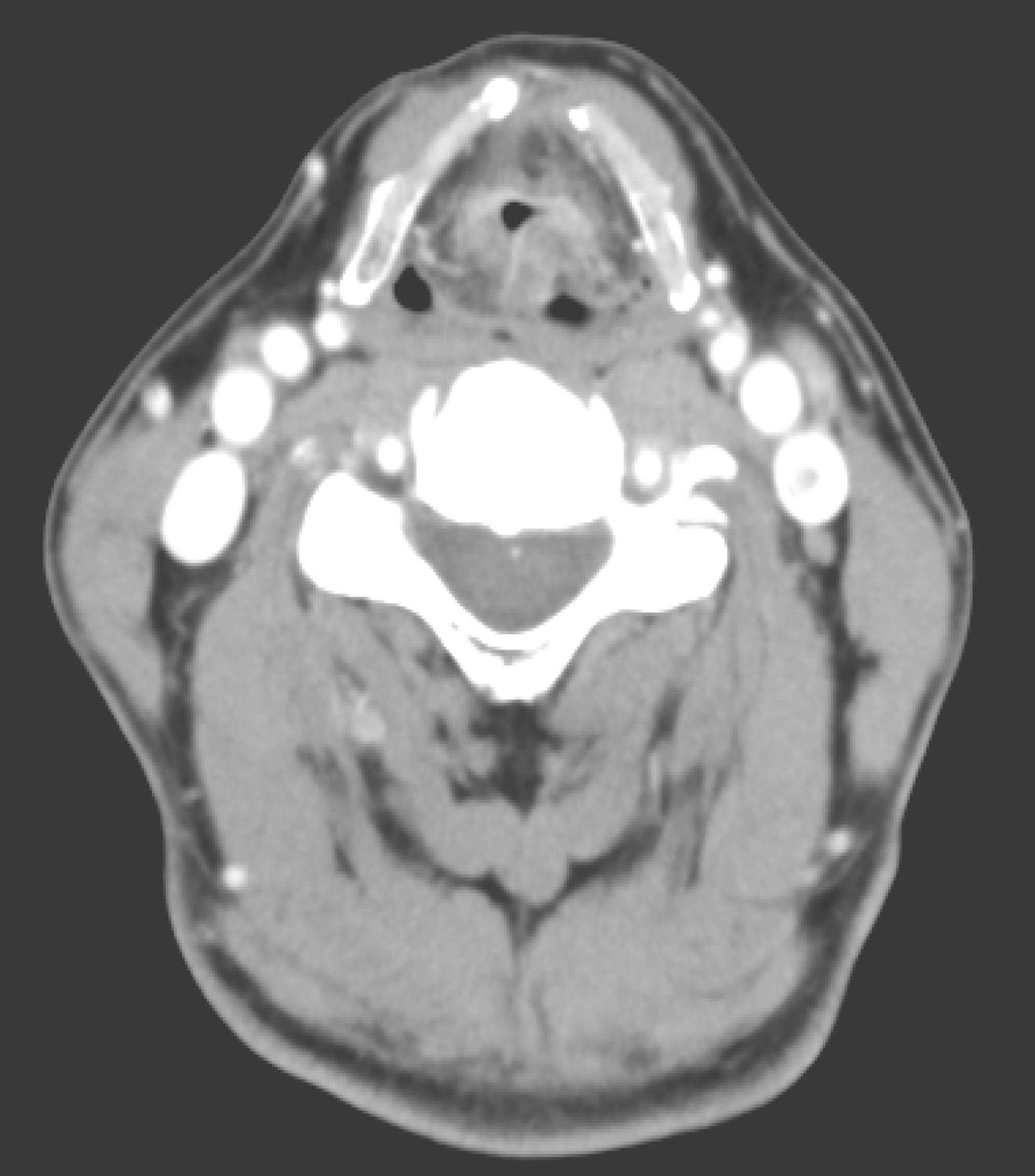
图1 2016年11月11日复查颈部CT局部软组织增厚伴强化,考虑为肿瘤复发
(2)鼻旁窦、鼻咽、口咽及甲状腺未见异常。
(3)颈部未见明确肿大淋巴结。
(4)右肺中叶胸膜下不规则类结节,大小约1.1cm,边缘模糊,与邻近胸膜粘连,慢性炎症与肺癌待鉴别(图2),建议抗炎后复查或CT导引下穿刺活检。双肺肺气肿,以双上肺为主,双肺胸膜下斑片影,请随诊。
(5)纵隔及肺门未见肿大淋巴结。未见胸腔积液及心包积液。
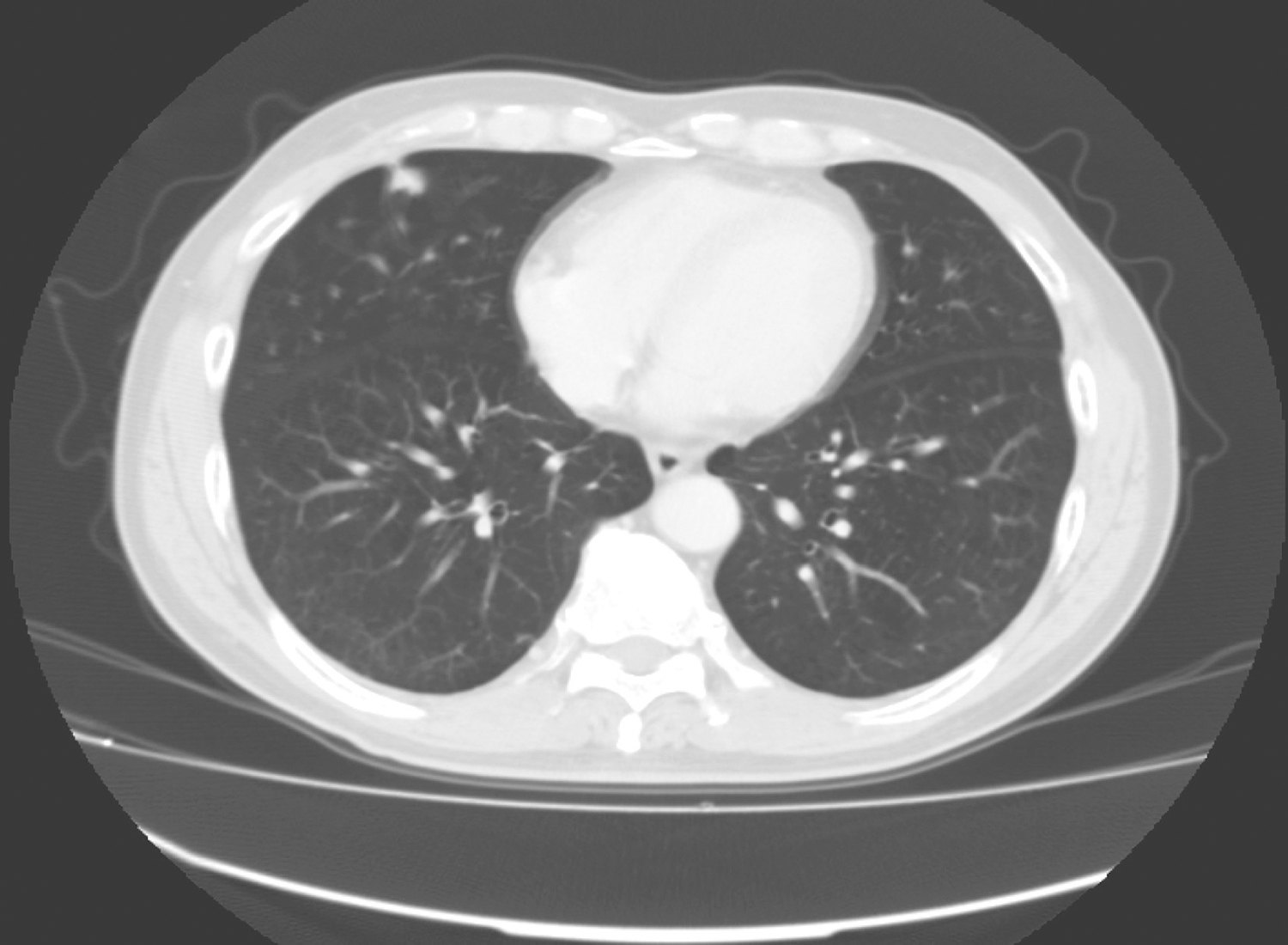
图2 胸部增强CT示右肺中叶胸膜下不规则类结节
(6)扫描层面内肝脏及左肾多发囊肿。
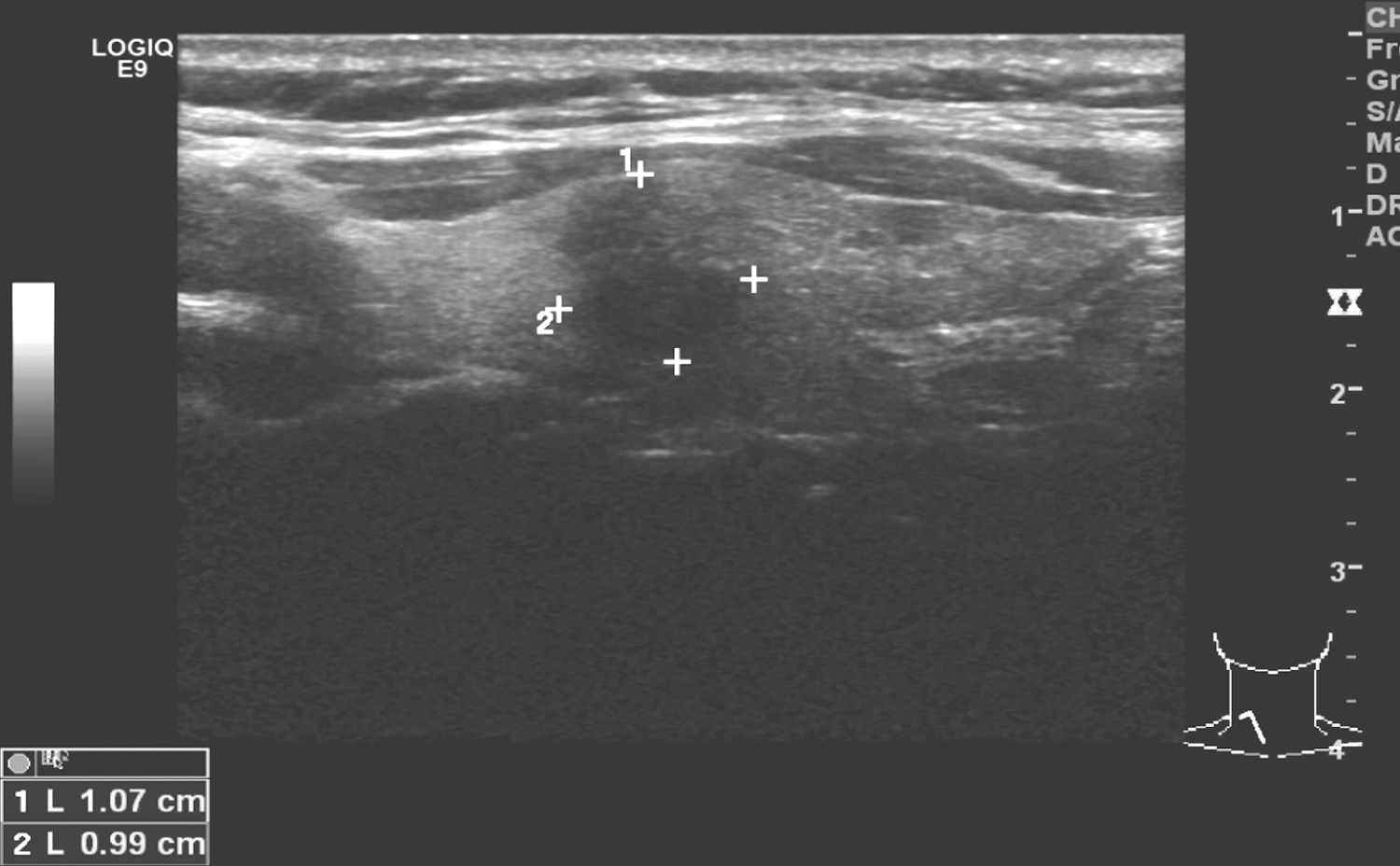
2.2016年11月14日电子鼻咽喉镜
检查所见:“喉癌术后12年5个月”,鼻腔进镜顺利。鼻咽部结构完整,黏膜光滑,未见明显异常。口咽双侧扁桃体未见肿大。舌根部淋巴滤泡略增生。下咽部表面基本光滑,未见明显异常。喉部双侧声带切除,声门上会厌黏膜充血,明显增厚,表面欠光滑(活检3块,反应较明显,活检小),双侧披裂略显肿胀,可疑受侵,病变向下一直延伸,侵及气管上段,病变下界约平原气管造瘘口位置(约第3气管软骨环)(图3)。
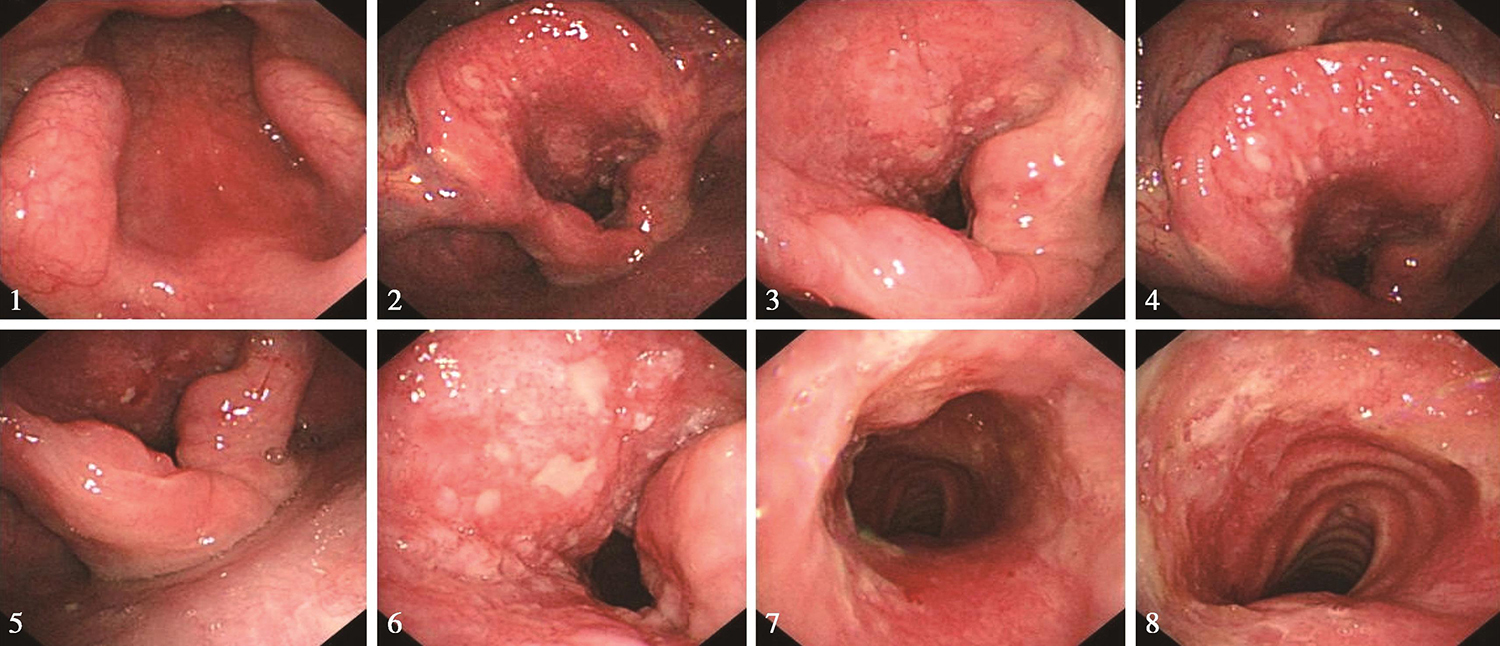
图3 2016年11月14日复查喉镜示声门上会厌黏膜充血、明显增厚
内镜诊断:喉癌术后,残喉及气管上段不平整,可疑病变复发。
3.2016年11月14日喉部活检病理
鳞状上皮呈中-重度异性增生,伴大量炎症细胞浸润。
4.2016年12月5日因发现右肺中叶结节1月余,收入本院胸外科,于2016年12月8日在全麻下行右肺中叶结节楔形切除,术中冰冻病理报告鳞癌,即行右肺叶切除+系统性淋巴结清扫术。
5.2016年12月16日术后病理
“喉癌术后”(右肺中叶)、(右肺中叶结节)冰冻及冰余:肺内可见高分化鳞状细胞癌浸润,伴间质纤维化、淋巴细胞浸润及多核巨细胞反应,肿瘤大小1.8cm×1.7cm×0.7cm,紧邻脏层胸膜,未累及叶段支气管,支气管切缘未见癌,周围肺间质局灶纤维组织增生。
淋巴结未见转移癌(0/5):
肺内淋巴结0/1
(Ⅺ区淋巴结)0/2
(2R+4R淋巴结)0/1
(Ⅶ区淋巴结)0/1
6.2017年3月2日颈胸部CT
“喉癌术后、右肺中叶术后”复查,参阅2016年11月11日颈胸部CT,所见如下:
(1)会厌、左侧杓状会厌皱襞及喉腔内不规则软组织增厚伴强化,局部喉腔狭窄,部分层面喉旁间隙模糊,周围未见明确骨质破坏,大致同前相仿,请结合临床。
(2)鼻旁窦、鼻咽、口咽及甲状腺未见异常。
(3)颈部未见明确肿大淋巴结。
(4)右肺多发小淡片影及索条影,考虑为术后改变,建议随诊观察。双肺肺气肿,以双上肺为主,左肺胸膜下斑片影,均大致同前。
(5)纵隔及肺门未见肿大淋巴结。未见胸腔积液及心包积液。
(6)扫描层面内肝脏及左肾多发囊肿。
7.2017年3月6日电子鼻咽喉镜
检查所见:“喉癌术后”,鼻咽部结构完整,黏膜光滑,未见明显异常。口咽双侧扁桃体未见肿大。舌根部淋巴滤泡略增生。下咽部表面基本光滑,未见明显异常。喉部双侧声带切除,声门上会厌增厚,黏膜充血明显(活检2块),双侧披裂充血,基本对称,警惕累及,病变自声门上向下延伸侵及气管上段,病变下界距离气管造瘘口位置约1cm(图4)。
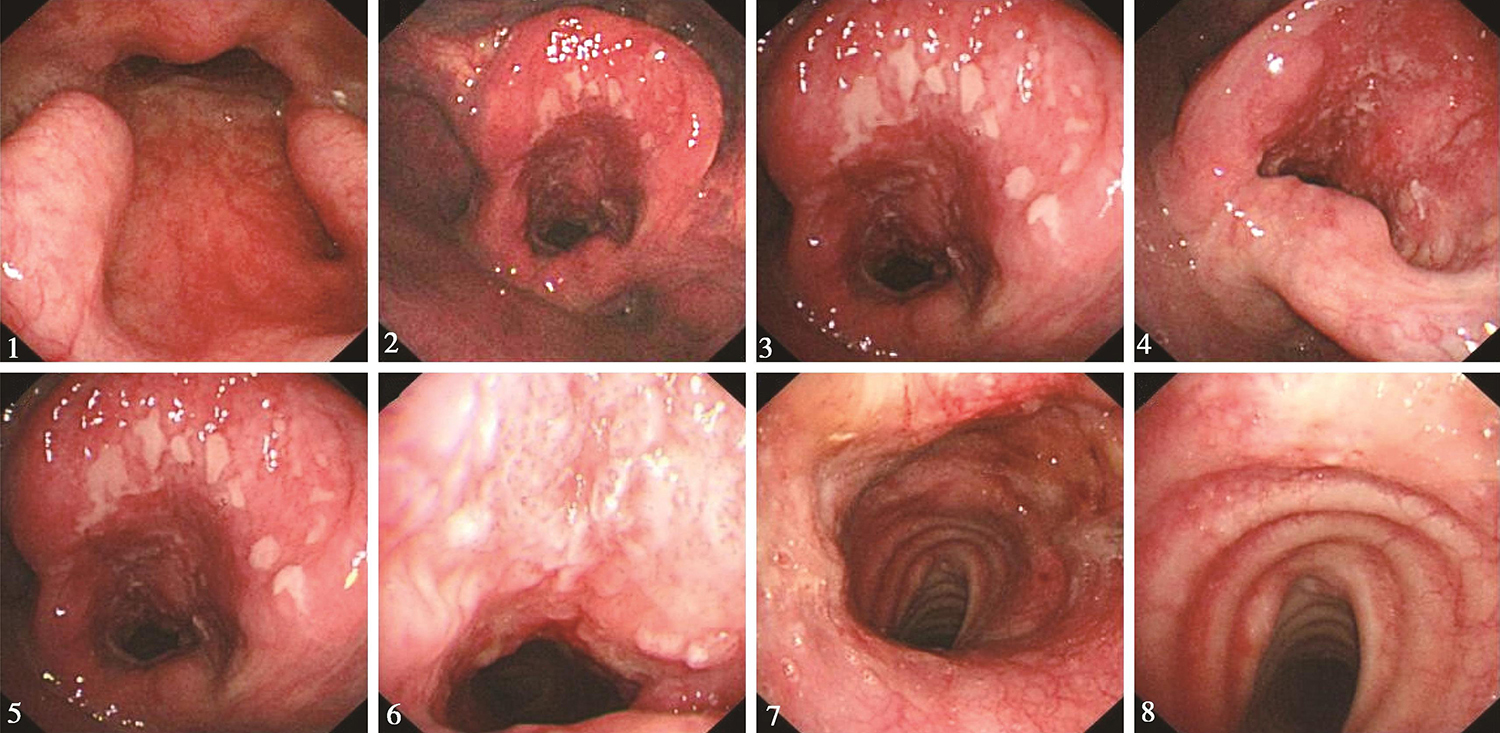
图4 2017年3月6日喉镜提示黏膜充血不平、考虑复发
内镜诊断:喉癌术后,残喉黏膜充血,欠光滑(性质待病理检查),考虑病变复发,表现同前相仿。
8.2017年3月8日喉部活检病理
鳞状细胞原位癌,呈乳头结构,小灶可疑间质浸润。
9.2017年3月30日因喉癌术后复发收住院于2017年3月31日全麻下行全喉切除双颈淋巴结清扫(Ⅱ、Ⅲ、Ⅵ区)。
手术经过:常规消毒铺巾,取原气管切开切口局麻下行气管切开,插入麻醉管给予全麻;取T形切口切开皮肤皮下及部分颈阔肌,颈阔肌下翻瓣,先行双侧颈Ⅱ和Ⅲ区淋巴结清扫;清扫完毕后,切断舌骨上下肌群舌骨附丽,去除舌骨;切断甲状腺峡部,将甲状腺左右叶自气管分离,分向外侧;沿双侧甲状软骨外缘切断咽缩肌剥离并保护双侧梨状窝;于气管切开处下方横断气管,向上分离气管直至环后水平;自气管以抓钩钩住会厌,提起标本,咽腔以60mm闭合器关闭,切下全喉(图5),咽缩肌加固一层;气管造瘘,冲洗创面,颈部放置引流管,关闭切口,清醒后更换气管套管,安全返回病房。
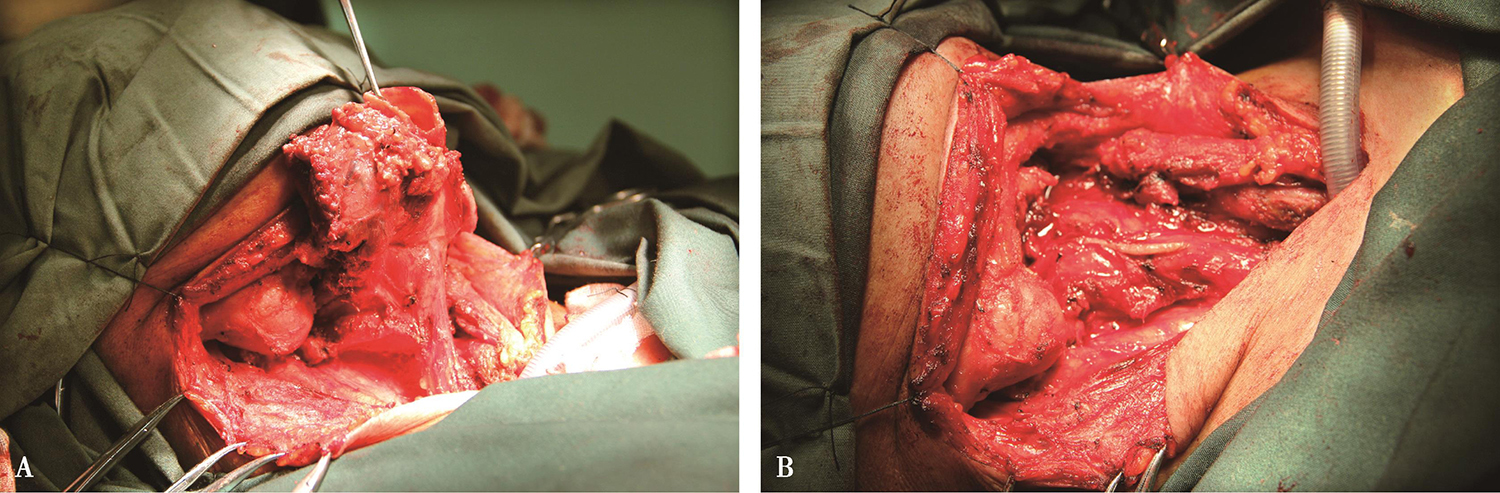
图5 全喉切除术
A.游离喉体;B.全喉切除后
术中所见:喉腔内弥漫性浅表病变,黏膜粗糙,向下累及声门下,距原气管切开处约1cm,送检切缘均阴性。
10.术后处理
(1)密切监测生命体征。
(2)注意伤口及引流情况。
(3)对症及支持治疗。
(4)保持胃管通畅,加强胃肠营养,适时拔除胃管。
(5)气管切开护理,保持气管套管通畅。
11.2017年4月7日术后病理
“部分喉切除术后”(全喉):喉黏膜内可见中分化鳞状细胞癌,大小2cm×1.7cm×0.6cm,伴周围黏膜鳞状上皮重度异型增生/原位癌。肿瘤侵及甲状腺及少量横纹肌组织,局灶紧邻甲状软骨板,未累及舌骨。未见明确脉管瘤栓及神经侵犯。气管切缘、双侧梨状窝切缘及前软组织切缘均未见癌。
淋巴结未见转移癌(0/26):
(1)(右颈Ⅱ区淋巴结)0/9
(2)(右颈Ⅲ区淋巴结)0/1
(3)(左颈Ⅱ区淋巴结)0/3
(4)(左颈Ⅲ区淋巴结)0/9
(5)(右颈Ⅵ区淋巴结)0/3
(6)(左颈Ⅵ区淋巴结)0/1
pTNM分期:rpT4aN0(请结合临床)。
12.2017年4月24日放疗科门诊
建议完善相关检查后门诊放疗。
13.2017年4月27日电子鼻咽喉镜检查
“喉癌术后复发,第二次术后近1个月”,鼻腔进镜顺利。鼻咽部结构完整,黏膜光滑,未见明显异常。口咽双侧扁桃体未见明显肿大。舌根部淋巴滤泡略增生,会厌谷中部略显肿胀。喉腔全切除,下咽部表面基本平整。喉癌术后,喉腔全切除,下咽部基本平整,会厌谷中部略肿胀(图6),注意随诊。

图6 第二次手术后1个月鼻咽喉镜
14.2017年7月22日电话随诊 由于本院床位紧张,患者在北京医院放疗结束1个月,共放疗31次,具体剂量不详。
15.2017年12月11日门诊复查颈胸部CT 未见复发和转移。
【专家点评】
该患者首次在外院治疗时,无原始记录,应该是一良性病变,或声带息肉,或声带白斑,这类病变在过去均可通过支撑喉镜下咬除得以控制,但复发概率较高;目前应该是通过激光或等离子在肿瘤周围切割,不接触肿瘤而将肿瘤完整切除,大大降低了肿瘤复发率。10年后因咳嗽检查发现左声带白斑,再次在该院行支撑喉镜下肿物咬除,术后病理为左声带原位鳞癌,部分有早期浸润。尽管病理为原位鳞癌,但支撑喉镜下肿物咬除,并非根治性切除,仍然属于活检,且病理有早期浸润。结合本院喉镜(未发现当时的影像资料),依据AJCC肿瘤分期第8版,该患者临床分期为声门型喉癌T1bN0M0,选择部分喉切除(Tucker手术),颈部淋巴结予以观察,符合NCCN指南2018年第1版推荐的治疗方案,术后无不良因素出现,未再行进一步治疗。喉癌外科治疗和综合治疗专家共识对T1b期声门型喉癌,推荐选择喉垂直部分切除术,这一说法有些不妥,严格讲应该推荐扩大垂直部分喉切除,额侧部分喉切除,Tucker手术或CHEP,这样可彻底切除肿瘤,而垂直部分喉切除对T1b期声门型喉癌,难以将肿瘤切除干净,不能确保安全界。
由于正确治疗方式的选择和肿瘤的生物学行为的不同,一些肿瘤患者经过合理的治疗后得以长期生存,往往会出现第二原发癌。高禹顺曾总结1958年10月至1999年10月间本院收治的2182例喉癌患者,80例出现第二原发癌,其中肺癌36例,食管癌20例,甲状腺癌5例,其他癌19例。肺癌是常见的第二原发癌,占喉癌患者总例数的1.7%(36/2182),占喉癌第二原发癌的45.0%(36/80);第二原发肺癌多在喉癌确诊后平均44个月(1~14年)时发现。可能是由于喉和肺同为呼吸系统器官,在胚胎发育和生理功能上可能存在一定的联系,在外因上受到相同的影响,导致肺癌是喉癌常见第二原发癌。因此,喉癌治疗后,应强调胸部CT的检查,早期发现早期治疗。该患者手术后12年复查CT和内镜检查发现肺癌和喉癌局部复发,不幸的是喉癌复发活检没有证实,即做右肺叶切除+系统性淋巴结清扫术。术后病理右肺中叶结节肺内高分化鳞状细胞癌浸润,伴间质纤维化、淋巴细胞浸润及多核巨细胞反应,紧邻脏层胸膜,未累及叶段支气管,支气管切缘未见癌,周围肺间质局灶纤维组织增生;淋巴结未见转移癌(0/5),和3个月后喉癌病理分化不一样,因此,该患者应该为异时重复癌。患者肺癌术后3个月,再次做CT和内镜检查,喉内复发灶无明显增大扩展,幸运的是此次活检获得证实复发,病理为鳞状细胞原位癌,呈乳头结构,小灶可疑间质浸润。由于此次复发病变范围广泛,累及声门上和声门下,喉功能难以保留,故做全喉切除,尽管CT检查颈部未见明确转移肿大淋巴结,结合声门上和声门下受侵后淋巴结转移规律,同期完成双颈Ⅱ、Ⅲ和Ⅵ区淋巴结清扫,符合NCCN喉癌治疗指南和喉癌外科治疗和综合治疗专家共识的建议。术后病理喉黏膜内可见中分化鳞状细胞癌,伴周围黏膜鳞状上皮重度异型增生/原位癌;肿瘤侵及甲状腺及少量横纹肌组织,局灶紧邻甲状软骨板,气管切缘、双侧梨状窝切缘及前软组织切缘均未见癌;淋巴结未见转移癌(0/26)。由于肿瘤侵及甲状腺及少量横纹肌组织,尽管颈部淋巴结未见转移,依据AJCC临床分期,此时应为rpT4aN0,故术后给予放射治疗,以降低复发的可能性,延长患者的生存时间。
2012年我们将闭合器应用在喉癌的全喉切除中,避免了传统的手工缝合,有望缩短手术时间,同时由于闭合器的严密性,有望降低咽瘘的发生;主要用于晚期喉癌未侵及下咽和舌根而不能保喉的患者。目的评价直线闭合器在喉癌全喉切除术中的应用价值,比较分析闭合器使用与手工缝合的优缺点。我们的资料显示采用直线闭合器与采用手工缝合两组咽瘘发生率无明显差异,可能与病例数和病例选择有关。因此,临床中可根据患者具体情况进行选择应用。
该患者从早期的声门型喉癌到声门上下侵犯,手术从喉功能保留的部分喉切除到喉功能丧失的全喉切除,颈部淋巴结从观察到清扫,最后辅以放射治疗。整个治疗过程体现了三种类型喉癌的外科治疗。因此,随着病情的发展和改变,应选择不同的治疗方案,以彻底根除肿瘤,这样既保留了患者的生理功能,改善了患者的生活质量,又能获得肿瘤控制。
知识来源
人卫知识数字服务体系
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号

 会员登录
会员登录

