女40岁,乙状结肠癌术后,多发转移,伊立替康治疗期间发生粒缺热
病例介绍
主诉
患者乙状结肠癌术后,多发转移。
现病史
患者2年前查体时发现左侧卵巢囊肿,行微创下卵巢囊肿切除术,术后病理:交界性腺纤维瘤,1个月后行开腹子宫+双附件全切术,术中发现乙状结肠肿物,遂切除部分肠管,肠管内可见2c m×3.5c m 的肿物,术后病理:①(乙状结肠)黏液性腺癌Ⅱ级,侵及肠壁全层,两断端未见明显癌侵及;②双侧卵巢转移性腺癌,CK7 -,CK20 +,CEA +,PTEN 灶+;③肠系膜淋巴结转移癌(1/3);④子宫体肌间多发平滑肌瘤;⑤双侧输卵管慢性炎,右侧系膜并莫氏囊肿与浆液性乳头状囊腺纤维瘤;大网膜及盆腔各组淋巴结未见明确转移癌。术后恢复良好,查无化疗禁忌,行氟脲苷联合奥沙利铂及血管内皮抑素治疗3周期。2个月后全麻下行肝Ⅷ段切除术+结肠区段切除术+膈肌肿物切除术+肠系膜肿物切除术,手术过程顺利,术后病理:①(乙状结肠癌术后)局部可见瘢痕组织,“吻合口转移灶”(+),横结肠系膜(+),吻合口系膜(-),膈肌(-);②肝转移性低分化腺癌,切缘(-)。术后恢复顺利,行2周期原方案化疗,1周期氟脲苷联合奥沙利铂化疗,2周期外周血单核细胞疫苗(DC 瘤苗)治疗。7个月后上腹B 超:肝右后上叶、肝左外上叶低回声团,考虑转移性癌。血生化示肾功能不全,复查肌酐持续升高,给予血液透析,肾功能无明显好转,出现无尿,复查B 超:双肾盂积水,复查MRI:肝多发占位,考虑转移瘤。双肾盂积水扩张,双侧输尿管下段梗阻伴周围软组织增厚,行输尿管支架置入,膀胱充盈,左侧输尿管扩张改善,右侧输尿管扩张略明显,复查肾功能有所好转。
患者6周期化疗后8月余,2周期生物治疗后4月余。入院时患者精神、饮食可,二便正常,体重无明显减轻。
既往史
既往体健,瘢痕体质,否认高血压、糖尿病、冠心病等病史,否认肝炎、结核等传染病史。
家族史
否认恶性肿瘤家族史。
个人史
出生原籍,无外地久居史,无疫区疫水接触史。无吸烟、饮酒史。
既往用药史
氟脲苷+CF +L‐OHP 6周期化疗。
过敏史
否认食物、药物过敏史。
【体格检查】
一般状况:女性,40岁,发育正常,营养一般。神志清,查体合作。
生命体征:T 36﹒0℃;P 86次/分;R 23次/分;BP 110/84mmHg;
身高158c m;体重60kg;体表面积1.61m2;KPS 80分。
皮肤:全身皮肤黏膜无黄染,无皮下出血、皮疹,无肝掌及蜘蛛痣。全身浅表淋巴结未触及肿大。
五官:头颅无畸形,球结膜无水肿,巩膜无黄染,双侧瞳孔等大等圆,对光反应存在,无自发性眼震。耳鼻检查无异常。口唇无发绀。咽无充血,扁桃体无肿大。
颈部:颈软,气管居中,甲状腺无肿大,无颈静脉怒张,未触及肿大淋巴结。
胸部:胸廓对称,无皮下气肿,胸骨无压痛,双侧呼吸动度对称,语颤正常,叩诊清音,双肺呼吸音清晰,未闻及干、湿性啰音。
心脏:心前区无隆起,心率86次/分,心律齐,心音有力,各瓣膜区未闻及病理性杂音。
腹部:腹部见明显瘢痕,未见瘀斑,无腹壁静脉曲张。腹肌不紧,无压痛、反跳痛。肝脾肋下未触及。无异常包块。移动性浊音阴性。肠鸣音正常。
四肢:脊柱、四肢无畸形,肌张力正常。双下肢无水肿。
神经系统:生理反射存在,双侧巴氏征阴性。脑膜刺激征阴性。
【辅助检查】
1﹒血常规
RBC 3﹒47 ×1012/L;HGB 105﹒0g/L;WBC8.14 ×109/L;
ANC 4﹒84 ×109/L;PLT 257 ×109/L。
2﹒肾功能
CREA 114﹒4μmol/L;UA 344﹒3μmol/L;UREA 7﹒8mmol/L。
【入院诊断】
乙状结肠癌术后肝转移术后
PS:乳头状腺癌及管状腺癌
CS:T4N1 M1/Ⅳ期(双侧卵巢、肝、腹腔转移)
【诊疗经过】
患者入院查无明显化疗禁忌,行伊立替康单药化疗,具体剂量为:伊立替康 160mg d1,8,15,化疗同时给予保肝、止吐、护胃、提高免疫力等支持治疗,化疗过程中出现Ⅳ度骨髓抑制,Ⅲ度腹泻,对症给予升白、升血小板、输血、止泻等处理后好转,鉴于患者体质较弱,化疗不良反应重,且肾功能再次出现异常,未能按时给予第15天的化疗。转院行肾病治疗。
治疗过程如下:
第1天,入院检查血常规,复查各项检查,其中CREA 114﹒4μmol/L;UA 344﹒3μmol/L;UREA 7﹒8mmol/L。排除化疗禁忌,开始行伊立替康单药第1、8、15天化疗。
第7天,患者皮肤少量皮疹,伴瘙痒,无明显消化道反应。血常规检查:RBC 2﹒75 ×1012/L;HGB 80﹒0g/L;WBC 3﹒61 ×109/L;ANC 1﹒72 ×109/L;PLT 229 ×109/L。肝肾功能:ALT 10U/L;AST 12U/L;CREA 97μmol/L;UA 338μmol/L;CYS‐C1.53μmol/L;UREA 7﹒6mmol/L。
第13天,患者近日腹泻,今日加重,为水样便,约12次/日。出现发热,体温最高41℃。神清,精神弱,饮食量少,小便正常。实验室检查:血常规:RBC2.12×1012/L;HGB 60﹒0g/L;WBC0.69×109/L;ANC 0﹒09 ×109/L;PLT 75 ×109/L。肝肾功能:ALT 25U/L;AST 29U/L;CREA 108μmol/L;UA 308μmol/L;UREA 5﹒0mmol/L;CYS‐C 1﹒68μmol/L;Ca 1﹒95mmol/L。
患者复查血常规示Ⅳ度骨髓抑制,且出现高热,考虑系化疗后骨髓抑制引起,对症给予升白、升血小板、抗感染、止泻等处理。
第14天,患者腹泻减轻,2次/日,小便正常。发热,体温最高39℃。血常规检查:RBC1.93 ×1012/L;HGB 54﹒0g/L;WBC 0﹒73 ×109/L;ANC 0﹒18 ×109/L;PLT 59 ×109/L。输注红细胞、补充电解质、补液及退烧治疗。
第15天,患者出现低血容量休克表现,腹泻缓解,小便正常。出现发热,体温最高38.6℃。血常规:RBC 2﹒33 ×1012/L;HGB 68﹒0g/L;WBC 0﹒89 ×109/L;ANC0.18 ×109/L;PLT 51 ×109/L。延缓化疗给药,对感染、高热、脱水等相关问题,继续升白、升血小板、补液等治疗,嘱患者多饮水。
第18天,患者一般状况好转,神清,精神、饮食可,二便正常,未再腹泻,生命体征平稳。体温37.8℃。血常规检查:RBC 3﹒02 ×1012/L;HGB 86﹒0g/L;WBC 7﹒5 ×109/L;ANC 3﹒37 ×109/L;PL T 68 ×109/L。
第19天,患者骨髓抑制已恢复,腹泻停止,一般状况好转,体温37.6℃。肝肾功能:ALT 10U/L;AST 9U/L;CREA 224μmol/L;UA 693μmol/L;UREA 8﹒9 mmol/L。
第20天,患者一般状况可,无明显不适症状,生命体征平稳。血象已基本恢复,血常规:RBC 3﹒00 ×1012/L;HGB 88﹒0g/L;WBC 21﹒12 ×109/L;PL T 87 ×109/L。主要治疗药物如下:
NS 250ml +伊立替康160mg ivdrip d1,8
阿托品0.5mg ih(用伊立替康前30分钟)
NS 100ml +西咪替丁400mg ivdrip qd
NS 50 ml +昂丹司琼8 mg ivdrip bid ×5
NS 250ml +硫普罗宁200mg ivdrip qd ×7
碳酸氢钠1g po bid
NS 250ml +香菇多糖1mg ivdrip ×7
人粒细胞集落刺激因子150μg ih bid ×3
白介素‐11 3mg ih qd ×3
复方安林巴比妥2ml imst(立即)
NS 100ml +美罗培南0.5g ivdrip q8h ×5
复查血生化,肾功能出现严重异常,化疗停止,同意患者及家属转院要求,待恢复肾功能后再行抗肿瘤治疗。嘱出院后加强营养,补充铁剂,多食补血的如动物肝脏、阿胶、红枣等,多饮水,定期复查血象。
【出院诊断】
1﹒乙状结肠癌术后肝转移术后
PS:乳头状腺癌及管状腺癌
CS:T4N1M1/Ⅳ期(双侧卵巢、腹腔、肝多发转移)
2﹒肾功能衰竭
病例特点与诊断要点
1﹒病史
中年女性患者,肠癌术后双侧卵巢、肝、腹腔转移、输尿管支架置入后。
首次手术:
(1)(乙状结肠)黏液性腺癌Ⅱ级,侵及肠壁全层,两断端未见明显癌侵及。
(2)双侧卵巢转移性腺癌,CK7 -,CK20 +,CEA +,PTEN 灶+。
(3)肠系膜淋巴结转移癌(1/3)。
(4)子宫体肌间多发平滑肌瘤。
(5)双侧输卵管慢性炎,右侧系膜并莫氏囊肿与浆液性乳头状囊腺纤维瘤。
(6)大网膜及盆腔各组淋巴结未见明确转移癌。
二次手术:
(1)乙状结肠癌术后局部可见瘢痕组织,“吻合口转移灶”(+),横结肠系膜(+),吻合口系膜(-),膈肌(-)。
(2)肝转移性低分化腺癌,切缘(-)。
2﹒查体
未见阳性体征。
3﹒辅助检查
(1)血常规基本正常。
(2)胃肠肿瘤标记物:CA72‐4 5﹒29U/ml;CA242 90﹒75 U/ml;CA19‐9 77﹒38 U/ml;CEA 11﹒29μg/L。
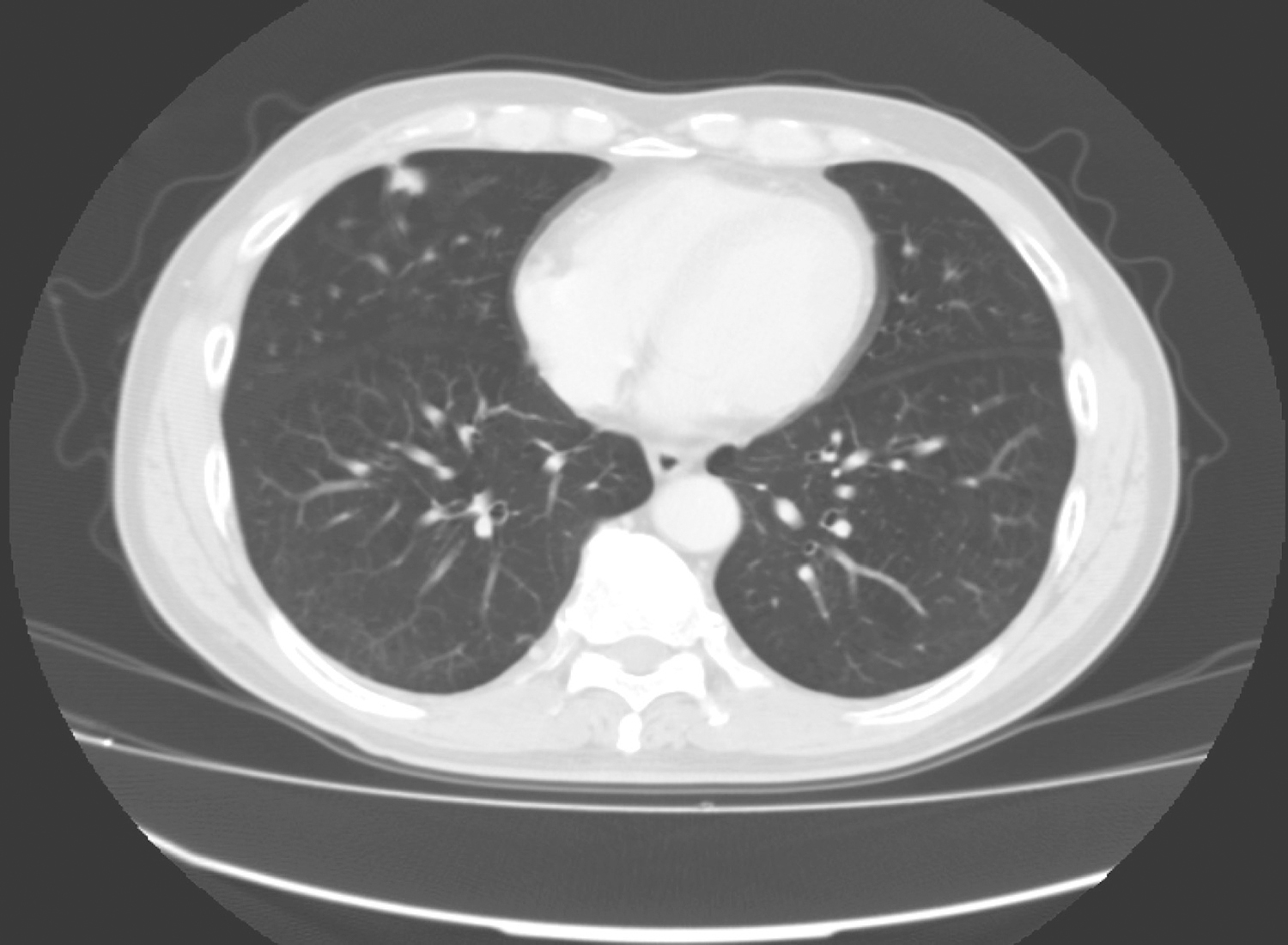
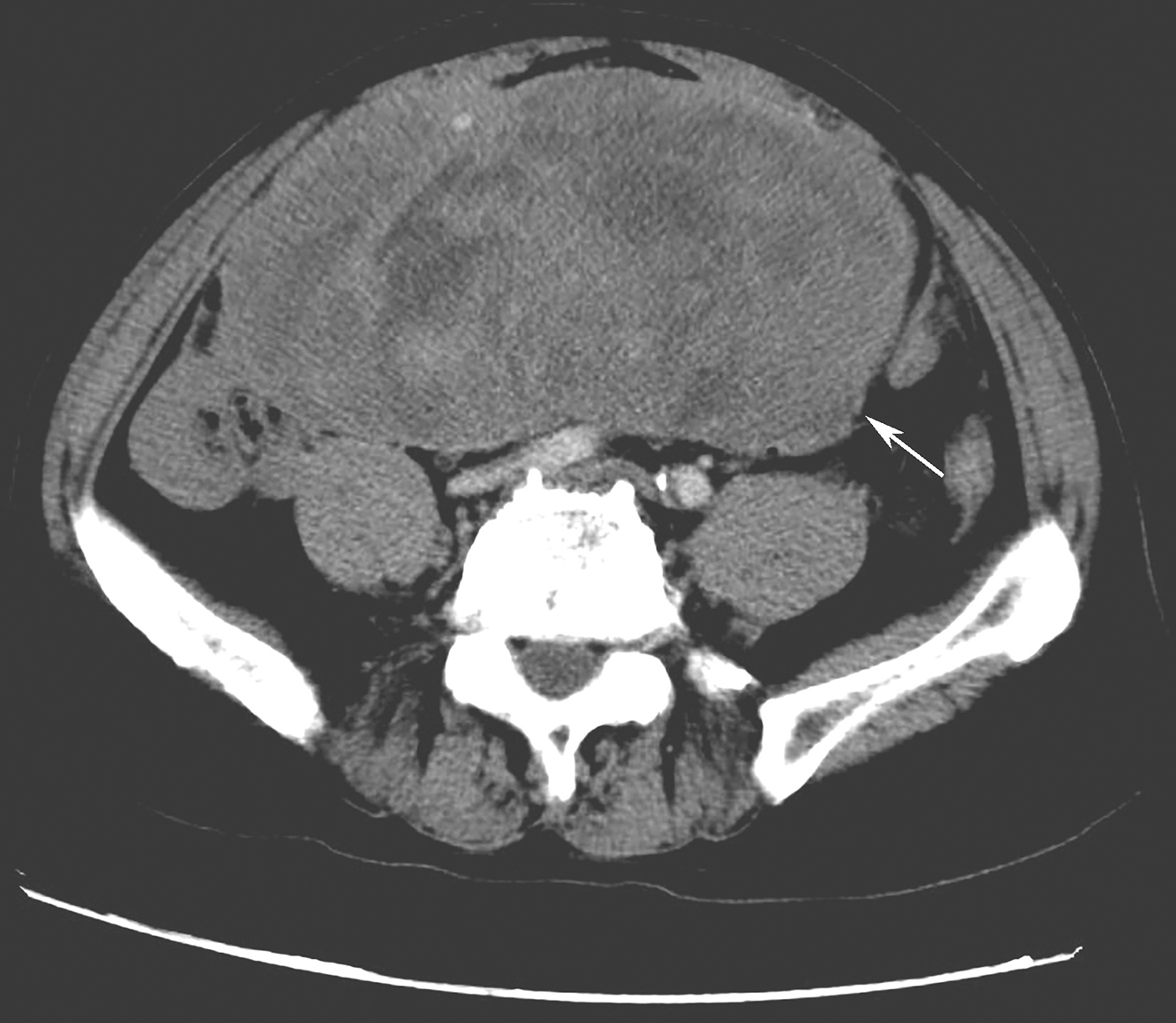
(3)腹部B 超:肝左右叶肿物各一,占位性病变考虑转移瘤。
(4)复查MRI:肝多发占位,考虑转移瘤。
(5)复查B 超:双肾盂积水。
(6)4个月前血生化示肾功能不全,行支架置入术后好转。
用药分析与药学监护
【用药分析】
1﹒化疗方案的选择
患者乙状结肠癌术后,双侧卵巢、肝、腹腔、肺转移,诊断明确。既往曾行6周期奥沙利铂+氟脲苷方案化疗,此次入院复查CT 提示病情进展,给予伊立替康单药二线化疗。伊立替康主要用于与氟尿嘧啶和亚叶酸钙联合治疗既往未接受化疗的晚期大肠癌患者;还可作为单药治疗经含氟尿嘧啶化疗方案失败的患者。伊立替康单药二线治疗晚期大肠癌的国际多中心V301 和V302 的524例临床研究中,伊立替康分别与最佳支持治疗和最有效的5‐FU 输注方案比较,MST 分别为9.2个月vs6.5个月、10.8个月vs8.5个月。
该患者结肠癌晚期多发转移,生存期短,实践证明,联合化疗虽然能提高晚期大肠癌的近期疗效,但对远期生存的延长却很有限,兼顾患者的生活质量是当今大肠癌内科治疗的共识。Maughan 等最早将单药化疗12周获得稳定或有效的大肠癌患者随机分为两个组,一个组是间歇组,即终止化疗,直至肿瘤进展后再做相同方案的化疗;另一个组则是连续组,即连续化疗直至肿瘤进展。结果间歇组患者的毒副反应和严重不良事件比连续组明显减少,但两个组的生存期却无显著差异。尽管该研究未考虑化疗累积毒性问题,但“stop and go”的治疗理念拓展到CPT‐11、奥沙利铂为主的联合方案,意义重大。在相同的获益下,降低费用、减少毒性。
Grothey A 等对11个三期临床试验的数据分析显示,晚期大肠癌曾接受过氟尿嘧啶类药物、CPT‐11 和奥沙利铂等三类药物治疗的患者,比仅接受过其中一类或两类药物患者的总生存率(OS)明显延长(P=0.0001),并且是否三类药物都曾使用比一线选择哪个化疗方案(以CPT‐11 为主或以奥沙利铂为主)对OS 的影响更大。GERCOR 的随机临床试验证实,FOLFIRI 和FOLFOX6 方案先后序贯具有相似的疗效和生存。提示晚期大肠癌的治疗,重要的是要根据患者的个体情况,合理安排三类化疗药物和分子靶向药物的治疗,分阶段、有序地进行联合治疗、维持治疗或间歇治疗。
2﹒粒缺性发热的治疗
①停用引起或可能引起粒细胞缺乏的各种药物;②患者应隔离在单人病房,条件允许时住进无菌层流病室,作好消毒隔离,包括口腔、肛门、外阴等易感部位的局部清洗;③合理使用抗菌药物,尽量在用药前仔细寻找病灶,做咽拭子、血液、尿液、大便等细菌培养。抗菌药物用药时间不宜过短,疑有深部真菌病时,需用有效的抗真菌药物;④给予肾上腺皮质激素;⑤输注粒细胞;⑥促白细胞生成药;⑦全身支持治疗。
该患者应用伊立替康治疗期间,每周查全血细胞计数,于给药后第7天ANC 1﹒72 ×109/L,第13天WBC 0﹒69 ×109/L,ANC 0﹒09 ×109/L,发生粒缺热,表现为高热,同时伴有严重腹泻,其感染的危险性及血液学毒性会增加,随即改为连续监测血象,及时给予广谱抗生素治疗。由于中性粒细胞缺乏引起的严重感染是肿瘤患者的主要死亡原因之一,在中性粒细胞缺乏患者使用抗生素需注意以下几点:①低危:可口服应用喹诺酮类+阿莫西林‐克拉维酸;②高危:可考虑万古霉素+头孢他啶或抗假单胞菌青霉素+氨基糖苷类+头孢三代。此患者给予碳青霉烯类的美罗培南,属于特殊使用抗生素,作为经验性治疗,不推荐首先使用。且患者合并有延迟性腹泻,抗生素使用的同时,可能导致轻微至危及生命的伪膜性结肠炎,加重腹泻的发生。此外,美罗培南偶见导致急性肾衰竭。同时考虑到患者肾功能不全,建议改用头孢菌素。
只有当中性粒细胞计数>1500/dl,方可恢复使用重新化疗。该患者中性粒细胞减少伴发热,体温已超过38℃,同时严重腹泻,并予以静脉输液治疗,下周期治疗剂量应减量至250mg/m2。
3﹒肾损害患者的药物选择
患者乙状结肠癌术后,双侧卵巢、肝、腹腔均有转移,且既往有肾衰史,于数月前发生肾盂水肿和输尿管下段梗阻,经置入支架术治疗好转。既往曾使用6周期含铂类药物的化疗,铂类药物中以顺铂对肾脏的损害最为严重,可造成远端小管集合管的损伤,而奥沙利铂的肾损害鲜见报道。肾功能受损的患者选择使用伊立替康须权衡治疗损益。其后在治疗方案选择上更应谨慎,尽量避免使用对肝脏和肾脏有损害的药物,定期监测肝肾功能。及时治疗肾衰,避免出现感染、水电解质紊乱、尿毒症等并发症,待肾功能恢复再给予抗肿瘤治疗。由于西咪替丁竞争性地抑制肌酐分泌入近曲小管腔,使肾功能低下患者血清肌酐升高,可引起假性肾衰竭,表现为血清肌酐浓度升高而BUN 不变。建议改用法莫替丁替代,以避免治疗中引起的干扰。
出院嘱患者加强营养,改善机体的营养状况,以利于损伤细胞的修复和再生,但要尽量限制钠、钾、氯的摄入。
【药学监护项目】
1﹒延迟性腹泻
患者使用伊立替康第11天发生腹泻,为水样便,最严重时12次/日。常规止泻治疗,未对治疗产生影响。
2﹒监测肾功能
患者既往有肾功能损害,本次伊立替康于第8天2次给药后发生粒缺热,行抗感染治疗5天后,生化检查示CREA、UA、UREA 异常升高,并有加重趋势,虽经停药及时对症处理,仍未能改善肾功能,并导致化疗中断。
3﹒监测肝功能
伊立替康治疗前及每周期化疗前均检查肝功能。肝功能不良患者发生严重中性粒细胞减少症及发热性中性粒细胞减少症的危险性很大,应严密监测。本品禁用于胆红素超过正常值上限1.5倍的患者。该患者有肝转移,在院治疗期间肝功能未见明显损伤。
4﹒监测血常规
用重组人粒细胞集落刺激因子期间应定期监测血常规,以免造成中性粒细胞过多。周围血白细胞升至(2~5)×109/L 时可停药;若大于10 ×109/L 或周围血出现幼稚细胞时,应立即停药;用重组人白介素11 针期间,一般隔日1次检查血常规,注意血小板的变化。在血小板升至100 ×109/L 时应及时停药,使用期间应注意毛细血管渗漏综合征的监测,如体重、水肿、浆膜腔积液等。
该患者经治疗白细胞、血小板恢复尚可,但仍有贫血征,需改善肾功能,并长期配合中药、饮食等加以恢复。
5﹒监测体温及细菌培养
患者体温随血象恢复而逐渐下降,在此期间给予相关补液、抗菌等治疗,同时进行细菌培养,根据药敏明确用药,检验抗生素的有效性。
思考题
1﹒产生药源性肾损伤的药物有哪些?造成肾损伤部位是什么?
药物的肾毒性分为免疫机制和非免疫机制,免疫介导的药源性肾病包括肾小球肾炎和过敏性间质性肾炎(伴或不伴肾病综合征),免疫机制可能与肾血管大面积暴露于循环中的免疫介质以及肾小球系膜细胞的内源性免疫功能及肾脏细胞因子的激活有关。非免疫机制则与肾脏的特殊生理特征有关:肾脏血流量丰富,致使大量药物暴露;特异的血流动力学易导致肾小球滤过率降低;肾小管腔内转运易造成上皮细胞中药物蓄积;肾小管腔内水的重吸收导致肾毒性物质浓缩聚集;尿液酸化使肾小管内药物沉淀;慢性肾功能低下的代偿性高吸收及药物代谢使肾小管细胞对能量需求增加;肾脏细胞色素P450 系统促进药物代谢等,此外肾血流和肾小球滤过率随年龄增大而进行性降低,尤以男性更为明显。
依据肾脏结构和功能变化分类的药源性肾损伤及引发药物见表3‐8 所示。
表3‐8 临床易致肾损伤的药物
2﹒大肠癌行腹腔化疗的意义是什么?
大肠癌极易出现腹膜转移和肝内转移,转移率分别达到30%~40%和50%,针对晚期大肠癌术后腹腔残存的微小转移灶和具有高度转移危险因素的患者,有研究认为可采用腹腔化疗(IPCT),达到较好的预防控制转移作用。术中早期的腹腔粘连被解除,此时给予IPCT 利于药物达到腹腔内各部位,国内外临床研究中心主张术中或术后早期腹腔内化疗。临床上还结合热疗通过加温的方法与化疗药物结合起来增加杀灭肿瘤细胞的作用,一般温度控制在41~43℃。而对于那些腹腔出现明显大转移灶或由转移导致的肠梗阻、肠穿孔、明显肝转移不适用。患者应在首次术前充分评估是否符合术中或术后行IPCT 的条件,是否能从中获益,以抑制转移范围,延缓进展。而二次手术后已发生明显大范围转移,显然不再适用此法。
来源:《肿瘤》
作者:孙淑娟 张志清
参编:张鉴 雒琪 宋晓坤 沙丹 张文
页码:203-211
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号

 会员登录
会员登录

