女71岁,以“腹胀、腹痛1月余,加重1天”为主诉入院
【病例概述】
卵巢肿瘤是常见的妇科肿瘤,在各种年龄均可发病。由于卵巢组织的特殊性,临床上肿瘤组织类型较为复杂,分类较多,良性肿瘤生长缓慢,多为囊性,光滑,无腹水,肿瘤标志物多在正常范围内;而恶性肿瘤往往具有下列临床特征:一般增长迅速,单侧或双侧发病,囊实性或实性,多伴腹水,伴或不伴CA125增高。由于卵巢肿瘤临床表现错综复杂,故对其早期诊断和明确诊断较为困难。如存在隐匿疾病,则诊断更为困难。
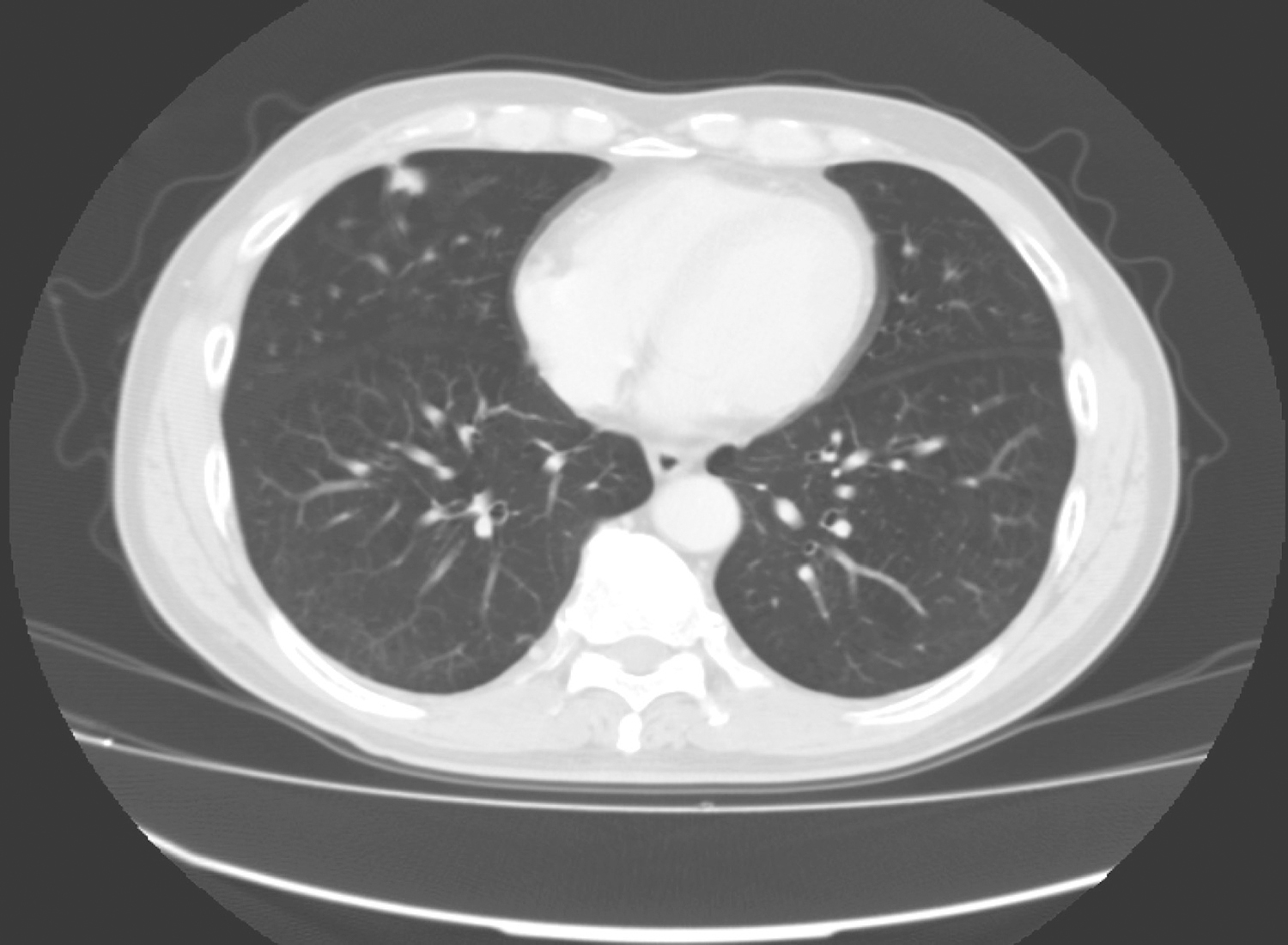
图4‐1 胸片
【病例介绍】
患者71岁,以“腹胀、腹痛1月余,加重1天”为主诉于2007年7月15日入院。
现病史:患者绝经24年,绝经以来无阴道流血流液。1个月前出现腹部胀痛,食欲缺乏,进食后及排便时加重,无恶心呕吐,因腹胀加重一天于当地医院彩超发现盆腔囊性肿物6.0c m×3.9c m,腹水深约5.3c m,宫腔积液。入院要求手术治疗,病来体重下降约5kg。
既往史:患者曾于1956年患结核性胸膜炎,已治愈;1987年患脑出血经手术治疗无明显后遗症;高血压病史20年,现血压平稳。否认肝炎病史。
体格检查:一般状态可,体温36.5℃,脉搏80次/分,呼吸18次/分,血压150/70 mmHg。心肺无异常,腹部膨隆,软,无压痛,未触及包块,移动性浊音阳性。妇科查体:外阴阴道正常,宫颈萎缩光滑,宫体萎缩,漂浮感,未触及包块,子宫后方可触及包块,直径约5c m,无压痛。
辅助检查:
盆腔彩超及CT:提示盆腔6.0c m ×3.9c m囊性肿物,腹水深约5.3c m。
肝胆脾彩超:脾稍大,腹水。
胸片:提示右侧胸膜肥厚钙化,右肺中叶实变,疑为慢性炎症(图4‐1)。
尿常规:白细胞(+++)。
肿瘤标志物:CA199:446.45U/ml,CEA:9.57ng/ml,CA125:60.7U/ml。
血常规、凝血功能、肝肾功能及血糖均正常,入院后根据上述检查诊断为盆腔肿物,盆腹腔积液。请外科会诊暂无特殊处置。于2007年7月19日行开腹探查术,术中见腹膜略增厚,大量淡黄色脓样液体约1 500 ml,左侧卵巢囊肿约超鹅卵大,与周围粘连,子宫及右侧附件外观未见异常;阑尾充血水肿,大网膜充血,与子宫前壁、膀胱部分粘连,同时探查肝胆脾、胃及小肠、大肠表面均未见异常。术中取右侧卵巢囊肿组织送冷冻切片,回报局灶上皮增生活跃。向患者家属交代病情,行全子宫、双侧附件、阑尾及部分粘连大网膜切除。手术顺利,术中反复冲洗盆腹腔,留置引流管一枚。留置尿管通畅,尿色清。术后石蜡病理:老年宫内膜,内膜息肉,慢性宫颈炎,输卵管卵巢囊肿,附件间皮囊肿。术后患者状态良好,生命体征平稳,术后6天能正常进食,但腹腔引流术后持续较多,每天引流量在400~1 900 ml不等,术后前3天引流液为暗红色,从第4天始转为乳白色或淡黄色乳糜样液体,如术中所见一致。引流液化验回报:渗出液,蛋白17g/L,氯化物108 mmol/L,糖8.09 mmol/L;腹水结核杆菌培养阴性;腹水ADA及LDH均正常;乳糜定性试验阳性。患者空腹血糖9.93 mmol/L。因患者高龄且每天持续丢失蛋白,故予输血浆、白蛋白及脂肪乳等支持治疗。考虑引流液量及性质异常,故请全院相关科室会诊,积极寻找探讨引起大量异常引流液原因。结合临床病症及相关实验室检测结果,初步认定该引流液为淋巴液或乳糜液。但何种原因导致乳糜液性腹水尚需进一步检查。后复查CA199 >1 200 U/ml,CEA:15.31ng/ml,CA125:42.5U/ml;再次会诊行全腹CT,建议行超声内镜进一步检查,结果提示:胰腺占位病变,胰腺头、颈、体部低回声肿块,切面大小1.8c m ×2.0c m,肿块侵及脾静脉。现诊断基本明确,患者及家属积极要求出院后转入外科继续治疗。转科诊断:1﹒左侧卵巢囊肿;2﹒泛发盆腔腹膜炎;3﹒慢性阑尾炎;4﹒胰腺癌。
【治疗措施】
卵巢肿瘤的治疗以手术为主。良性肿瘤若肿块直径小于5c m,疑为卵巢瘤样病变,可作短期观察,一经确诊为卵巢良性肿瘤,应手术治疗。根据患者年龄、生育要求及对侧卵巢情况决定手术范围。年轻、单侧良性肿瘤应行患侧卵巢囊肿剥出或卵巢切除术,尽可能保留正常卵巢组织和对侧正常卵巢。围绝经妇女可行单侧附件切除或子宫及双侧附件切除术。恶性卵巢肿瘤早期行全面分期术,晚期行肿瘤细胞减灭术。
【诊治评述】
1﹒关于诊断
该患者为一隐匿性胰头近乳糜池微小病灶。在病灶未广泛浸润破坏周围组织时,首先破坏乳糜池,导致乳糜瘘,乳糜腹,随即出现泛发性腹膜炎,从而出现腹胀等一系列消化道症状。同时,因合并卵巢肿瘤,并伴肿瘤标志物升高,故误导临床而考虑为卵巢癌。临床上,胰腺癌在未出现胆道梗阻等其他脏器转移病灶时,临床表现无特殊性,早期诊断较为困难。而早期胰腺癌过早破坏乳糜池导致乳糜腹也较为罕见。尤其在本病例中,胰腺原发病灶体积不足2c m,即出现破坏乳糜池表现,更是罕见。本病例中、上腹部及腹部各项检查均未见明显异常。
乳糜样的腹水又称乳糜腹,是腹腔内淋巴系统中的乳糜液异常漏出导致的腹腔内乳糜液积聚。此病少见,发病原因复杂,有先天性乳糜腹和后天性乳糜腹两类。先天性乳糜腹是腹腔淋巴管先天性异常所致。后天性乳糜腹可因外伤或手术损伤淋巴干管导致乳糜腹的发生;腹腔内的感染,特别是肠系膜淋巴结结核或结核性腹膜炎后可继发乳糜腹;肿瘤或纤维束带压迫可使淋巴管阻塞,远侧淋巴管淤滞扩张、破裂,形成乳糜腹。乳糜液的性状为白色乳状液、无臭,呈碱性反应,比重为1.010~1.021,静置后可分3层:上层乳状,中层水样,下层为白色沉淀。白细胞计数约为5 ×109/L,以淋巴细胞为主,培养无细菌生长。乳糜液漏出进入腹腔刺激腹膜炎发生无菌性化学性炎症改变,腹膜及肠系膜充血、水肿、肥厚,纤维组织增生,呈慢性增生性腹膜炎改变。乳糜液含有丰富的营养,长时间大量丢失会致机体低蛋白血症,并易继发细菌感染。腹腔穿刺抽出乳糜样腹水是最简单可靠的诊断方法。根据腹水性质、白细胞计数、细菌学检查等的特点可与假性乳糜腹水及漏出性腹水相鉴别。淋巴管造影不但可以确定病因还可确定淋巴漏孔的部位和范围。
综合本病例的临床过程,考虑该乳糜腹是胰腺癌病灶侵犯导致淋巴管阻塞、扩张、破裂而致。也正是因为乳糜腹的出现使我们追根溯源,最终发现了较为隐匿的胰腺癌,而疾病后期CA199及CEA的进一步增高及内镜超声所见也均证实了这一点。该病例非常典型,它提示妇科医师,在精通本专业知识的基础上,还应熟悉外科等相关专业,认识肿瘤标志物的意义,完善术前检查,防止漏诊及贻误病情。
2﹒诊治关键
该患者诊断为卵巢囊肿合并胰腺癌,临床上较为少见。胰腺癌在未出现胆道梗阻等其他脏器转移病灶,无黄疸等特征性临床表现时,早期诊断较为困难。而早期胰腺癌过早破坏乳糜池导致乳糜腹也较为罕见。尤其本病例中胰腺原发病灶体积不足2c m,即出现破坏乳糜池表现,更是罕见。腹水是诊断的重要线索,如术前发现腹水,应行腹腔穿刺放液送病理及生化检查明确腹水性质。如术中或术后发现乳糜样腹水则应立即请外科台上会诊,或密切观察腹腔引流量色变化,进一步行上腹部检查,明确诊断。超声内镜及增强CT对胰腺癌的诊断很有帮助。同时建议妇科手术中留置腹腔引流管,通过引流液的颜色、性状及量,可以对腹腔内情况加以判断分析,并及时引流出腹腔内冲洗液及积血,减少术后感染发生率。
【临床经验】
1﹒本病例的术前常规检查只提示有腹水,并未提示异常特殊病灶。故在对腹腔恶性肿瘤做出诊断时,是否考虑先行腹腔穿刺,将腹水送病理检查,可协助判断腹水性质及来源。
2﹒术中探查时,如发现腹水为非卵巢癌特性的性状,是否能在术中进行更深一步的探查。
3﹒重视肿瘤标志物的监测 每种肿瘤标志物都具有一定的肿瘤组织来源特异性,CA199增高在肝胆、胰腺、结直肠等消化道恶性肿瘤诊断中有重要意义,尤其是CA199和CEA联合增高对上述肿瘤诊断意义更大。而在卵巢癌中,CA199和CEA联合显著增高者临床较为少见。因此,对特殊肿瘤标志物增高的表现,应进行有针对性的进一步检查。
4﹒术中腹腔引流管的应用 对于术中操作困难或难以解释的病例,应术后留置腹腔引流管。我们将其比喻为我们的眼睛,通过引流液的颜色、性状及量,可以对腹腔内情况加以判断分析。如果此病例无引流管留置,我们则对其一系列的病情无法知晓,必会贻误病情,甚至漏诊误诊。所以引流管的应用是妇科手术中很重要的。
来源:《妇产科急重症与疑难病例诊治评述》
作者:张淑兰 刘彩霞
参编:王敏 辛兵 马晓欣 王敏 王臖
页码:34-36
出版:人民卫生出版社
- 评价此内容
- 我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号

 会员登录
会员登录

