以腹痛为首发症状的高淀粉酶型骨髓瘤1例
65岁男性,因在家中无明显诱因情况下出现中上腹持续性胀痛,伴呕吐1次,至当地医院就诊,查血淀粉酶21213U/L,诊断为“急性胰腺炎”,予禁食、补液、抑酸、抑酶等治疗3天后症状无缓解。为求进一步诊治,至笔者所在医院,急诊以“急性胰腺炎”收入院。最终,经过一步步抽丝剥茧,诊断为多发性骨髓瘤IgG型。
一、病例介绍
1.患者基本情况
患者:男,65岁,汉族,已婚,浙江金华浦江人,农民。
入院时间:2016年8月8日。
主诉:上腹痛3天。
现病史:患者3天前在家中无明显诱因情况下出现中上腹持续性胀痛,无放射痛,腹痛与进食及体位无关,伴呕吐1次,呕出少量黄色胃内容物,无反酸、嗳气,无呕血、黑便,无腹泻,无胸闷、心悸,无畏寒、发热等不适,至当地医院就诊,查血淀粉酶21213U/L,诊断“急性胰腺炎”,予禁食、补液、抑酸、抑酶等治疗3天后症状无缓解。为求进一步诊治,患者至我院,急诊以“急性胰腺炎”收入院。
患者自发病以来,神清,精神软,未进食,大便1次/d,小便无特殊,睡眠欠安,近期体重下降约3kg。
既往史:高血压病史5年,服用苯磺酸氨氯地平片5mg qd,血压控制情况不详。
个人史:饮酒30余年,黄酒100g/d;吸烟30年,每天20支;否认肝炎、结核或其他传染病史,否认过敏史;否认滥用药物史;否认手术、外伤史,否认输血史。
家族史:否认糖尿病、慢性肾病等家族史,家族中无类似疾病患者。
2.入院查体
T 36.8℃,P 64次/min,R 17次/min,BP 145/87 mmHg。神清,精神软,贫血貌,巩膜无黄染,浅表淋巴结未触及肿大,无肝掌及蜘蛛痣。心率64次/min,律齐,未闻及病理性杂音。双肺呼吸音清,未闻及干湿啰音。腹软,中上腹轻压痛,无反跳痛,肝脾肋下未触及,肝区叩击痛(-),Murphy征阴性(-),移动性浊音(-),肾区叩痛(-),肠鸣音3次/min。双下肢无水肿。神经系统查体阴性。
3.入院辅助检查
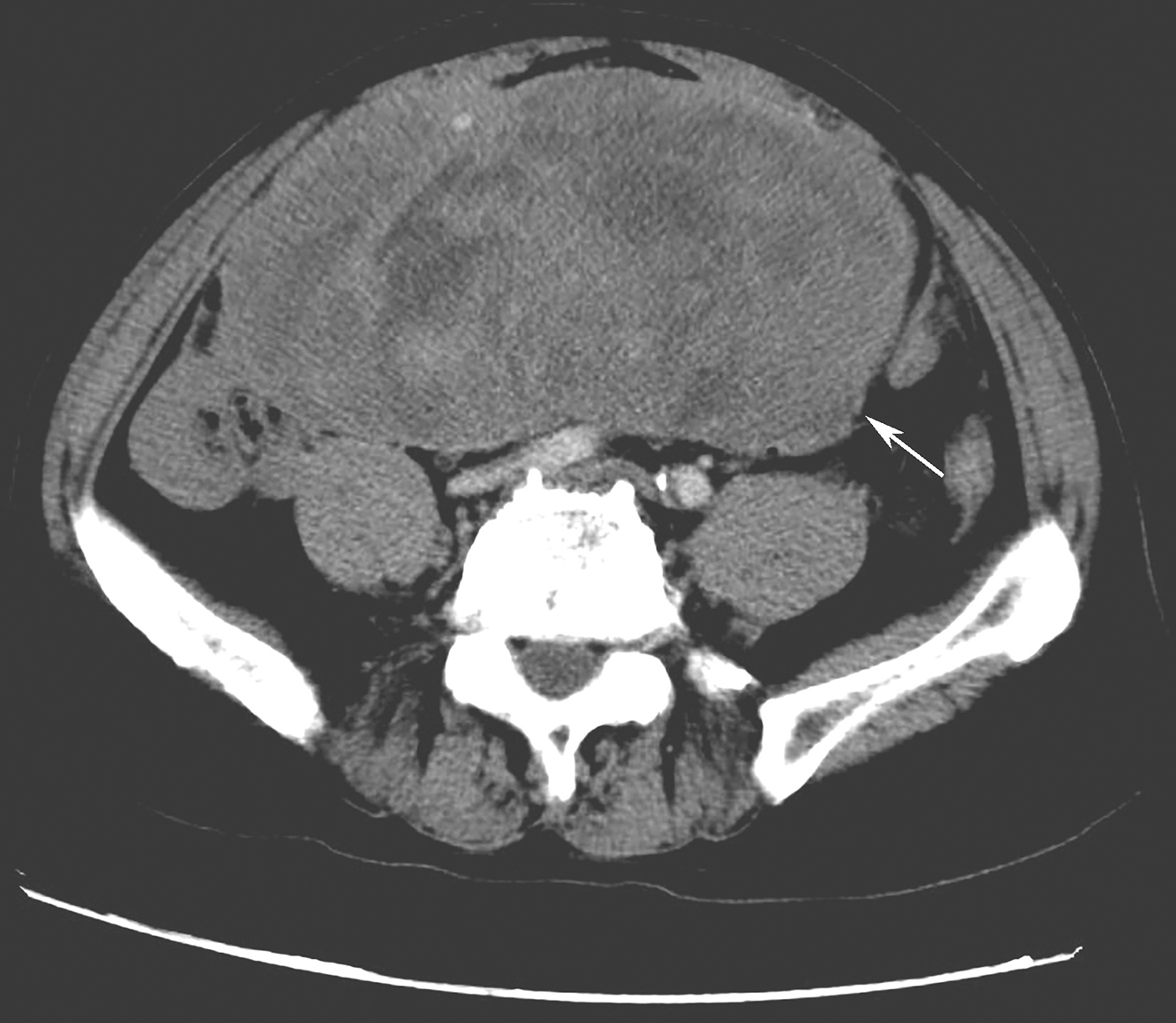
血常规:白细胞计数6.3×109/L,血红蛋白88g/L,血小板计数256×109/L。超敏C反应蛋白12.7mg/L。生化指标:清蛋白34.1g/L,丙氨酸氨基转移酶(ALT)41.2U/L,天冬氨酸氨基转移酶(AST)36.8U/L,肌酐115μmol/L,乳酸脱氢酶 553U/L,血淀粉酶22743U/L,尿淀粉酶24672U/L,血脂肪酶56U/L。全腹部CT示胰体尾稍饱满,胸、腰椎体多发骨质破坏(图1)。
图1 全腹CT
4.初步诊断思维过程
(1)入院时病情总结
该患者为老年男性,急性起病,以上腹胀痛为主要表现;查体见贫血貌,腹部轻压痛;实验室检查示中度贫血,血、尿淀粉酶水平显著升高;腹部CT提示多发骨质破坏,胰腺稍饱满,但无明显渗出性改变。
(2)入院时诊断思路
患者为老年男性,既往无基础疾病,此次因急性上腹痛入院,辅助检查提示血尿淀粉酶水平异常升高,需考虑急性胰腺炎,但患者发病3天后查血脂肪酶不高,CT未见胰腺渗出性改变,故急性胰腺炎诊断不能成立。由于患者血、尿淀粉酶水平异常升高,需进一步筛查以淀粉酶升高为特点的相关疾病,包括以淀粉酶来源增多为特点的腮腺疾病、消化道穿孔、胆囊炎、异位妊娠破裂以及以淀粉酶代谢障碍为特点的肾功能不全、巨淀粉酶血症等。此外,患者有贫血、消瘦、骨质破坏,需警惕肿瘤可能。
(3)入院初步诊断
腹痛待查,急性胰腺炎?恶性肿瘤?巨淀粉酶血症?贫血?
5.后续检查
实验室检查:β2微球蛋白0.97mg/dL,IgG 33.90g/L,IgA 0.40g/L,IgM 0.32g/L,血к轻链1.92g/L,血λ轻链9.64g/L,尿к轻链0.72mg/dL,尿λ轻链11.90mg/dL。心肌酶谱、肌钙蛋白、粪常规、凝血功能、糖化血红蛋白、甲状腺功能、HIV+RPR、肿瘤指标、乙肝三系、自身抗体系列均无特殊。
腮腺B超:未见腮腺炎及腮腺肿瘤征象。
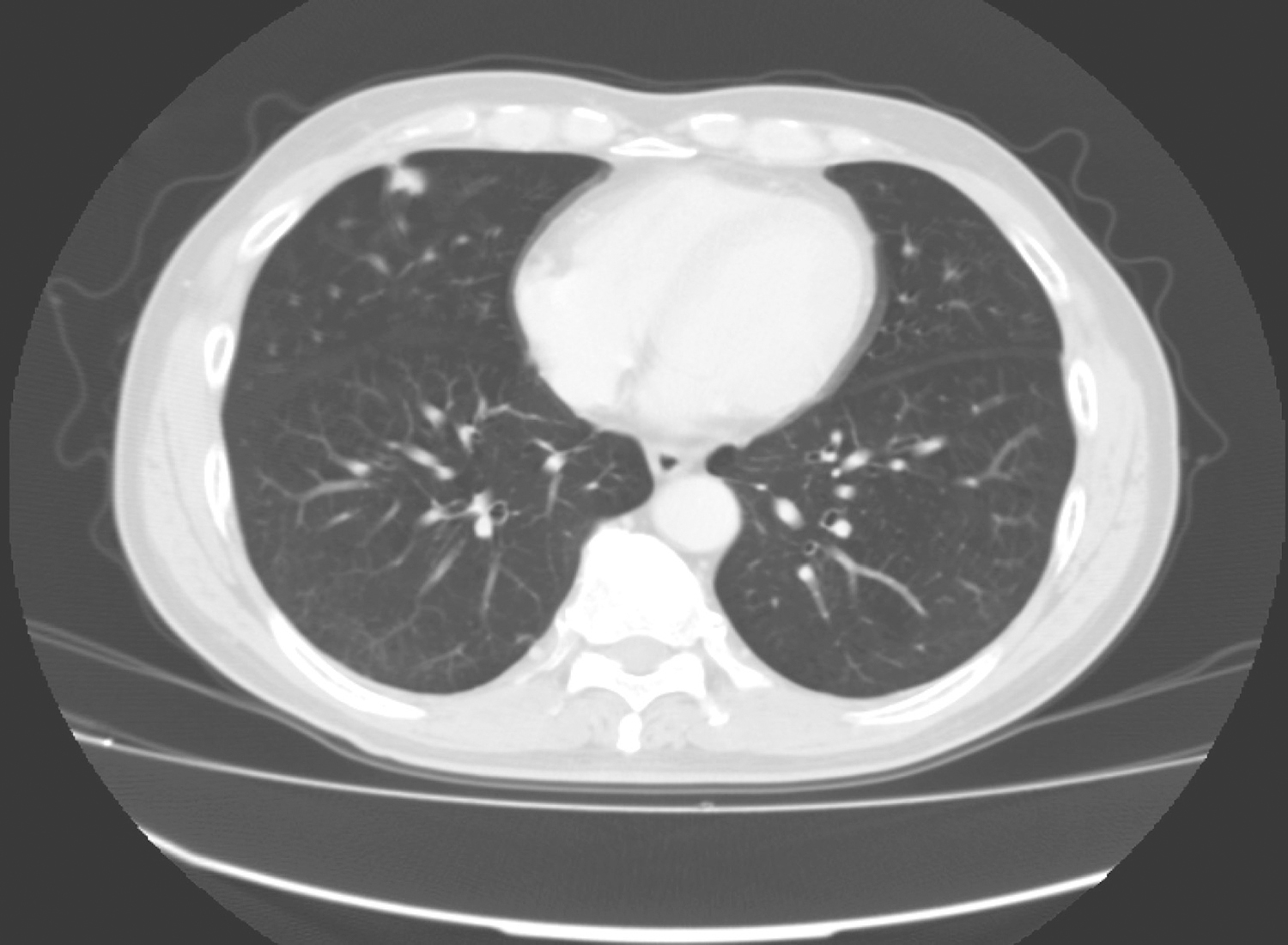
胸部CT:未见明显异常(图2)。
胰腺MRI:胰腺体尾部稍饱满,所见椎体有多发骨质信号改变。
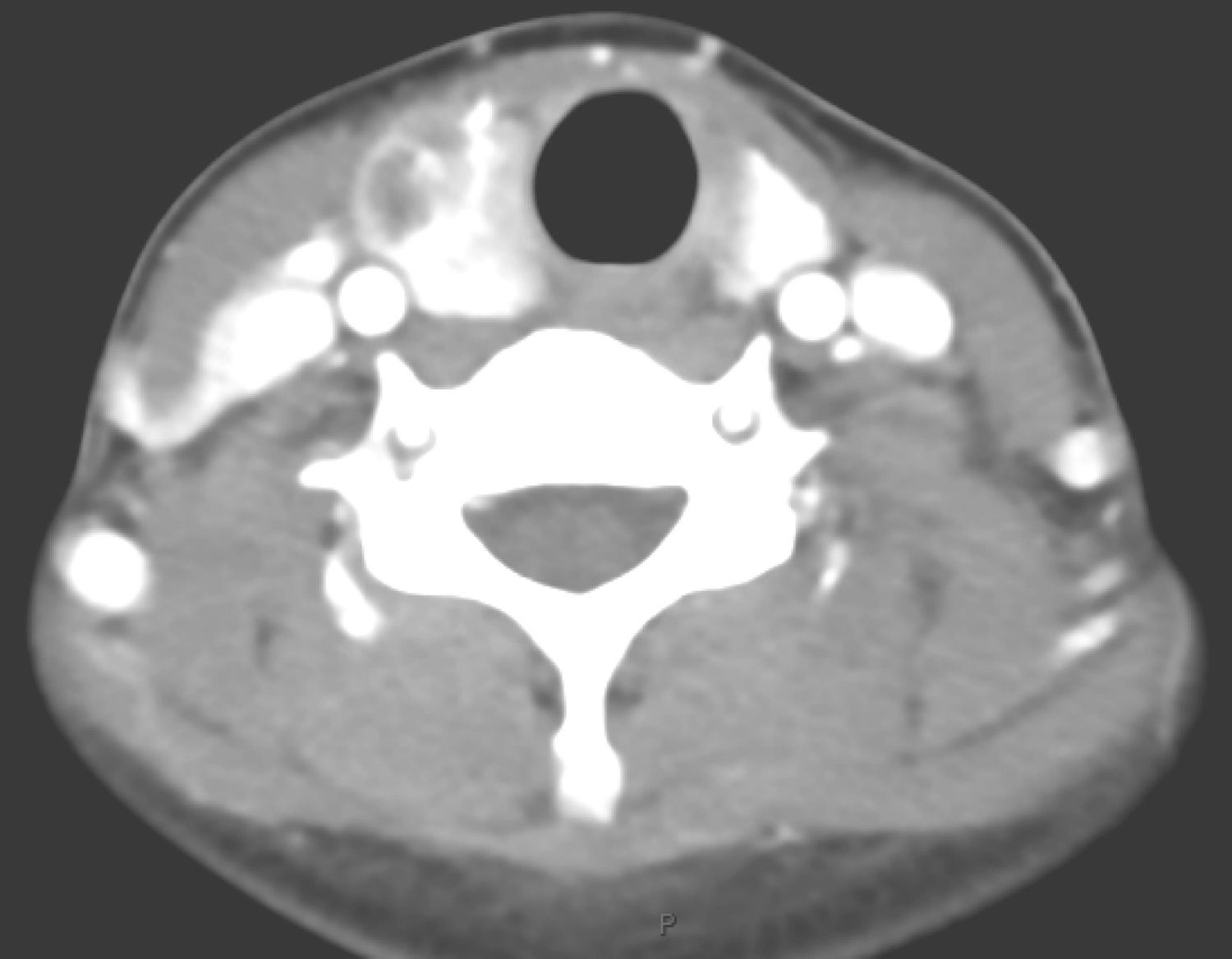
颅脑CT:颅骨多发骨质破坏并软组织影(图3)。
图2 胸部CT
图3 颅脑CT
骨盆X线片:骨盆多发虫蚀状骨质破坏改变(图4)。
骨髓涂片:浆细胞系统异常增生,原幼浆细胞占60%,可见双核、多核浆细胞(图5)。
图4 骨盆X线片
图5 骨髓涂片
6.最终诊疗思维过程
(1)最终诊断思路
患者以腹痛、血尿淀粉酶水平升高为特点入院,初诊首先应想到急性胰腺炎,但该患者血脂肪酶不高,影像学表现缺乏典型的急性胰腺炎征象,并且临床针对急性胰腺炎的治疗未见明显效果,因此可排除急性胰腺炎的可能。入院后查体及辅助检查进一步排除了胃肠道穿孔、胆囊炎等可导致血淀粉酶轻中度升高的急腹症。同时,患者无明显腮腺区疼痛或肿胀,结合腮腺B超结果,可排除腮腺疾病导致淀粉酶水平升高。患者血清淀粉酶升高的同时,尿淀粉酶也显著增高,不符合巨淀粉酶血症的特点。另外,患者肾功能正常,排除了因肾小球滤过率下降而导致的高淀粉酶血症。综合以上资料,考虑该病例为肿瘤细胞合成分泌淀粉酶所致的高淀粉酶血症。患者腹部CT提示多发骨质破坏,但未见明显实体肿瘤,结合血IgG及血、尿λ轻链升高,头颅CT、骨盆X线片多部位骨质破坏,高度提示多发性骨髓瘤可能,随后的骨髓穿刺活检结果确诊了多发性骨髓瘤。
(2)鉴别诊断
1)急性胰腺炎
以突发性中上腹痛持续性刀割样疼痛为主要表现,多伴有呕吐、发热,部分患者可伴黄疸。急性胰腺炎发病6小时后,血淀粉酶可明显升高,血脂肪酶亦与血淀粉酶平行升高。腹部CT可见胰腺水肿、坏死、胰周渗出性改变。
2)胰腺肿瘤
起病隐匿,早期缺乏特征性表现,中晚期伴有腹痛、消瘦、黄疸等症状,淀粉酶多正常,CA199升高,腹部CT和(或)MRI可见胰腺占位性病变。ERCP或超声内镜(endoscopic ultrasonography,EUS)下穿刺活检可明确。
3)消化性溃疡穿孔、急性胆囊炎等非胰源性急腹症
此类疾病可使血淀粉酶水平轻中度升高,但其血淀粉酶升高水平多不超过正常上限的3倍。消化性溃疡穿孔患者既往多有较典型的溃疡病史,腹痛剧烈,腹肌紧张,肝浊音界消失,X线下见膈下游离气体。急性胆囊炎除明显腹痛、发热外,Murphy征阳性,肝胆胰B超可资鉴别。
4)巨淀粉酶血症
是血液中淀粉酶与其他大分子物质结合形成淀粉酶复合物或自身形成大分子量的多聚体,无法被肾小球滤过,导致持续性高淀粉酶血症。其特征为血淀粉酶水平显著升高,而尿淀粉酶浓度不升高甚至降低。淀粉酶清除率与肌酐清除率的比值<1%可诊断巨淀粉酶血症。
5)腮腺疾病
可伴血淀粉酶升高,淀粉酶分型为唾液型淀粉酶,临床表现可伴有腮腺区疼痛或腮腺肿大,腮腺B超可协助诊断。
7.最终诊断
多发性骨髓瘤IgG型。
8.后续治疗方案
确诊后,予VTD(硼替佐米+沙利度胺+地塞米松)化疗方案。1周后患者腹痛缓解,血淀粉酶降至1524U/L。此后继续予原方案化疗,每4周给药一次。期间多次复查血淀粉酶,波动于1627~5693U/L。患者在第2次化疗结束后复查骨髓穿刺涂片。示骨髓中原幼浆细胞降至42%,考虑效果不佳,改用VMD(硼替佐米+环磷酰胺+地塞米松)方案化疗。
9.后续随访
化疗4周后,患者因继发肺部感染而死亡。
二、疾病诊疗难点
血淀粉酶可分为唾液型淀粉酶(salivary amylase,S-AMS)和胰型淀粉酶(pancreatic amylase,P-AMS)两种同工酶,分别占血清总淀粉酶活性的60%和40%。P-AMS只存在于胰腺,而S-AMS广泛分布于腮腺、肺、汗腺、乳腺、胃肠道及泌尿生殖系统。临床上,高淀粉酶血症可见于急性胰腺炎、腮腺炎、消化道穿孔、胆囊炎、异位妊娠破裂等腹腔脏器损伤以及慢性肾功能不全、巨淀粉酶血症等疾病。部分上皮源性肿瘤如肺癌、卵巢癌、胃癌等亦可自发分泌淀粉酶。多发性骨髓瘤伴高淀粉酶血症临床极为少见。该病例诊疗难点在于患者缺乏骨髓瘤常见的骨痛、感染、出血等临床表现,而以上腹痛为首发症状,结合血淀粉酶升高,临床医师极易误诊为急性胰腺炎。这提示我们,当出现消化道症状伴血淀粉酶升高而难以用胰腺疾病解释时,需仔细寻找血清淀粉酶升高的原因,若条件许可,可进行淀粉酶同工酶检测,这对高淀粉酶血症的病因鉴别诊断有重要价值。
三、疾病知识回顾
多发性骨髓瘤(multiple myeloma,MM)是一类发生于终末分化阶段B细胞的恶性肿瘤性疾病,临床以溶骨性骨质破坏、贫血、肾功能损害及病理性分泌M蛋白为特征。高淀粉酶型MM是骨髓瘤中的特殊类型,其肿瘤细胞可自发合成、分泌唾液型淀粉酶从而导致血清淀粉酶异常升高。由于高淀粉酶型MM多伴有髓外软组织浸润,故其临床表现复杂多样,缺乏特异性。当累及消化系统时,患者可出现腹痛、腹胀、呕吐等症状。目前认为,MM患者血淀粉酶水平与肿瘤消长有很好的相关性,血淀粉酶进行性升高预示病情进展。因此,在临床工作中可将血淀粉酶作为监测病情发展和评估疾病预后的参考指标。由于高淀粉酶型MM发病率极低,目前针对此类疾病的治疗尚无标准方案。传统化疗方案虽能一定程度减轻患者临床症状并降低血清淀粉酶水平,但完全缓解率低。硼替佐米等靶向药物以及自体骨髓移植对高淀粉酶型MM亦无显著疗效。总的来说,高淀粉酶型MM预后不佳,临床医师应根据患者具体情况制订个体化治疗方案,以期达到延长生存期、改善生存质量的目的。
四、参考文献
[1]SAKAI M,ISHIKAWA S,YAMAMOTO T,et al. A direct measurement of serum amylase levels produced by lung cancer. Ann Thorac Surg,2005,79(4):1409-1411.
[2]MORIYAMA T. Sialyl salivary-type amylase associated with ovarian cancer. Clin Chim Acta,2008,391(1-2):106-111.
[3]中国医师协会血液科医师分会,中华医学会血液学分会,中国医师协会多发性骨髓瘤专业委员会. 中国多发性骨髓瘤诊治指南(2015年修订版). 中华内科杂志,2015,54(12): 1066-1070.
[4]FUJII H,YASHIGE H,KANOH T,et al. Amylase-producing multiple myeloma. Arch Pathol Lab Med,1991,115(9):952-956.
[5]MIZUNO S,HANAMURA I,OTA A,et al. Overexpression of salivary-type amylase reduces the sensitivity to bortezomib in multiple myeloma cells. Int J Hematol,2015,102(5):569-578.
专家点评
该病例资料完整,病历书写规范。尤其难能可贵的是,作者能结合患者临床表现进行诊断分析,这表明其临床思维过程逻辑性强,临床诊断思路清晰。该病例较为罕见,有较高临床价值。
对于一个临床上疑诊急性胰腺炎的患者,作者能够从其病史、实验室检查及影像学检查结果出发,进行充分的鉴别诊断,排除了急性胰腺炎的诊断,然后根据影像学检查发现的异常进行了有针对性的实验室检查及病理学检查,最终确诊多发性骨髓瘤,并给予相应的治疗。
该病例的不足之处是鉴别诊断没有充分结合该患者病情进行分析。
知识来源
人卫知识数字服务体系
- 评价此内容
- 我要打分
近期推荐
热点文章
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号

 会员登录
会员登录

