男23岁,全程肉眼血尿2天,病情稳定出院6个月后复查再住院
患者,男性,23岁,学生。
第一次住院(于2008年10月16日入院):
主诉:全程肉眼血尿2天。
现病史:患者两天前因打篮球跌伤后出现右侧腰部疼痛,呈轻度持续性钝痛,解全程肉眼血尿,无血块,无尿频尿急尿痛,无腹痛、腹胀,无胸闷、呼吸困难,无头昏、眼花,无发热,今来我院就诊,查尿常规红细胞+++/HP,尿蛋白+~++,泌尿系B超检查未发现明显异常,疑“肾外伤”收入院。起病以来患者精神状况一般,食欲一般,睡眠尚可,体重无明显变化,大便正常,小便量正常。
既往史:既往体健,否认慢性肾炎和近期呼吸道感染史,否认高血压、糖尿病、心脏病、肝炎、结核病史,否认脑血管疾病、精神疾病史,否认手术、外伤、输血史,否认食物、药物过敏史,预防接种史不详。
个人史:生于并居住武汉,无疫区、疫情、疫水接触史,无化学性物质、放射性物质、有毒物质接触史,无吸毒史,无长期用药史,无烟酒不良嗜好,未婚未育。
家族史:否认家族性遗传病史。
体格检查:体温(T)36.8℃,脉搏(P)76次/分,呼吸(R)20次/分,血压(BP)140/88mmHg。发育正常,神志清楚,查体合作。全身皮肤黏膜无黄染,未见皮疹、皮肤瘀点、瘀斑,皮下无水肿。全身浅表淋巴结未触及。头颅无畸形,双侧眼睑无水肿,巩膜无黄染,结膜无充血,瞳孔对光反射灵敏,眼球正常;口腔、鼻、耳、咽部检查未见异常。颈软,无抵抗,气管居中,颈动脉搏动正常,颈静脉无怒张,肝颈静脉回流征阴性,甲状腺未及肿大。胸廓对称无畸形,呼吸规整。两肺叩诊清音,双肺呼吸音清晰,未闻及干、湿性啰音。心前区无隆起,心尖搏动正常,相对浊音界正常,心率76次/分,律齐,各瓣膜听诊区未闻及病理性杂音,无心包摩擦音。腹平坦,无腹壁静脉曲张,腹肌柔软,无压痛、反跳痛,未及包块,肝、脾均未触及,肝区无叩痛,移动性浊音阴性,右肾区压痛叩击痛弱阳性(±),左肾区无压痛叩击痛,肠鸣音正常。双下肢无水肿,四肢关节无畸形,无肿胀、压痛,活动自如,四肢肌张力正常。生理反射正常,病理反射未引出。
辅助检查:血常规:血红蛋白(Hb)146g/L,白细胞(WBC)8.75 ×10 9/L,中性粒细胞(N)66%,血小板(PLT)198 ×10 9/L;血沉:19mm/h。尿液检查:尿常规蛋白+~++,红细胞镜检100/HP,余正常。大便未见异常,潜血阴性。血清生化:肝、肾功能和电解质正常。胸部正位片、心电图:正常。
双肾彩超:双肾轮廓清楚,形态正常,左肾大小约11.1c m×4.7cm×6.2c m,右肾大小约10.0cm×4.8c m×5.3c m,包膜光滑,结构清晰,中心集合系统未见分离,双输尿管未见扩张。
双肾CT:双肾平扫未见明显异常,肾实质和肾周未见异常密度血肿影,增强扫描双肾皮质、髓质、收集系统和血管未见明显异常,左肾未见线样或裂隙样无强化区,造影剂无外溢。
第一次住院出院诊断:闭合性肾损伤,右肾挫伤。
治疗与转归
患者入院后绝对卧床休息,留置导尿,给予抗炎补液止血对症治疗,监测生命体征平稳,血尿颜色逐渐好转,复查血常规和B 超未见异常变化;1周后血尿消失,继续对症治疗和观察1周病情稳定后出院,嘱继续休息,避免重体力活动,6个月后复查。
第二次住院
患者第一次出院1个月后无明显诱因出现肉眼血尿,休息后稍好转,患者否认剧烈活动病史,无腰痛,无发热,无尿频、尿急、尿痛,查尿常规示:红细胞++/HP,蛋白++,并于2008年11月30日再次住院。体格检查:体温36.2℃,脉搏80次/分,呼吸20次/分,血压140/90mmHg,神志清楚,查体合作,颜面部及双下肢无水肿,余检查无明显异常。入院后完善相关检查,肾脏B 超检查和腹部平片+静脉肾盂造影检查未见异常。经卧床休息,止血对症治疗3天,血尿未见好转,请肾内科会诊,按会诊意见行24小时尿蛋白定量和尿红细胞相差显微镜检,结果提示肾小球源性血尿可能性大并转入肾内科进一步诊治,并继续随访病情变化。
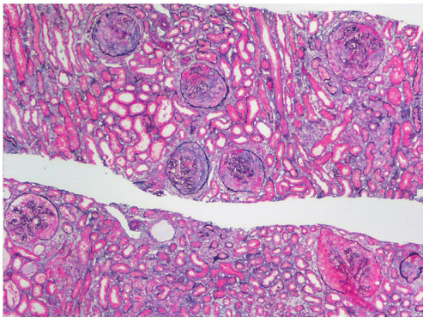
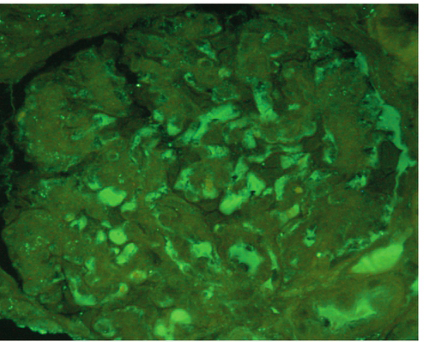
肾内科住院病情:转入肾内科后完善检查,并行肾穿刺活检,肾脏穿刺病理活检报告:光镜下见肾小球9个,病变程度不一,5个肾小球内见系膜细胞轻至中度增生,伴基质增多;部分毛细血管袢受压呈狭窄改变甚至闭锁,个别肾小管腔内有少许蛋白管型形成,间质中伴少量炎症细胞浸润。免疫荧光检查见部分肾小球系膜区内有IgA 和IgG 沉积,强度+,未见C3 和Ig M 沉积。电镜报告:系膜区见少许至中等量的电子致密物沉积,偶见足突部分融合。
辅助检查:血常规:Hb 132g/L,WBC 6﹒75 ×10 9/L,N 66%,PLT 236 ×10 9/L。尿常规:红细胞镜检20~30/HP,白细胞1~3/HP,蛋白++,未见管型。尿红细胞相差显微镜检查:90%红细胞异形多变。24小时尿蛋白定量0.88g,尿蛋白电泳为中分子蛋白尿。泌尿系超声:双肾、输尿管、膀胱和前列腺未见明显异常。KUB+I VP:泌尿系未见明显异常。心电图:窦性心律,正常心电图。胸部正位片:未见明显异常。便常规:未见异常,潜血阴性。血清生化:肝肾功能正常,血白蛋白正常。免疫学检查:抗核抗体、抗ds‐DNA 抗体、血清免疫球蛋白、类风湿因子均正常,血清补体、血沉正常。病毒性肝炎血清学:乙肝、丙肝均为阴性;
第二次住院出院诊断:慢性肾小球肾炎,局灶性系膜增生性肾小球肾炎。
治疗与转归
给予患者低盐饮食,降压治疗后血尿消失出院。嘱出院后继续降压治疗并定期复查血、尿常规、24小时尿蛋白定量、血肌酐、肌酐清除率等指标,观察肾脏病变的进展情况。
病情分析
病史特点:患者第一次住院时发病急,病程较短,且合并有明确诱因(外伤史),而否认近期呼吸道感染病史,临床表现为外伤性后血尿和腰痛,结合病史和辅助检查,可排除泌尿系肿瘤、结石和结核等疾病,容易导致诊断为肾挫伤。在经过肾外伤的保守性治疗后血尿消失,症状明显好转,这点也进一步反向证实首次诊断。患者第二次入院前没有确切诱因,泌尿系和肾脏的形态学检查亦未见异常,且休息和止血对症治疗未见好转,在排除泌尿系常见导致血尿疾病如外伤、结石、肿瘤、结核以及全身性疾病后,才考虑到肾内科性疾病。尿相差显微镜红细胞检查示:变形红细胞>80%,尿蛋白为0.88g/24h,可将血尿定性为肾小球源性血尿,即为内科性血尿,为进一步明确病因转入肾内科并行肾穿刺活检后确诊。
误诊的原因:①被病史所误导:患者外伤后发生血尿和腰痛,病程短,直观和定性思维导致误诊为肾外伤,被“外伤”诱因所迷惑而使诊治思维停留在外科性血尿,失去对疾病更深入认识的源头动力。②对血尿伴蛋白尿的认识不足:外科医师常认为肉眼血尿伴尿蛋白+~++是血尿中游离血红蛋白所导致,缺乏对蛋白尿的正确认识,从而未能引起对蛋白尿的足够重视。蛋白尿是慢性肾病进展的一个重要危险因素,在3个月或更长时间内出现至少两次肾损害的证据(血尿和蛋白尿)提示慢性肾病的可能[1]。③病情观察欠仔细:患者首次入院血压异常,忽略了对血压的监测;试想如果血压监测示高血压,结合年轻患者出现高血压,极容易引起医师的重视,从而进一步查找病因。
讨论
1﹒血尿伴疼痛的鉴别诊断 血尿伴腰部钝痛可能为肾肿瘤、泌尿系结石,表现为肾绞痛后发生血尿,疼痛缓解后血尿常消失;肾肿瘤出血时,血液经输尿管而形成细条状凝血块,引起肾绞痛。肾下垂表现为活动后疼痛,平卧后可缓解,超声和CT 检查可助鉴别[2]。
2﹒运动性血尿 血尿与运动有直接关系,而找不到其他肯定的病因,表现为运动后突然出现血尿,血尿程度与运动量呈正相关,且不伴其他症状和体征,血生化、肾功能及影像学检查均正常,血尿一般在运动后休息24~72小时即消失[3]。
3﹒急性肾小球肾炎 无呼吸道感染及感染后的潜伏期表现,双肾大小正常,无低补体血症,活检结果均不支持急性肾小球肾炎。单从病理结果看,急性肾炎后数月,可只残留系膜损害,内皮损害基本恢复,此时补体可正常,但出现高血压,不符合急性肾炎恢复期的诊断[3]。
4﹒隐匿性肾炎 临床上表现为无症状单纯性血尿和(或)无症状蛋白尿,起病隐匿,既往无急、慢性肾炎或肾病史,不伴高血压、水肿和肾功能损害,可以是慢性肾炎的一种早期或缓解静止期的表现形式,而隐匿性肾炎中最多见的是IgA 肾炎和非IgA 系膜增生性肾炎,但本病例存在高血压,可排除隐匿性肾炎[3]。
5﹒IgA 肾病 临床表现为反复发作性血尿,可为肉眼或镜下血尿,常因上呼吸道感染或受凉后数日(通常为3天内)引起血尿,无水肿和高血压,血清IgA 水平可升高,肾穿刺活检病理示:以IgA 为主的免疫球蛋白在肾小球系膜区沉积,电镜见巨块型高密度电子致密物沉积,本例患者无上呼吸道感染史,存在高血压,病理结果均不符合IgA 肾病的表现[3]。
参考文献
[1]Evaluation of glomerular filtration rate and proteinuriafor the diagnosis of chronic kidney disease.Nephrol Ther,2009,5(4):302‐305 .
[2]侯树坤.症状学、体检、尿检查//吴阶平.吴阶平泌尿外科学.济南:山东科学技术出版社,2004:177‐179 .
[3]王海燕.肾脏病学.第3版.北京:人民卫生出版社,2008 .
(刘飞)
【丁香视野】血尿——不容忽视的信号
血尿是一个令人恐慌的信号,常表示泌尿系可能存在某种疾病,尽管有9%~18%的正常人有不同程度的血尿,但应进一步查清血尿的原因[1]。血尿不是独立的疾病,而是属于泌尿、男性生殖系统疾病中常见的症状,它传达的是一个不容忽视的重要信息,常提示可能存在严重的泌尿系统疾病或恶性肿瘤。血尿可因泌尿生殖系统邻近器官疾病所引起,或可作为全身其他系统疾病累及泌尿系统,或可作为某些内科疾病或全身性疾病的重要或继发表现。
血尿的定义:尿液中红细胞异常增多超过正常值,即为血尿。正常人尿液镜检每高倍视野(HP)红细胞<0~3个;或尿沉渣红细胞计数男性<3 ×10 4个/h,女性<4 ×10 4个/h;或尿Addis 计数红细胞<5 ×10 5/12h。若尿液内含血量少,尿色正常,仅显微镜检红细胞≥3个/HP,称为镜下血尿;若尿液含血量多,每升尿中含血量超过1ml,肉眼见尿液呈淡红色,甚至含凝血块,称为肉眼血尿[2,3]。
一、血尿诊断的思维程序和临床分析
1﹒是否为血尿 尿色变红不一定是血尿,尿液中红细胞异常增多超过正常范围才是真性血尿。必须排除以下造成假性血尿的原因:①尿路以外部位如月经、痔疮和尿道附件病变或人为将血液混入尿液中;②药物或食物性假性血尿,由某些药物、食物如安替比林、酚酞、利福平、大黄、甜菜、卟啉、胆色素等所致,尿镜检红细胞阴性,而尿隐血阴性;③血红蛋白尿,即血红蛋白尿和肌红蛋白尿,常见于溶血性疾病、挤压综合征、大面积烧伤、蛇咬伤和中毒等,尿镜检红细胞阴性,而尿隐血阳性,需做特异的血红蛋白及肌红蛋白试验。同时尚需排除假阴性血尿:尿液中无红细胞不能完全排除血尿的可能,因尿渗透压过低或尿液的酸度过度均可以使尿液中的红细胞发生自溶,导致尿镜检红细胞阴性,尿潜血试验阳性,此时需与血红蛋白尿相鉴别。
2﹒是否源自泌尿系统的血尿 血尿主要来源于全身出血性疾病引起的、邻近器官病变累及泌尿系统引起的和泌尿系统本身疾病所致。临床上绝大多数血尿与泌尿系本身疾病有关,但应根据病史、体检和辅助检查排除前两种原因后才可确定为源自泌尿系统的血尿。
3﹒定性 通过相差显微镜做尿沉渣变形红细胞测定,可鉴别肾小球源性血尿和非肾小球源性血尿。非肾小球源性血尿表现为尿中异形红细胞<20%,红细胞为环形红细胞,形状和大小均一,无红细胞管型和蛋白尿,亦称外科性血尿,主要为外科性疾病所致,此时尿液中红细胞为正常形状红细胞,可以排除肾实质病变,免去肾穿刺活检[5];但肾小管间质性、肾血管和其他内科疾病亦可引起肾源性非肾小球源性血尿,并含尿蛋白,这和外科疾病引起的血尿不同,即使是严重的血尿,尿蛋白含量也很低(评估见表44‐1)[4]。肾小球源性血尿表现为尿中异形红细胞>80%,红细胞大小和形状不一致,红细胞管型和蛋白尿,也称内科性血尿,主要为原发性或继发性肾小球肾炎、遗传性肾炎和IgA 肾病等所致(评估见表44‐2)[4]。
4﹒定位 确定血尿来自于上尿路病变还是下尿路病变。①尿三杯试验:初始血尿为尿道病变,终末血尿为膀胱三角区和后尿道病变,全程血尿为上尿路和膀胱病变;②血尿的颜色和性状:尿色鲜红伴血块为膀胱和尿道病变,色暗红表明血尿来自肾,血尿伴长条形血块为输尿管和肾病变;③肾小球源性血尿表明血尿来自肾脏;④上尿路病变血尿表现为全程性,均匀,尿蛋白含量多,常超过与血尿程度相对应的蛋白含量,可伴肾区钝痛或绞痛,有时可发现红细胞管型,一般无排尿症状;⑤下尿路病变血尿表现为鲜红色,终末血尿、初始血尿或尿道滴血,多伴排尿不适和尿路刺激症状。
5﹒定因 导致血尿的原因复杂,病因种类诸多,如何确定血尿的病因并非易事。结合血尿的定性和定位,并掌握以下采集病史的要点有助于血尿的临床分析:
发病诱因:近期有无呼吸道感染,呼吸道感染1周内出现血尿者,常考虑慢性肾炎急性发作;数小时至3天内发病者,应考虑IgA肾病;感染后10~14天血尿者,多考虑急性链球菌感染后肾炎。
发病年龄:不同年龄段血尿的原因不同。①新生儿血尿少见,主要见肾静脉栓塞;②小儿血尿常见肾小球肾炎、尿路先天性异常、肾胚胎瘤和非特异性感染;③青少年、中年患者血尿病因种类多,可见于全身性疾病、内科肾实质病变、外科泌尿系脏器病变和尿路邻近器官病变;④中年以上的血尿,尤其对50岁以上人来说肉眼血尿可谓是一个“危险信号”,常见于泌尿系肿瘤、结石、前列腺增生和尿路感染等。
与血尿发生的相关病史:肾病家族史、肾小球肾炎史、出血倾向、泌尿系感染史、结核病史、肾外伤史、前列腺炎史、尿结石史、糖尿病和肝炎史、血液病史、感染性疾病史、风湿病史、心血管病史。
血尿伴随症状分析:①是否伴有全身症状,如伴水肿、蛋白尿、高血压和肾功能损害多为肾炎或肾病;伴有发热,全身多部位出血多见于感染性疾病、血液病和其他全身性疾病;②血尿伴尿频、尿急、尿痛等膀胱刺激征表明病变在下尿路,如急性膀胱炎、急性前列腺炎、药物引起的化学性膀胱炎和放射性膀胱炎,若常规抗炎治疗无效,应考虑泌尿系结核;此外如尚伴高热、寒战和腰痛时应考虑急性肾盂肾炎;③血尿伴疼痛:肾区钝痛多为肾肿瘤、肾囊性病变和肾结石;肾下垂引起的疼痛多发生在活动后,平卧休息可缓解;肾绞痛后血尿多为肾输尿管结石所致;④血尿伴腰腹部肿块:单侧肿块应考虑肾肿瘤、肾积水和肾下垂,双侧肿块多为多囊肾,下腹部肿块应考虑尿潴留、膀胱和盆腔肿瘤;⑤血尿伴下尿路梗阻症状时病变多在膀胱、前列腺和尿道,如膀胱颈肿瘤、前列腺增生、膀胱结石和尿道结石;⑥无痛性血尿:儿童及青少年的无痛性血尿应首先考虑肾小球源性血尿、药物性血尿和血管畸形;中老年人的无痛性血尿以泌尿系肿瘤多见,常表现为间歇性血尿,不治疗可自行消失,易被患者忽视而延误有效的诊治。
图44‐1 非肾小球源性血尿评估(环形红细胞,无红细胞管型和蛋白尿)
图44‐2 肾小球源性血尿评估(异形红细胞,红细胞管型和蛋白尿)(引自:Campbell‐Walsh Urology,9 th ed,2007)
二、特殊类型的血尿
1﹒运动性血尿 正常人在剧烈活动、劳累和久站后,或进水量少,尿量少于800ml/24h 时,尿液中可能暂时出现微量红细胞。运动性血尿是健康人在运动后出现的一过性血尿,在经详细询问病史和运动史,系统全面检查未发现器质性疾病和泌尿系任何病理改变的情况下作出的诊断,应排除器质性疾病患者因运动而诱发的血尿,同时必须具备以下特点:①血尿在运动后即刻出现,血尿的严重程度与运动量和运动强度密切相关;②除尿血外,一般不伴有其他症状或体征;③血液化验、肾功能检查、腹部平片及静脉肾盂造影等检查均正常;④出现尿血后立即停止运动,经休息绝大多数血尿在24~72小时内自行消失,最长不超过7天,预后良好,再次运动血尿复发[6]。
2﹒特发性血尿 血尿是经膀胱镜检查发现来自上尿路,但其他检查包括静脉肾盂造影、B 超、CT 和尿细胞学等都未能找到明确原因的肾性血尿,其诊断需符合如下条件:①膀胱镜检查未发现血尿的原因,但确定血尿是来自上尿路;②尿培养阴性,结核菌检查阴性;③静脉肾盂造影正常;④血常规、出凝血时间、肾功能正常;⑤血糖、血沉、C 反应蛋白、抗“O”和血清补体测定均正常;⑥尿路外未发现慢性感染性疾病。特发性血尿约占血尿的1/3,随着科技的进步,经过逐年的随访,特发性血尿的病因逐步被查明,常见病因有病变范围局限的肾小球肾炎、肾微小血管瘤、微结石、坏死性乳头炎和肾盏静脉瘘[7]等。近年随着内腔镜技术的发展,可弯曲输尿管肾镜被应用于直观地检查肾盂及各个肾盏的微小病变,可以观察到肾脏收集系统的每个角落,是特发性血尿时上尿路检查的首选工具,并可用于治疗部分特发性血尿[8-11],因此我们诊断特发性血尿时应持慎重的态度(特发性血尿评估见表44‐3)[4]。
图44‐3 特发性血尿评估(环状红细胞,无红细胞管型,无明显蛋白尿)(引自:Campbell‐Walsh Urology,9 th ed,2007)
血尿不管是肉眼血尿或显微镜下血尿,即使是轻微的、短暂的、间歇的、毫无其他症状的,甚至是一过性的血尿,均应予以重视并行系统检查,及时查明病因,以免延误诊治;对于难以明确病因的血尿,一定要密切观察并定期随访检查。
参考文献
[1] Wuthrich RP,Serra A .The red urine.Ther Umsch,2006,63(9):595‐600 .
[2]侯树坤.症状学、体检、尿检查//吴阶平.吴阶平泌尿外科学.济南:山东科学技术出版社,2004:194‐195 .
[3]王海燕.肾脏病学.第3版.北京:人民卫生出版社,2008 .
[4] Wein AJ .CA MPBELL‐WALSH UROLOGY .9th ed .Philadelphia:SAUNDERS ELSEVIER,2007 .
[5]Mercieri A,Mercieri M,Ar manini M,et al .Exertional haematuria.Lan cet,2002,9315(359):1402 .
[6]Oosterom DL,Betjes MG.Exertion‐related abnor malitiesin the urine.Ned Tijdschr Geneeskd,2006,150(11):606‐610 .
[7]Defidio L,De Dominicis M,Patel A .Cause of upper urinary‐tract essential hematuria:Veno‐caliceal fistula or contralateral coexistent upper‐tract transitional‐cell carcinoma?Case report .J Endourol,2006,20(11):913‐915 .
[8]Gonzalez EC,Gomez MJ,Martin VC,et al .Hematuria of papil ary or med ullar origin:a difficult diagnosis entity .Arch Esp Urol,2008,61(5):571‐578 .
[9]Serrano A,Fernandez I,Gonzalez‐Peramato P,et al .Unilateral essential hematuria:diagnosis,endoscopic treat ment,and new diagnostic‐therapeu tic algorithm.Arch Esp Urol,2007,60(2):155‐164 .
[10]Bagley DH .Ureteroscopic surgery:changing times and perspectives . Urol Clin North Am,2004,31(1):1‐4 .
[11]Traxer O,Pasqui F,Dubosq F,et al .Flexible double active deflection ureterorenoscopy .Prog Urol,2003,13(4):592‐597 .
来源:《内科疑难病例.泌尿分册》
作者:杜新 齐卡
参编:陈光磊 余鹏程 徐德宇 毕礼明 刘伟
页码:435-446
出版:人民卫生出版社
- 评价此内容




 3我要打分
3我要打分
近期推荐
热门关键词
最新会议
- 2013循证医学和实效研究方法学研讨会
- 欧洲心脏病学会年会
- 世界帕金森病和相关疾病2013年会议
- 英国介入放射学学会2013年第25届年会
- 美国血液学会2013年年会
- 美国癫痫学会2013年第67届年会
- 肥胖学会 2013年年会
- 2013年第9届欧洲抗体会议
- 国际精神病学协会 2013年会议
- 妇科肿瘤2013年第18届大会
- 国际创伤压力研究学会2013年第29届…
- 2013年第4届亚太地区骨质疏松症会议
- 皮肤病协会国际2013年会议
- 世界糖尿病2013年大会
- 2013年国际成瘾性药年会
- 彭晓霞---诊断试验的Meta分析
- 武姗姗---累积Meta分析和TSA分析
- 孙凤---Network Meta分析
- 杨智荣---Cochrane综述实战经验分享
- 杨祖耀---疾病频率资料的Meta分析
合作伙伴
Copyright g-medon.com All Rights Reserved 环球医学资讯 未经授权请勿转载!
网络实名:环球医学:京ICP备08004413号-2
关于我们|
我们的服务|版权及责任声明|联系我们
互联网药品信息服务资格证书(京)-经营性-2017-0027
互联网医疗保健信息服务复核同意书 京卫计网审[2015]第0344号
 会员登录
会员登录

